-
Trinh CT, Ngo AV, Szklaruk J, et al. Overview of epidermoid cyst. Eur J Radiol Open. 2019;6:291–301. DOI:10.1016/j.ejro.2019.08.003 · PMID: 31516916. Resumen: Revisión integral de clínica, imagen (US/RM) y manejo de quistes epidermoides. PubMed.
-
Kim CS, Na K, Jeon YS, et al. Epidermoid cyst: A single-center review of 432 cases. Arch Craniofac Surg. 2020;21(5):288–293. DOI: 10.7181/acfs.2020.00248 · PMID: 32630989. Resumen: Serie clínica con distribución anatómica y resultados quirúrgicos. PubMed.
-
Yoon CS, Kim SW, Sung JY, et al. Ultrasound feature-based diagnostic model focusing on the “submarine sign” for epidermal cysts. Korean J Radiol. 2019;20(9):1319–1329. DOI: 10.3348/kjr.2019.0241 · PMID: 31544366. Resumen: Modelo ecográfico; utilidad del signo del “submarino”. PubMed.
-
Huang CC, Ko SF, Huang HY, et al. Epidermal cysts: clinical and sonographic features with the “pseudotestis” pattern. J Ultrasound Med. 2011;30(1):11–17. DOI: 10.7863/jum.2011.30.1.11 · PMID: 21193700. Resumen:Describe patrón “pseudotestis” y características US. PubMed.
-
Clarke R, Suresh P, Thomas R, Freeman S. The “twinkle artefact” in colour Doppler ultrasound of superficial epidermoid cysts. Ultrasound. 2016;24(3):140–146. DOI: 10.1177/1742271X16658687 · PMID: no disponible. Resumen: Especificidad del artefacto “twinkling” para quistes epidérmicos. PMC.
-
Pressney I, Khoo M, Hargunani R, Saifuddin A. MRI and ultrasound features of giant epidermal cysts. Br J Radiol. 2020;93(1114):20200413. DOI: 10.1259/bjr.20200413 · PMID: 32755388. Resumen: Rasgos de imagen en quistes gigantes y cómo evitar sobrediagnóstico. PubMed.
-
Diven DG, Dozier SE, Meyer DJ, Smith EB. Bacteriology of inflamed and uninflamed epidermal inclusion cysts.Arch Dermatol. 1998;134(1):49–51. DOI: no disponible · PMID: 9449909. Resumen: Hasta la mitad de quistes inflamados sin patógeno; apoya uso prudente de antibióticos. PubMed.
-
Meister H, Taliercio M, Shihab N. A Retrospective Chart Review of Inflamed Epidermal Inclusion Cysts. J Drugs Dermatol. 2021;20(2):199–202. DOI: 10.36849/JDD.5014 · PMID: 33538555. Resumen: ~47% cultivos negativos; guía para manejo conservador. PubMed.
-
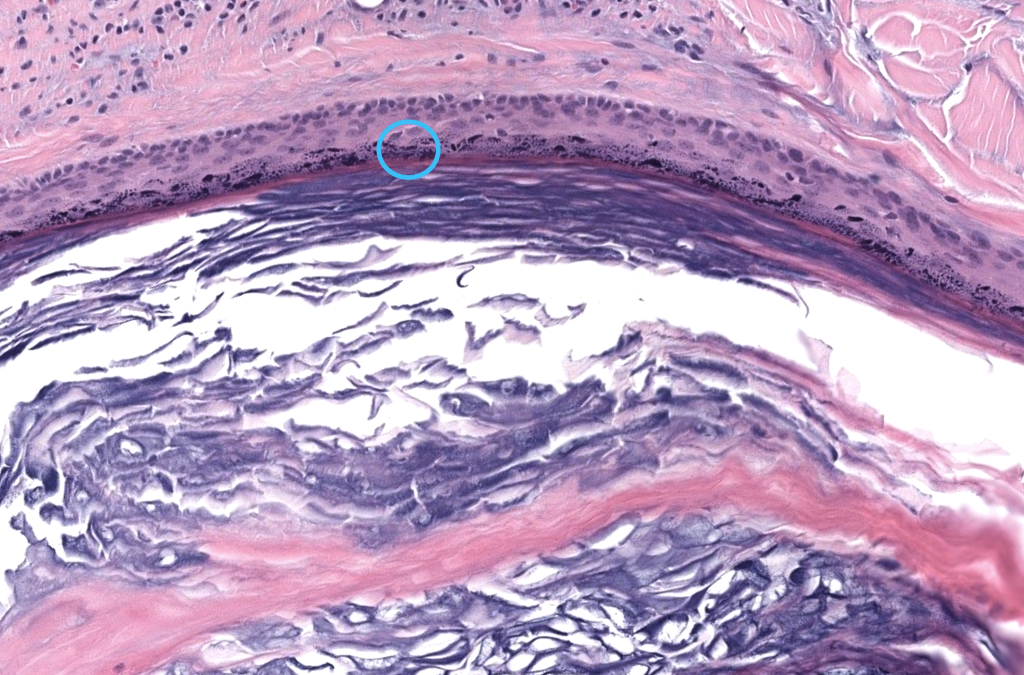
Park JH, Park HJ, Cho KH, et al. A histopathologic study of epidermal cysts: ruptured vs unruptured. Ann Dermatol. 2013;25(4):451–456. DOI: 10.5021/ad.2013.25.4.451 · PMID: no disponible. Resumen: Diferencias morfológicas y reacción a cuerpo extraño tras ruptura. PMC.
-
Nigam JS, Bharti JN, Nair V, et al. Epidermal cysts: A clinicopathological analysis. Niger J Surg. 2017;23(1):23–27. DOI: no disponible · PMID: no disponible. Resumen: Serie de casos con localización/histología típicas. PMC.
-
Targan RS, Weber KB. Epidermoid Cyst (Dermatopathology). StatPearls [Internet]. 2024. DOI: no disponible · PMID: 31613479. Resumen: Revisión práctica de histología y diferenciales. PubMed.
-
Brownstein MH. Epidermal cysts of the skin. Arch Dermatol. 1983;119(11):901–902. DOI: no disponible · PMID:6639392. Resumen: Nota clásica sobre terminología y patogénesis. PubMed.
-
Tomková H, Fujimoto W, Arata J. Immunohistochemical expression of keratins 10 and 17 in follicular cysts. Am J Dermatopathol. 1997;19(3):250–253. DOI: 10.1097/00000372-199706000-00008 · PMID: 9185910. Resumen:Diferenciación IHQ (K10/K17) entre quistes foliculares. PubMed.
-
Ohnishi T, Watanabe S. Cytokeratin expression in keratinous cysts including plantar epidermal cysts. J Cutan Pathol. 1999;26(9):424–429. DOI: 10.1111/j.1600-0560.1999.tb01869.x · PMID: 10563497. Resumen:Inmunofenotipo de quistes epidérmicos/triquilemmales y relación con VPH. PubMed.
-
Egawa K, Honda Y, Inaba Y, et al. Human papillomavirus and plantar epidermoid cysts of probable eccrine duct origin. Br J Dermatol. 1995;132(4):533–542. DOI: 10.1111/j.1365-2133.1995.tb08707.x · PMID: 7748742. Resumen: Evidencia de VPH y metaplasia ecrina en quistes plantares. PubMed.
-
Egawa K, Inaba Y, Ono T, et al. Epidermoid cyst of the sole associated with HPV-57. J Cutan Pathol. 1998;25(6):295–301. DOI: no disponible · PMID: 9580810. Resumen: Demuestra VPH-57 en quiste plantar. PubMed.
-
Lee HE, Yang CH, Chen CH, et al. Comparison of the surgical outcomes of punch incision and elliptical excision for epidermal inclusion cysts. Dermatol Surg. 2006;32(5):520–525. DOI: 10.1111/j.1524-4725.2006.32108.x · PMID: 16706712. Resumen: Técnicas de mínima incisión frente a elipse; resultados y cosmesis. PubMed.
-
Ziadi S, et al. Squamous cell carcinoma arising in epidermoid cyst: report and review. N Am J Med Sci. 2010;2(1):46–48. DOI: no disponible · PMID: no disponible. Resumen: Transformación maligna extremadamente rara (≈0.01–0.05%). PMC.




 |
|