Antes de leer: Este artículo está dirigido exclusivamente a profesionales de la salud (médicos, residentes y otros profesionales con formación médica). El contenido tiene fines educativos y de actualización académica, y no sustituye en ningún caso la valoración clínica individual, el juicio profesional ni la consulta médica especializada. Las decisiones diagnósticas y terapéuticas deben tomarse siempre en el contexto de cada paciente en particular y bajo la responsabilidad del médico tratante.
La información presentada se basa en conceptos ampliamente descritos en la literatura científica actual, guías clínicas y artículos publicados en revistas médicas especializadas. No obstante, la medicina es un campo en constante evolución, por lo que el contenido aquí expuesto no debe interpretarse como una verdad absoluta ni como una recomendación universal aplicable a todos los casos. El lector debe considerar esta información como una síntesis orientativa, y se recomienda revisar siempre las fuentes originales citadas, así como la evidencia más reciente disponible, antes de tomar decisiones clínicas específicas.
Mensajes clave
-
La IFD (Inmunofluorescencia directa) depende críticamente de selección del sitio y de manejo/traslado; errores en estos pasos disminuyen el rendimiento y generan falsos negativos. Robinson 2023
-
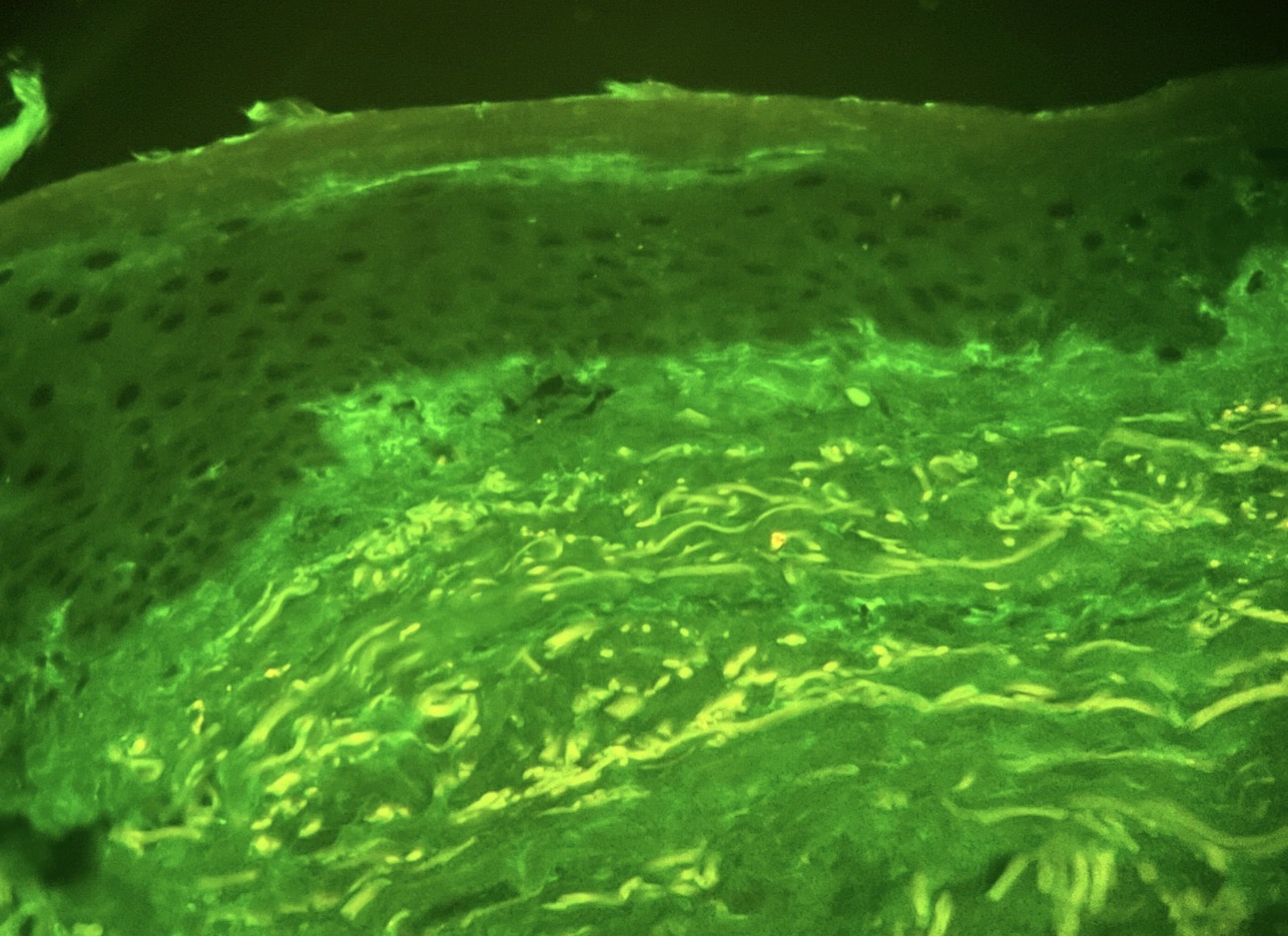
En enfermedades ampollosas autoinmunes, la muestra para IFD suele ser perilesional (piel o mucosa cercana, clínicamente no erosionada), mientras que la biopsia para H&E se toma del borde de la ampolla/lesión. Witte 2018 Robinson 2023
-
En vasculitis de vasos pequeños, la IFD rinde más cuando se biopsia una lesión muy reciente (en la práctica, idealmente dentro de 24–48 h). Más allá de este tiempo se reduce la probabilidad de depósitos detectables. Fraticelli 2021Azanza 2020 Nandeesh 2013
-
Para transporte, el medio de Michel es el estándar habitual; alternativas como suero fisiológico pueden ser aceptables solo si el laboratorio lo valida y si la entrega es rápida (menos de 24 h), con evidencia experimental de rendimiento diagnóstico bajo condiciones controladas. Vodegel 2004 Robinson 2023
-
La formalinización (fijación en formalina) accidental puede volver no interpretable la IFD, especialmente en pénfigo; incluso exposiciones breves pueden borrar marcadores diagnósticos y/o inducir artefactos (p. ej., fluorocromado nuclear). Arbesman 2011
Indicaciones y selección de paciente
La IFD se utiliza de forma rutinaria cuando el diagnóstico depende de depósitos tisulares in situ (inmunoglobulinas/complemento) o cuando la correlación clínico-patológica requiere inmunopatología directa, destacando: enfermedades ampollosas autoinmunes (pénfigo/penfigoide, dermatitis herpetiforme), vasculitis cutánea e integración en dermatosis del tejido conectivo (p. ej., lupus). Robinson 2023 Schmidt 2010
La IFD debe planearse como parte de un paquete diagnóstico (al menos una biopsia para H&E y otra para IFD), porque la interpretación final suele depender de la correlación entre patrón inmunopatológico, histología y clínica. Robinson 2023 van Beek 2024
En penfigo/penfigoide y penfigoide de mucosas, guías y consensos sostienen la IFD como pieza central del diagnóstico, por lo que su omisión o una toma inadecuada retrasan decisiones terapéuticas. Schmidt 2015 Rashid 2021 Schmidt 2021
Técnica / protocolo
1) Preparación (preanalítica) antes de infiltrar anestesia
Coordinar con el laboratorio qué recipientes, condiciones y transporte tiene (Michel, Suero fisiológico u otro medio validado), porque la variabilidad interlaboratorio existe y condiciona la validez del resultado. Robinson 2023 Phiske 2026
Planear dos muestras (H&E + IFD) desde el inicio y rotularlas de forma inequívoca para evitar el error crítico de fijar en formalina la muestra destinada a IFD. Robinson 2023 Arbesman 2011
Tamaño y profundidad: un punch ~4 mm es una recomendación frecuente para IFD; si se realiza shave, debe ser suficientemente profundo cuando la pregunta diagnóstica involucra unión dermoepidérmica/vasos. Mahmood 2024 Shetty 2017
2) Selección del sitio según sospecha clínica (reglas prácticas basadas en evidencia)
A) Enfermedades ampollosas autoinmunes (pénfigo/penfigoide, IgA lineal, dermatitis herpetiforme)
Para IFD, elegir piel perilesional a ≤1 cm de una ampolla/erosión, evitando el centro erosionado o francamente necrótico porque puede disminuir el depósito detectable. Witte 2018 Robinson 2023
En dermatitis herpetiforme, la IFD en piel perilesional no lesionada es un paso clave del diagnóstico y su rendimiento depende del sitio correcto. Dmochowski 2019
Para la biopsia de H&E, tomar borde de ampolla (incluyendo piel intacta adyacente) o una lesión pequeña completa, porque define el nivel de clivaje y el infiltrado. Robinson 2023 Murrell 2020
Localización anatómica (pitfall clásico en PB): hay literatura que sugiere variación por sitio y riesgo de falsos negativos en extremidades inferiores en algunos escenarios, pero también datos que muestran intensidades similares entre tronco y piernas en BP generalizado; en la práctica, priorizar perilesional “típico” y evitar áreas con ulceración/estasis marcada cuando sea posible. Robinson 2023 Weigand 1989 Anstey 1990
B) Vasculitis cutánea de vasos pequeños (incluida IgA vasculitis)
Para IFD, elegir el centro de una lesión reciente, porque la positividad se asocia con el tiempo de evolución y tiende a disminuir con el retraso; múltiples fuentes sitúan el objetivo práctico en 24–48 h desde el inicio del brote lesional. Fraticelli 2021 Azanza 2020 Robinson 2023
Para H&E, con frecuencia es útil una lesión algo más “establecida” para capturar mejor los rasgos morfológicos (la estrategia de dos lesiones con distinta edad se utiliza en la práctica clínica). Robinson 2023 Elston 2016
La utilidad de IFD en vasculitis es máxima cuando se integra con clínica e histología, ya que depósitos vasculares pueden observarse en condiciones no vasculíticas y exigen correlación clínico-patológica. Nandeesh 2013
C) Lupus eritematoso y “banda lúpica” (LBT)
En lesiones cutáneas activas (p. ej., lupus cutáneo), la biopsia para IFD suele tomarse de piel lesional activa para demostrar depósitos en unión dermoepidérmica y/o patrones asociados. Robinson 2023 Monroe 1977
Cuando la pregunta es un LBT en piel no lesional como apoyo para lupus sistémico, hay evidencia sobre diferencias por fotoexposición y potencial de positividad en piel sana fotoexpuesta, por lo que se prefiere piel fotoprotegida si se busca maximizar especificidad. Ní Maolcatha 2023 Cardinali 1999 Fabré 1991
D) Mucosa oral y penfigoide de mucosas (MMP) / pénfigo vulgar oral (OPV)
La IFD en biopsia mucosa es recomendada para diagnóstico de MMP y, ante IFD negativa con alta sospecha, puede requerir biopsias secuenciales de otros sitios (mucosa adicional y/o piel) para aumentar rendimiento. Rashid 2021 Schmidt 2021
En la práctica, la “mucosa perilesional” puede ser difícil por fragilidad; estudios grandes han mostrado que una biopsia de mucosa bucal no lesional (normal) puede ser tan sensible como la perilesional para MMP y, en PV oral, la evidencia es más matizada (algunos datos favorecen perilesional). Carey 2020 Kamaguchi 2018 Mahmood 2024
3) Toma de la muestra (puntos técnicos que más impactan la lectura de IFD)
Evitar artefacto por aplastamiento (pinza traumática), desecación y cauterización en el fragmento destinado a IFD, porque degradan la arquitectura y pueden comprometer la interpretación del patrón. Elston 2016 Phiske 2026
Separar de inmediato cada cilindro en su recipiente correcto y rotular “IFD/DIF” de forma visible para disminuir el error de cadena de custodia (la causa práctica más frecuente de IFD “imposible”). Robinson 2023 Arbesman 2011
4) Transporte y conservación
Medio de Michel: está ampliamente establecido como medio de transporte para preservar inmunorreactantes tisulares antes de IFD, y hay evidencia experimental de preservación de componentes de la unión dermoepidérmica en periodos prolongados (hasta 28 días en ciertos contextos), lo que respalda su uso cuando la logística impide congelación inmediata. Woollons 1999 Vaughn Jones 1995
Suero fisiológico (0,9% NaCl): existe evidencia en biopsias pareadas de dermatosis autoinmunes/inmunocomplejas que sugiere que el transporte en suero durante ~24 h puede ser adecuado bajo condiciones controladas; fuera de ese marco, debe usarse solo si el laboratorio lo valida y la entrega es rápida. Vodegel 2004 Robinson 2023
Formalina: no es un medio aceptable para IFD convencional, y exposiciones breves pueden eliminar marcadores diagnósticos (especialmente en pemphigus) o inducir patrones artefactuales que confunden (p. ej., fluorocromado nuclear). Arbesman 2011
5) Información clínica mínima en la solicitud
Incluir siempre: sospecha clínica principal y diferenciales, topografía exacta del sitio (y si es perilesional/lesional), edad de la lesión (en vasculitis), tratamientos recientes (p. ej., inmunosupresores), y si se tomó muestra paralela para H&E y/o serología. Robinson 2023 van Beek 2024
Complicaciones + conducta
La biopsia punch en dermatología tiene baja tasa de complicaciones, predominando sangrado postoperatorio y, con menor frecuencia, infección o respuesta vasovagal; el riesgo aumenta con factores del paciente y del sitio anatómico, por lo que el consentimiento y la hemostasia cuidadosa siguen siendo obligatorios. Yasui 2023 Abhishek 2015
En mucosa oral, series clínicas describen baja frecuencia de complicaciones mayores y control de sangrado habitualmente con presión, pero el operador debe evitar estructuras neurovasculares y adecuar profundidad/tamaño a la anatomía local. Eisen 1992 Carey 2020
Seguimiento
La utilidad clínica de la IFD aumenta cuando el informe se interpreta junto con histología y serología (ELISA/IIF según disponibilidad), y cuando se discute directamente con dermatopatología ante resultados discordantes o negativos con alta sospecha. van Beek 2024 Fudge 2018
Si la IFD es negativa pero la sospecha permanece alta (p. ej., BP), considerar re-biopsiar optimizando sitio perilesional y logística de transporte, porque parte de los falsos negativos se relacionan con muestreo subóptimo o carga inmune “subumbral”. Fudge 2018 Robinson 2023
Bibliografía y fuentes
-
Robinson MR. Direct immunofluorescence. J Clin Aesthet Dermatol. 2023 Dec;16(12 Suppl 2):S33-S35. PMID: 38464740.
-
Phiske MM, et al. Direct immunofluorescence demystified: Essential insights and recent advances for dermatologists. Indian J Dermatol Venereol Leprol. 2026 Mar-Apr;92(2):179-188. doi:10.25259/IJDVL_95_2024. PMID: 39152802.
-
Witte M, Zillikens D, Schmidt E. Diagnosis of autoimmune blistering diseases. Front Med (Lausanne). 2018 Nov 2;5:296. doi:10.3389/fmed.2018.00296. PMID: 30450358.
-
van Beek N, Holtsche MM, Atefi I, Olbrich H, Schmitz MJ, Pruessmann J, Vorobyev A, Schmidt E. State-of-the-art diagnosis of autoimmune blistering diseases. Front Immunol. 2024 Jun 6;15:1363032. doi:10.3389/fimmu.2024.1363032. PMID: 38903493.
-
Schmidt E, Zillikens D. Modern diagnosis of autoimmune blistering skin diseases. Autoimmun Rev. 2010 Dec;10(2):84-89. doi:10.1016/j.autrev.2010.08.007. PMID: 20713186.
-
Schmidt E, et al. S2k guideline for the diagnosis of pemphigus vulgaris/foliaceus and bullous pemphigoid. J Dtsch Dermatol Ges. 2015 Jul;13(7):713-727. doi:10.1111/ddg.12612. PMID: 26110729.
-
Murrell DF, et al. Diagnosis and management of pemphigus: Recommendations of an international panel of experts. J Am Acad Dermatol. 2020 Mar;82(3):575-585.e1. doi:10.1016/j.jaad.2018.02.021. PMID: 29438767.
-
Schmidt E, et al. European Guidelines (S3) on diagnosis and management of mucous membrane pemphigoid, initiated by the European Academy of Dermatology and Venereology – Part II. J Eur Acad Dermatol Venereol.2021 Oct;35(10):1926-1948. doi:10.1111/jdv.17395. PMID: 34309078.
-
Hofmann SC, et al. S2k Guideline for the diagnosis and treatment of mucous membrane pemphigoid. J Dtsch Dermatol Ges. 2022 Nov;20(11):1530-1550. doi:10.1111/ddg.14905. PMID: 36354061.
-
Mahmood MN. Direct immunofluorescence of skin and oral mucosa: Guidelines for selecting the optimum biopsy site. Dermatopathology (Basel). 2024 Jan 19;11(1):52-61. doi:10.3390/dermatopathology11010006. PMID: 38390848.
-
Elston DM, Stratman EJ, Miller SJ. Skin biopsy: Biopsy issues in specific diseases. J Am Acad Dermatol. 2016 Jan;74(1):1-16; quiz 17-18. doi:10.1016/j.jaad.2015.06.033. PMID: 26702794.
-
Fraticelli P, Benfaremo D, Gabrielli A. Diagnosis and management of leukocytoclastic vasculitis. Intern Emerg Med. 2021 Jun;16(4):831-841. doi:10.1007/s11739-021-02688-x. PMID: 33713282.
-
Chango Azanza JJ, Calle Sarmiento PM, Lopetegui Lia N, Alexander SA, Modi V. Leukocytoclastic vasculitis: An early skin biopsy makes a difference. Cureus. 2020 May 1;12(5):e7912. doi:10.7759/cureus.7912. PMID: 32494527.
-
Nandeesh BN, Tirumalae R. Direct immunofluorescence in cutaneous vasculitis: Experience from a referral hospital in India. Indian J Dermatol. 2013 Jan;58(1):22-25. doi:10.4103/0019-5154.105280. PMID: 23372207.
-
Dmochowski M, Gornowicz-Porowska J, Bowszyc-Dmochowska M. An update on direct immunofluorescence for diagnosing dermatitis herpetiformis. Postepy Dermatol Alergol. 2019 Dec;36(6):655-658. doi:10.5114/ada.2019.91415. PMID: 31997990.
-
Arbesman J, Grover R, Helm TN, Beutner EH. Can direct immunofluorescence testing still be accurate if performed on biopsy specimens after brief inadvertent immersion in formalin? J Am Acad Dermatol. 2011 Jul;65(1):106-111. doi:10.1016/j.jaad.2010.06.019. PMID: 21570155.
-
Vodegel RM, de Jong MCJM, Meijer HJ, Weytingh MB, Pas HH, Jonkman MF. Enhanced diagnostic immunofluorescence using biopsies transported in saline. BMC Dermatol. 2004 Aug 27;4:10. doi:10.1186/1471-5945-4-10. PMID: 15333135.
-
Woollons A, Holmes GJ, Gratian MJ, Bhogal BS, Black MM. Michel’s medium: A potential alternative to cryoprotection for tissue transport in the investigation of genetic skin disease. Clin Exp Dermatol. 1999 Nov;24(6):487-489. doi:10.1046/j.1365-2230.1999.00540.x. PMID: 10606956.
-
Vaughn Jones SA, Palmer I, Bhogal BS, Eady RA, Black MM. The use of Michel’s transport medium for immunofluorescence and immunoelectron microscopy in autoimmune bullous diseases. J Cutan Pathol. 1995 Aug;22(4):365-370. doi:10.1111/j.1600-0560.1995.tb01421.x. PMID: 7499578.
-
Fudge JG, Crawford RI. Bullous pemphigoid: A 10-year study of discordant results on direct immunofluorescence. J Cutan Med Surg. 2018 Sep-Oct;22(5):472-475. doi:10.1177/1203475418773359. PMID: 29681159.
-
Anstey A, Venning V, Wojnarowska F, Bhogal B, Black MM. Determination of the optimum site for diagnostic biopsy for direct immunofluorescence in bullous pemphigoid. Clin Exp Dermatol. 1990 Nov;15(6):438-441. doi:10.1111/j.1365-2230.1990.tb02139.x. PMID: 2279342.
-
Weigand DA, Clements MK. Direct immunofluorescence in bullous pemphigoid: Effects of extent and location of lesions. J Am Acad Dermatol. 1989 Mar;20(3):437-440. doi:10.1016/S0190-9622(89)70054-2. PMID: 2645321.
-
Carey B, Joshi S, Abdelghani A, Mee J, Andiappan M, Setterfield J. The optimal oral biopsy site for diagnosis of mucous membrane pemphigoid and pemphigus vulgaris. Br J Dermatol. 2020 Mar;182(3):747-753. doi:10.1111/bjd.18032. PMID: 31021396.
-
Kamaguchi M, Iwata H, Ujiie I, Ujiie H, Sato J, Kitagawa Y, Shimizu H. Direct immunofluorescence using non-lesional buccal mucosa in mucous membrane pemphigoid. Front Med (Lausanne). 2018 Feb 8;5:20. doi:10.3389/fmed.2018.00020. PMID: 29473040.
-
Rashid H, et al. Assessment of diagnostic strategy for mucous membrane pemphigoid. JAMA Dermatol. 2021 Jul 1;157(7):780-787. doi:10.1001/jamadermatol.2021.1036. PMID: 33909024.
-
Eisen D. The oral mucosal punch biopsy: A report of 140 cases. Arch Dermatol. 1992 Jun;128(6):815-817. PMID: 1599270.
-
Ní Maolcatha S, Nic Dhonncha E, O’Connor C, Dinneen S, Heffron CCBB. The lupus band test: A review of the sensitivity and specificity in the diagnosis of lupus erythematosus. Skin Health Dis. 2023 Jul 11;3(4):e205. doi:10.1002/ski2.205. PMID: 37538339.
-
Cardinali C, Caproni M, Fabbri P. The utility of the lupus band test on sun-protected non-lesional skin for the diagnosis of systemic lupus erythematosus. Clin Exp Rheumatol. 1999 Jul-Aug;17(4):427-432. PMID: 10464552.
-
Fabré VC, Lear S, Reichlin M, Hodge SJ, Callen JP. Twenty percent of biopsy specimens from sun-exposed skin of normal young adults demonstrate positive immunofluorescence. Arch Dermatol. 1991 Jul;127(7):1006-1011. doi:10.1001/archderm.1991.01680060080008. PMID: 2064397.
-
Monroe EW. Lupus band test. Arch Dermatol. 1977 Jun;113(6):830-834. PMID: 326195.
-
Shetty VM, Subramaniam K, Rao R. Utility of immunofluorescence in dermatology. Indian Dermatol Online J.2017 Jan-Feb;8(1):1-8. doi:10.4103/2229-5178.198774. PMID: 28217464.
-
Yasui Y, et al. Complications and risk factors of punch biopsy: A retrospective large-scale study. J Dermatol. 2023 Jan;50(1):98-101. doi:10.1111/1346-8138.16585. PMID: 36151785.
-
Abhishek K, Khunger N. Complications of skin biopsy. J Cutan Aesthet Surg. 2015 Oct-Dec;8(4):239-241. doi:10.4103/0974-2077.172206. PMID: 26865792.



 |
|