1. Objetivo práctico del tema
La idea es que pueda leer un informe de dermatopatología “en modo clínico”: entender qué quiso decir el patólogo, qué grado de certeza maneja y qué acción práctica se desprende para el paciente.
En la literatura hay evidencia clara de que patólogos y clínicos interpretan de forma distinta muchas frases del informe, con discordancias cercanas al 30 %.PubMed+1
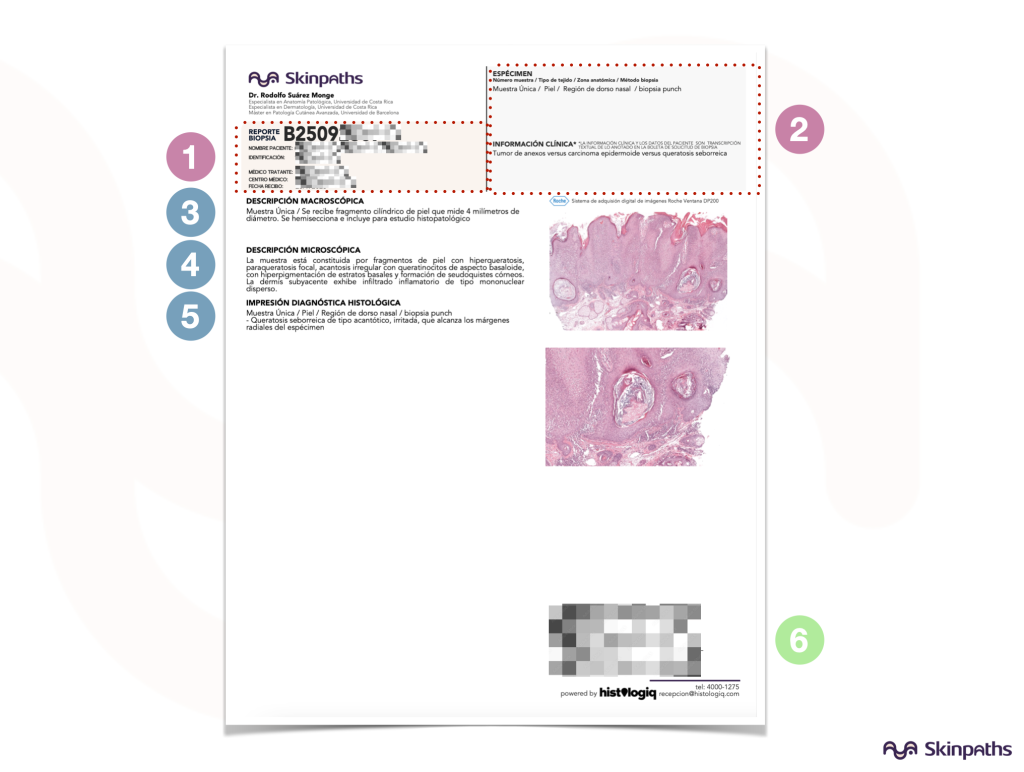
2. Anatomía básica de un informe de dermatopatología
No todos los laboratorios usan el mismo formato, pero casi siempre encontrarás:
1- Datos de identificación
-
-
Nombre del paciente, número de identificación (muy importante pero muchas veces olvidado), edad y género.
-
Médico remitente / clínica, centro de salud u hospital
- Fecha de toma de la muestra
-
2- Datos clínicos relevantes
-
-
Sitio anatómico de toma de la muestra, lateralidad
-
Datos clínicos relevantes e impresión diagnóstica clínica
-
3- Descripción del espécimen enviado
-
-
Se realiza una descripción microscópica del espécimen que se va a procesar
-
4- Microscopía / Descripción histológica
-
-
Detalle morfológico que justifica el diagnóstico .
- Tinciones especiales y comentarios suelen agregarse en esta sección cuando son realizados o justificados
-
5- Diagnóstico / Impresión diagnóstica
6- Firma y código del patólogo resposable
Frases como «compatible con», «sugestivo de» o «no se puede descartar» se interpretan de manera muy desigual entre patólogos y clínicos.
3. Niveles de certeza diagnóstica: cómo leer los matices
Varios estudios muestran que las frases usadas para expresar incertidumbre (“compatible con”, “sugiere”, “no se puede descartar”) se interpretan de forma muy desigual entre patólogos y clínicos.PubMed+2journals.lww.com+2
3.1. Escala orientativa de certeza
Cuando veas estas frases, piensa: ¿esta muestra permite realmente responder la pregunta o duda que tenía?. Si la respuesta es no, vale la pena conversar con el patólogo.
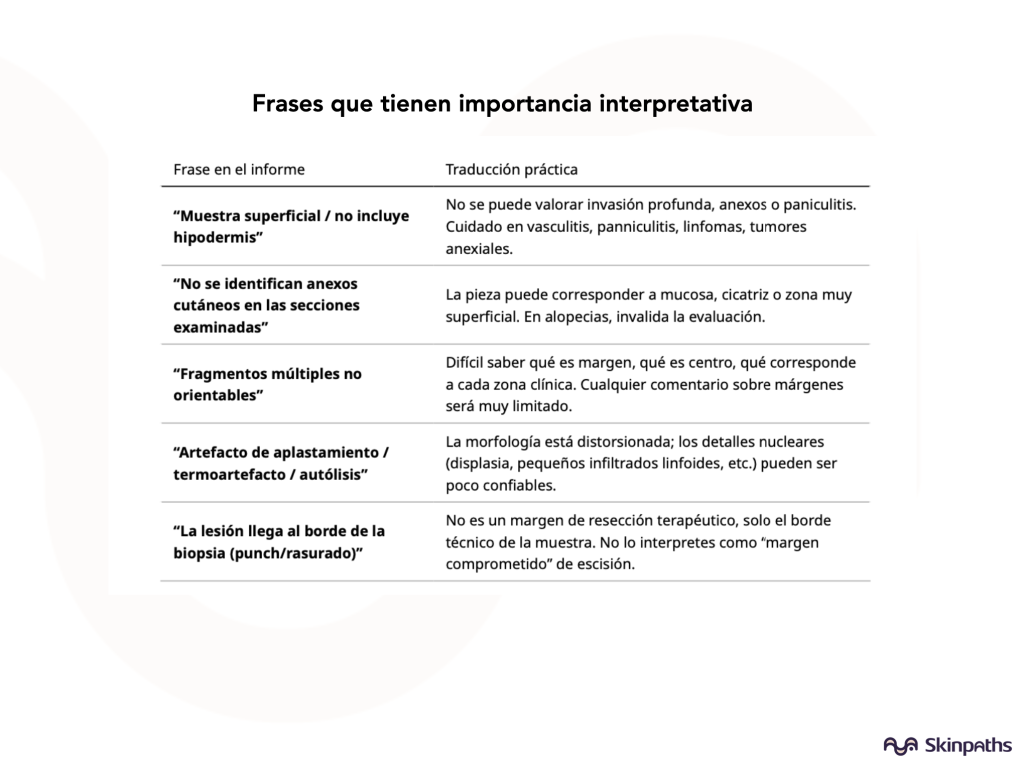
4. Frases que hablan de la muestra, no del paciente
Muchos informes incluyen advertencias sobre la calidad o extensión del tejido. No son “muletillas”: condicionan lo que el patólogo puede afirmar. Cuando veas estas frases, piensa: ¿esta muestra permite realmente responder la pregunta o duda que tenía?. Si la respuesta es no, vale la pena conversar con el patólogo o plantear la toma de nueva biopsia (mejor localización, mayor, tamaño, otra técnica de toma, etc.).
5. Márgenes quirúrgicos: cómo leerlos
La valoración de márgenes es una de las partes que más impacta en decisiones terapéuticas (re-excisión sí/no), y al mismo tiempo está sujeta a variaciones de muestreo y corte.
6. Comentarios diagnósticos: no los ignores
Los estudios de comunicación en patología muestran que una parte importante de los malentendidos se concentra en cómo se leen los comentarios y frases cualificadoras.PubMed+2PubMed+2
Frases frecuentes y cómo tomarlas:
-
“Se recomienda correlación clínico–patológica / con dermatoscopía / con estudios de imagen”
-
No es un simple formalismo: el patólogo siente que la histología podría no ser suficiente por sí sola para cerrar el caso.
-
Acción: revisar clínica, revalorar al paciente y, si la duda persiste, hablar directamente con el patólogo.
-
-
“Los hallazgos son inespecíficos y podrían corresponder a…”
-
Lista de diagnósticos diferenciales razonables, sin que ninguno destaque de forma clara.
-
Acción: prioriza diferenciales según clínica, fármacos, distribución, tiempo de evolución. Plantéate biopsia adicional en otra fase/zonas.
-
-
“La interpretación está limitada por…” (tamaño, artefacto, fijación, etc.)
-
Traducción: la confianza diagnóstica es menor de lo habitual por razones técnicas.
-
Acción: si la decisión terapéutica es trascendente (p. ej. inmunosupresión, biológicos, cirugía mayor), valora seriamente repetir biopsia o buscar segunda opinión.
-
Bibliografía comentada
-
Jaber O, Ammar K, Sughayer M. Communicating uncertainty in pathology reports: a descriptive study from a specialized cancer center. Acad Pathol. 2024;11(1):100109. doi:10.1016/j.acpath.2024.100109. PMID: 38433775.PubMed+1
-
De qué va: Estudia cómo patólogos y clínicos interpretan frases de incertidumbre (“compatible con”, “favor”, “cannot exclude”, etc.) y muestra grandes variaciones en el grado de certeza percibido.
-
-
Idowu MO, Wiles A, et al. Equivocal or ambiguous terminologies in pathology: focus of continuous quality improvement? Am J Surg Pathol. 2013;37(11):1722–1727. doi:10.1097/PAS.0b013e318297304f. PMID: 23887162.PubMed+1
-
De qué va: Analiza el uso de términos ambiguos en informes de patología y su impacto en la interpretación clínica y costes sanitarios.
-
-
Powsner SM, Costa J, Homer RJ. Clinicians are from Mars and pathologists are from Venus: clinician interpretation of pathology reports. Arch Pathol Lab Med. 2000;124(7):1040–1046. PMID: 10888781.PubMed+1
-
De qué va: Mide la discordancia entre lo que los patólogos quisieron comunicar y lo que los cirujanos entendieron al leer informes reales.
-
-
Ruby SG. Clinician interpretation of pathology reports: confusion or comprehension? Arch Pathol Lab Med. 2000;124(7):943–944. doi:10.5858/2000-124-0943-CIOPR. PMID: 10888766.PubMed+1
-
De qué va: Comentario editorial clásico que discute la comprensión de los informes por parte de los clínicos y propone mejoras.
-
-
Nakhleh RE. Quality in surgical pathology communication and reporting. Arch Pathol Lab Med. 2011;135(11):1394–1397. doi:10.5858/arpa.2011-0192-RA. PMID: 22032564.PubMed+1
-
De qué va: Revisión sobre qué hace que un informe de patología sea “de calidad” (completo, claro, clínicamente útil).
-
-
Nakhleh RE. What is quality in surgical pathology? J Clin Pathol. 2006;59(7):669–672. doi:10.1136/jcp.2005.031385. PMID: 16803945.PMC+1
-
De qué va: Define el concepto de calidad en patología quirúrgica (exactitud, oportunidad, completitud) y su relación con la seguridad del paciente.
-
-
Nakhleh RE. Patient safety and error reduction in surgical pathology. Arch Pathol Lab Med. 2008;132(2):181–185. PMID: 18251572.PubMed+1
-
De qué va: Revisión de fuentes de error en patología quirúrgica y estrategias para minimizarlas.
-
-
Clark SP, Clark OMM, Moir DH. Skin cancer: What happens in the laboratory? Aust J Gen Pract. 2024;53(8):539–542. doi:10.31128/AJGP-03-24-7191. PMID: 39099116.PubMed+1
-
De qué va: Explica para clínicos el flujo de trabajo del laboratorio en cáncer de piel y cómo este influye en diagnóstico y márgenes.
-
-
Clark SP, Clark OMM, Rosendahl CO. Skin cancer management: making the most of your pathologist. Aust J Gen Pract. 2024;53(8):543–545. doi:10.31128/AJGP-03-24-7190. PMID: 39099117.PubMed+1
-
De qué va: Consejos prácticos para que el clínico colabore eficazmente con el patólogo en el manejo de cáncer de piel.
-





 |
|