Punch vs. rasurado vs. incisional vs. escisional (y qué NO hacer en zonas de riesgo)
Antes de leer: Este artículo está dirigido exclusivamente a profesionales de la salud (médicos, residentes y otros profesionales con formación médica). El contenido tiene fines educativos y de actualización académica, y no sustituye en ningún caso la valoración clínica individual, el juicio profesional ni la consulta médica especializada. Las decisiones diagnósticas y terapéuticas deben tomarse siempre en el contexto de cada paciente en particular y bajo la responsabilidad del médico tratante.
La información presentada se basa en conceptos ampliamente descritos en la literatura científica actual, guías clínicas y artículos publicados en revistas médicas especializadas. No obstante, la medicina es un campo en constante evolución, por lo que el contenido aquí expuesto no debe interpretarse como una verdad absoluta ni como una recomendación universal aplicable a todos los casos. El lector debe considerar esta información como una síntesis orientativa, y se recomienda revisar siempre las fuentes originales citadas, así como la evidencia más reciente disponible, antes de tomar decisiones clínicas específicas.
Mensajes clave para el dermatólogo
Más que “técnica favorita”, lo importante es correlación clínico-patológica + sitio + profundidad adecuada. pubmed.ncbi.nlm.nih.gov
En inflamatorias, punch ≥3–4 mm, a plena dermis (y si sospecha paniculitis, llegar claro al tejido celular subcutáneo). pubmed.ncbi.nlm.nih.gov
En melanoma sospechado, la regla es la escisional (cuando sea posible), con margen estrecho de 1–3 mm; las incisionales se reservan para lesiones grandes o en zonas difíciles.onlinelibrary.wiley.com
Cara, párpados, uñas, mucosa y genitales son zonas de alto riesgo: el “shave fácil” aquí puede dejarte sin diagnóstico o con problema reconstructivo. pubmed.ncbi.nlm.nih.gov
En alopecias, uñas y melanoma acral/subungueal, vale la pena respetar las técnicas específicas; un mal tipo de biopsia puede volver el caso irreconocible. pubmed.ncbi.nlm.nih.gov
1. Principios generales antes de elegir técnica
- Preguntas clave: Antes de hacer la biopsia:
¿Qué quiero descartar? (eccema, vasculitis, linfoma, melanoma, etc.)
¿Dónde está el “epicentro” histológico esperado? (epidermis, unión, dermis, panículo, anexos, matriz ungueal…)
¿La prioridad es diagnóstico, márgenes o ambas?
¿La zona es cosméticamente crítica o funcionalmente compleja?
- Reglas muy prácticas
Inflamatorias: punch 3–4 mm sobre lesión activa, no excoriada; si es cuadro ampolloso, una biopsia en borde de ampolla para H&E y otra perilesional para IFD. pubmed.ncbi.nlm.nih.gov
Nódulos subcutáneos / paniculitis: punch 5–6 mm o incisional que llegue bien a tejido celular subcutáneo. pubmed.ncbi.nlm.nih.gov
Tumores epidérmicos no pigmentados (CA basocelular / epidermoide pequeños): shave profundo o escisional, dependiendo de tamaño y localización. journals.lww.com
Lesiones pigmentadas atípicas / sospecha de melanoma: idealmente escisional completa con margen estrecho. Evitar shaves superficiales. onlinelibrary.wiley.com
En melanoma, la regla general es la biopsia escisional (cuando sea posible), con márgenes estrechos de 1-3 mm.
Tabla rápida: ventajas y desventajas según técnica empleada
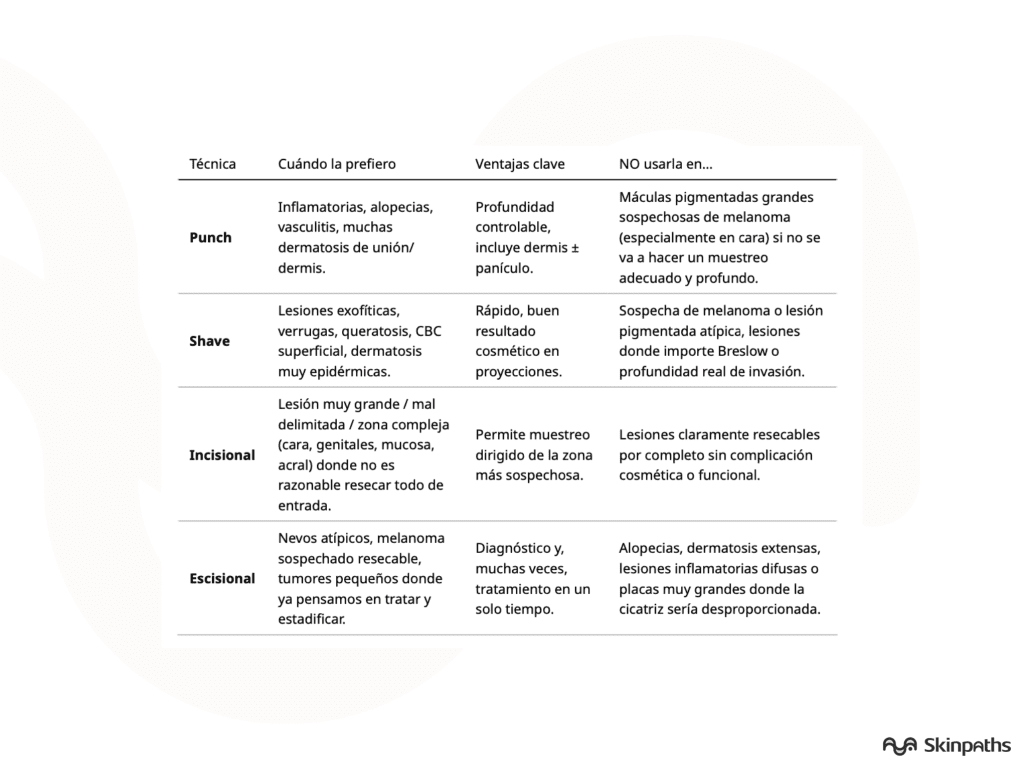
2. Elección según tipo de lesión
- Lesiones inflamatorias (“rash”)
- Regla general: punch 3–4 mm, sobre lesión típica y relativamente reciente, evitando:
- Zonas muy excoriadas
- Zonas muy crónicamente liquenificadas, salvo que eso sea lo que quieras documentar
- Vasculitis: lesión purpúrica de 24–48 h, punch profundo (dermis + panículo si sospecha vasculitis de vasos medianos). pubmed.ncbi.nlm.nih.gov
- Enfermedad ampollosa:
- 1 biopsia en borde de ampolla para H&E.
- 1 biopsia en piel perilesional para DIF (no dentro de la ampolla).Frontiers
- Regla general: punch 3–4 mm, sobre lesión típica y relativamente reciente, evitando:
- Tumores no pigmentados
- Pequeños CBC / CEC en tronco y extremidades:
- Shave profundo (tipo “saucerización”) o escisional según tamaño y plan terapéutico.
- Carcinoma basocelular infiltrativo o morfeiforme:
- Mejor incisional o escisional profunda que permita evaluar patrón y márgenes iniciales.
- Tumor subcutáneo:
- Punch grande (5–6 mm) o incisional fusiforme hasta panículo.
- Pequeños CBC / CEC en tronco y extremidades:
- Lesiones pigmentadas y melanoma
- Melanoma sospechado, <1–1,5 cm y en zona accesible
- Escisional completa con margen 1–3 mm en piel.onlinelibrary.wiley.com
- Lesión muy grande, lentiginosa o en cara / acral / genital
- Incisional (ellíptica o punch) de la zona más atípica clínico-dermatoscópicamente.
- Qué NO hacer en melanocíticas sospechosas:
- Shave superficial (riesgo de infraestimar Breslow, márgenes y patrón arquitectural).
- Múltiples biopsias marginales sin incluir el área más dudosa.
- Melanoma sospechado, <1–1,5 cm y en zona accesible
Un error frecuente a evitar es realizar biopsias por rasurado de forma rutinaria «porque es mas rápido», incluyendo lesiones melanocíticas
3. Elección según localización: zonas “problemáticas” y qué NO hacer
- Cara y párpados
- Qué SÍ hacer
- Lesiones pigmentadas sospechosas (lentigo maligno, melanoma facial):
- Incisional profunda o punch dirigido a zona más oscura/asimétrica.
- CA basocelular / epidermoide:
- Shave profundo o escisional, planeando desde el inicio la reconstrucción.
- Dermatosis inflamatorias faciales:
- Punch 3–4 mm en zona representativa, evitando pliegues nasolabiales o párpado libre si hay otra área disponible
- Qué NO hacer
- Shave superficial de mácula facial muy sospechosa de melanoma.
- Punch muy pequeño (2 mm) en una lesión facial donde necesitas arquitectura completa.
- Biopsias que atraviesen borde libre del párpado si no es imprescindible (preferir resecciones planificadas con oftalmo/plástico).
- Qué SÍ hacer
- Cuero cabelludo / alopecias
- Qué SÍ hacer
- Alopecias cicatriciales y no cicatriciales:
- Una o dos biopsias de 4 mm; idealmente una para cortes transversales y otra para verticales. pubmed.ncbi.nlm.nih.gov
- Tomar la muestra:
- En zona de actividad (borde) en cicatriciales.
- En zona más despoblada en no cicatriciales.
- Dermatosis del cuero cabelludo (psoriasis, eccemas, etc.): punch 3–4 mm sobre placa activa.
- Alopecias cicatriciales y no cicatriciales:
- Qué NO hacer
- Shave en cuero cabelludo cuando hay duda diagnóstica de alopecia.
- Punch <4 mm para alopecia (pierdes capacidad de conteo folicular).
- Qué SÍ hacer
- Manos, pies y áreas acrales
- Qué SÍ hacer
- Lesiones pigmentadas: incisional o escisional siempre a espesor completo, incluyendo crestas y surcos acrales.
- Hiperqueratosis acrales inflamatorias: punch profundo hasta panículo (queratodermias, psoriasiformes, eccema hiperqueratósico acral).
- Qué NO hacer
- Shave superficial de mácula acral pigmentada.
- Biopsias tangenciales en plantas/palmas que sólo tomen estrato córneo grueso.
- Qué SÍ hacer
- Uñas (aparato ungueal)
- Qué SÍ hacer
- En melanoniquia longitudinal sospechosa:
- Biopsia longitudinal o escisional del tracto pigmentado incluyendo matriz + lecho, con abordaje dorsal o lateral. pmc.ncbi.nlm.nih.gov
- En distrofias ungueales no pigmentadas:
- Biopsia dirigida a matriz o lecho según la sospecha (p.ej. onicomatricoma vs. onicopapiloma).
- En melanoniquia longitudinal sospechosa:
- Qué NO hacer
- Shave de la lámina ungueal solamente (no aporta casi nada salvo en onicomicosis, y a menudo ni eso).
- Punch ciego sobre la matriz sin visualizar estructuras (alto riesgo de cicatriz longitudinal permanente).
- Biopsiar sólo el hiponiquio de una melanoniquia longitudinal sin incluir matriz.
- Qué SÍ hacer
- Mucosa oral y labio mucoso
- Qué SÍ hacer
- Lesiones blancas/rojas, erosivas o pigmentadas:
- Incisional con pequeño colgajo o cuña, incluyendo epitelio completo y banda submucosa.
- Para vesículo-ampollosas:
- Biopsia de mucosa perilesional para DIF; de preferencia en zona no ulcerada.
- Lesiones blancas/rojas, erosivas o pigmentadas:
- Qué NO hacer
- Shave muy superficial que deje solo epitelio atrófico y sin submucosa.
- Biopsias muy pequeñas (<3 mm) de lesiones con sospecha de displasia/carcinoma.
- Qué SÍ hacer
- Genitales externos y región perianal
- Qué SÍ hacer
- Lesiones pigmentadas vulvares/penianas:
- Incisional profunda o escisional controlada, intentando incluir la zona más atípica.
- Dermatosis inflamatorias crónicas (liquen escleroso, liquen plano, eccema crónico):
- Punch 3–4 mm, incluyendo unión dermoepidérmica y algo de panículo si es posible.
- Lesiones pigmentadas vulvares/penianas:
- Qué NO hacer
- Shave superficial de lesión pigmentada vulvar o perianal.
- Biopsias muy pequeñas que no permitan valorar arquitectura (importante en VIN, PeIN, melanosis, etc.).
- La información clínica es igual de importante que la buena elección de la técnica de biopsia, ¡no olvidemos anotarla en la boleta!
- Qué SÍ hacer
4. Errores frecuentes a evitar (checklist mental)
Shave rutinario en todo “porque es más rápido”, incluyendo melanocíticas de riesgo.
Punch demasiado pequeño o superficial en inflamatorias complejas, alopecias o paniculitis. pubmed.ncbi.nlm.nih.gov
Biopsiar zonas muy tratadas (esteroides tópicos potentes, crioterapia reciente) cuando hay piel más “virgen” disponible. Frontiers
No indicar en la boleta tipo de lesión, tiempo de evolución, tratamientos previos y diagnóstico clínico diferencial. www1.racgp.org.au
En alopecia, no especificar si el laboratorio debe hacer cortes transversales, verticales o ambos.



 |
|