A pesar de ser terapias muy seguras, el uso cada vez más extendido de materiales de relleno (reabsorbibles, bioestimuladores y permanentes) ha ido acompañado de un incremento proporcional en eventos adversos que hoy vemos en la consulta especializada: desde nódulos no inflamatorios por depósito, hasta reacciones inflamatorias tardías (DIR), granulomas a cuerpo extraño e incluso cuadros que simulan o corresponden a infección/biofilm, además de complicaciones vasculares agudas que requieren reconocimiento inmediato. Para el clínico y el patólogo, estas presentaciones representan un reto diagnóstico porque comparten fenotipos clínicos, pero difieren radicalmente en pronóstico y tratamiento. En este artículo revisamos un enfoque clínico-patológico estructurado, clasificando las complicaciones según el tipo de relleno y el tiempo de aparición, con énfasis en claves clínicas, patrones histológicos característicos, estudios complementarios “de alto rendimiento” y un algoritmo terapéutico práctico orientado a especialistas
Antes de leer: Este artículo está dirigido exclusivamente a profesionales de la salud (médicos, residentes y otros profesionales con formación médica). El contenido tiene fines educativos y de actualización académica, y no sustituye en ningún caso la valoración clínica individual, el juicio profesional ni la consulta médica especializada. Las decisiones diagnósticas y terapéuticas deben tomarse siempre en el contexto de cada paciente en particular y bajo la responsabilidad del médico tratante.
La información presentada se basa en conceptos ampliamente descritos en la literatura científica actual, guías clínicas y artículos publicados en revistas médicas especializadas. No obstante, la medicina es un campo en constante evolución, por lo que el contenido aquí expuesto no debe interpretarse como una verdad absoluta ni como una recomendación universal aplicable a todos los casos. El lector debe considerar esta información como una síntesis orientativa, y se recomienda revisar siempre las fuentes originales citadas, así como la evidencia más reciente disponible, antes de tomar decisiones clínicas específicas.
Mensajes clave
Las complicaciones tardías pueden agruparse de forma operativa en nódulos no inflamatorios (depósito/irregularidad), nódulos inflamatorios (DIR/FBG) e infección (incl. biofilm); diferenciarlos cambia el tratamiento. Haneke, 2015; Ibrahim, 2018
En histología, muchos casos se resuelven reconociendo patrones del material (amorfo vs particulado vs vacuolar) + polarización + 1–2 tinciones dirigidas. Lemperle, 2003; El-Khalawany, 2015
En HA, las reacciones inflamatorias tardías pueden “dispararse” tras activación inmune (p. ej., cuadros virales o vacunación) y suelen responder a algoritmos escalonados, siempre descartando infección cuando el cuadro lo sugiere.Turkmani, 2019; Michon, 2021; Funt, 2022
La oclusión vascular asociada a HA es una urgencia con recomendaciones específicas de manejo. Murray, 2021a
Clasificación general (orientada a la histología y a la capacidad de reversión)
- Por composición / permanencia
- Reabsorbibles: ácido hialurónico (HA), colágeno. Lemperle, 2003
- Bioestimuladores (semi-duraderos): CaHA, PLLA, PCL. Lemperle, 2003; Haneke, 2015
- Permanentes/no reabsorbibles: PMMA, algunos hidrogeles (p. ej., PAAG), silicona/aceites. Lemperle, 2003; Lemperle, 2009a
- Por tiempo de aparición
- Inmediata/temprana (minutos–días): equimosis/edema, infección aguda, evento vascular. Haneke, 2015; Murray, 2021a
- Subaguda (semanas): nódulo por depósito, sobrecorrección o plano inadecuado. Haneke, 2015
- Tardía (meses–años): DIR, granuloma a cuerpo extraño, migración, “sterile abscess” e infección tardía/biofilm. Bhojani-Lynch, 2017; Ibrahim, 2018; Funt, 2022
Fenotipos clínicos que orientan la histología y el posible tratamiento
- Nódulo no inflamatorio
- Nódulo firme o gomoso, sin eritema ni dolor, típico de depósito/sobrecorrección o colocación superficial. Haneke, 2015
- Nódulo inflamatorio / masa dolorosa
- Eritema, dolor, calor o aumento de volumen obligan a pensar en DIR/FBG vs infección (incl. biofilm); esta distinción define si se prioriza antiinflamatorio o antibiótico/aspiración/cultivo. Ibrahim, 2018; Funt, 2022
- Edema persistente periorbitario / Tyndall (especialmente en HA)
- El edema crónico periorbitario y el efecto Tyndall son complicaciones características del HA en “tear trough”, influenciadas por plano/anatomía local y comportamiento del gel. Vasquez, 2019; Skippen, 2020
- Ulceración/necrosis (sospecha de evento vascular)
- El patrón de dolor desproporcionado, livedo o necrosis requiere manejo urgente protocolizado, particularmente en HA. Murray, 2021a
Información indispensable en la historia clínica: 1- Producto (marca si se conoce), fechas, sitio/plano, retratamientos. 2- Síntomas: dolor, calor, fluctuación, fiebre, descarga, recidivas. 3- Gatillos/triggers: infección sistémica reciente, vacunación, procedimientos dentales. Turkmani, 2019; Michon, 2021; Ibrahim, 2018
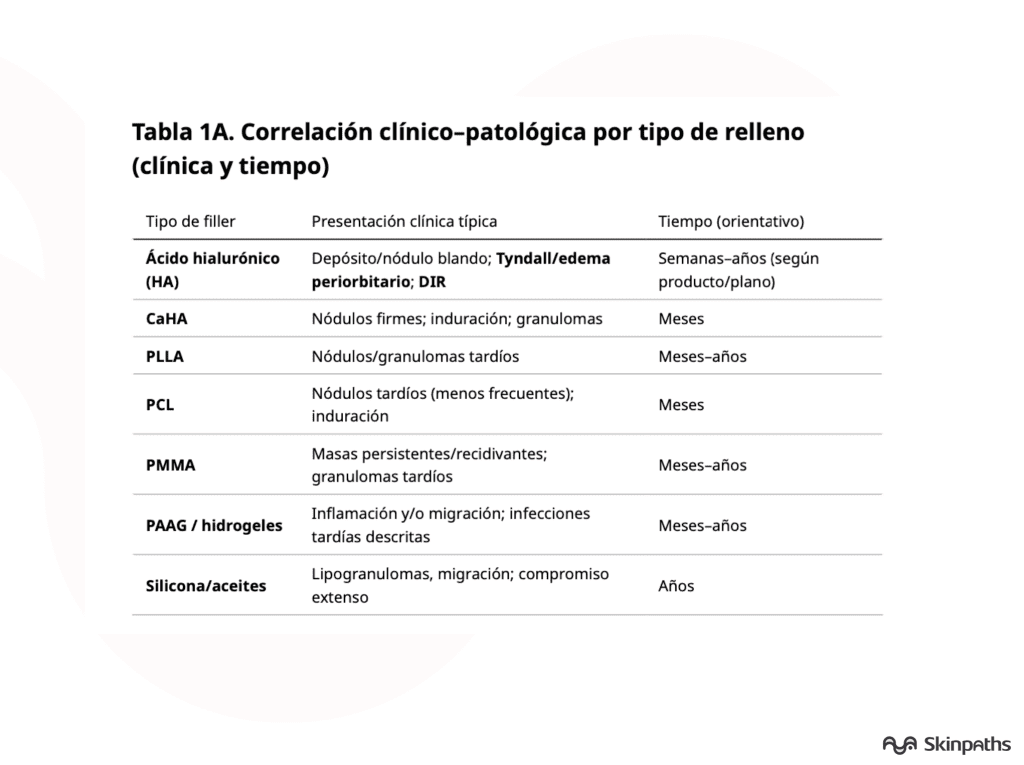
Patrones histológicos: las «huellas» del material
En series clinicopatológicas, además del granuloma clásico, se describen patrones mixtos con fibrosis, seudocavidades, inflamación crónica y, cuando aplica, patrones supurativos o granulomatosos infecciosos. El-Khalawany, 2015; Lee, 2015
“Firmas” morfológicas (H&E + trucos simples)
- Ácido hialurónico (HA): depósitos amorfo-basófilos tipo “lagos/placas” o seudocavidades, con reacción variable (a veces mínima). El-Khalawany, 2015; Bhojani-Lynch, 2017
- CaHA: material particulado/microsferular con respuesta a cuerpo extraño variable; la corroboración del componente cálcico puede apoyarse con tinciones específicas. Pavicic, 2013; Kadouch, 2017
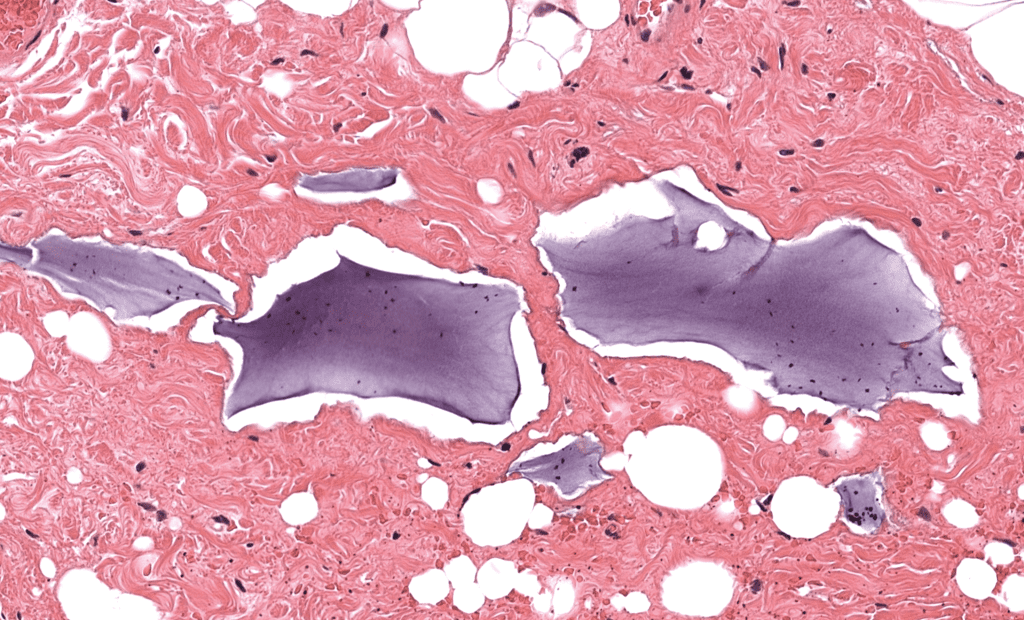
- PLLA: granulomas con material particulado y birrefringencia a polarización (hallazgo práctico de alto valor). Haneke, 2015; Storer, 2016
- PMMA: microsferas redondeadas no degradables con granulomas tardíos y tendencia a persistencia/recurrencia. Gelfer, 2007; Lemperle, 2009a
- PAAG/hidrogeles: gel amorfo con reacción variable; se han descrito complicaciones tardías con inflamación, migración e infección. Ono, 2010; Manafi, 2010
- Silicona/aceites: patrón vacuolar tipo “Swiss cheese” con histiocitos y células gigantes; puede ser extenso y migratorio. Schwartzfarb, 2008; Ellis, 2012
Pitfalls de laboratorio: 1- El material puede alterarse con el procesamiento y dejar “clefts” o espacios; el vacío puede ser pista, no ausencia de filler. Lemperle, 2003 2- Mejor un enfoque dirigido: polarización + 1–2 tinciones según sospecha, en vez de paneles indiscriminados. El-Khalawany, 2015
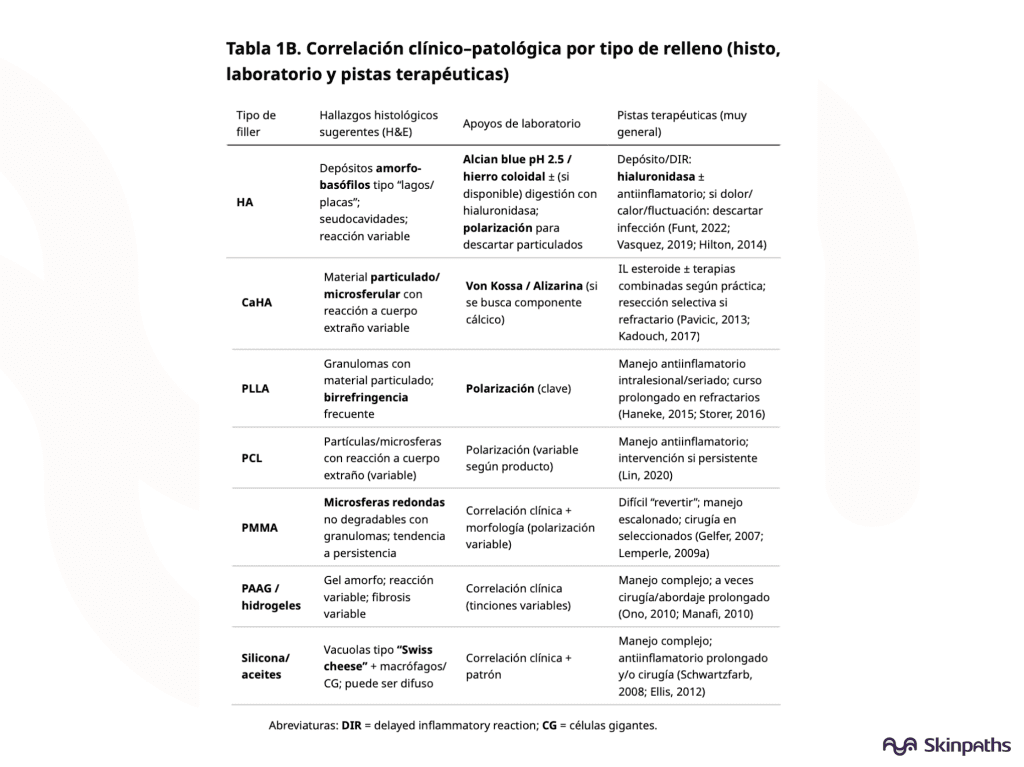
Tratamiento: enfoque por escenarios
- Escenario A: Depósito / nódulo no inflamatorio
- En HA, la hialuronidasa es herramienta central para revertir depósito y algunas complicaciones locales (con técnica y dosis adecuadas). Murray, 2021b; Hilton, 2014
- En rellenos no-HA, la conducta depende de material y localización; puede ir desde observación hasta intervención focal. Haneke, 2015
- Escenario B: DIR / FBG sin datos de infección
- En HA, existen algoritmos escalonados (incluyendo hialuronidasa y antiinflamatorios) con reevaluación estrecha. Funt, 2022; Artzi, 2020
- En bioestimuladores/permanentes, pueden requerirse esquemas prolongados y, en casos refractarios, abordajes intervencionistas. Haneke, 2015; Lemperle, 2009b
- Escenario C: Sospecha de infección/biofilm
- Dolor marcado, fluctuación, supuración, fiebre o recidivas tras esteroides deben inclinar a aspiración/estudios y antibiótico dirigido, evitando “encapsular” el cuadro con esteroide sin descartar infección. Ibrahim, 2018
- Escenario D: Oclusión vascular por HA (urgencia médica)
- Seguir guías de reconocimiento temprano y manejo protocolizado de urgencia. Murray, 2021a
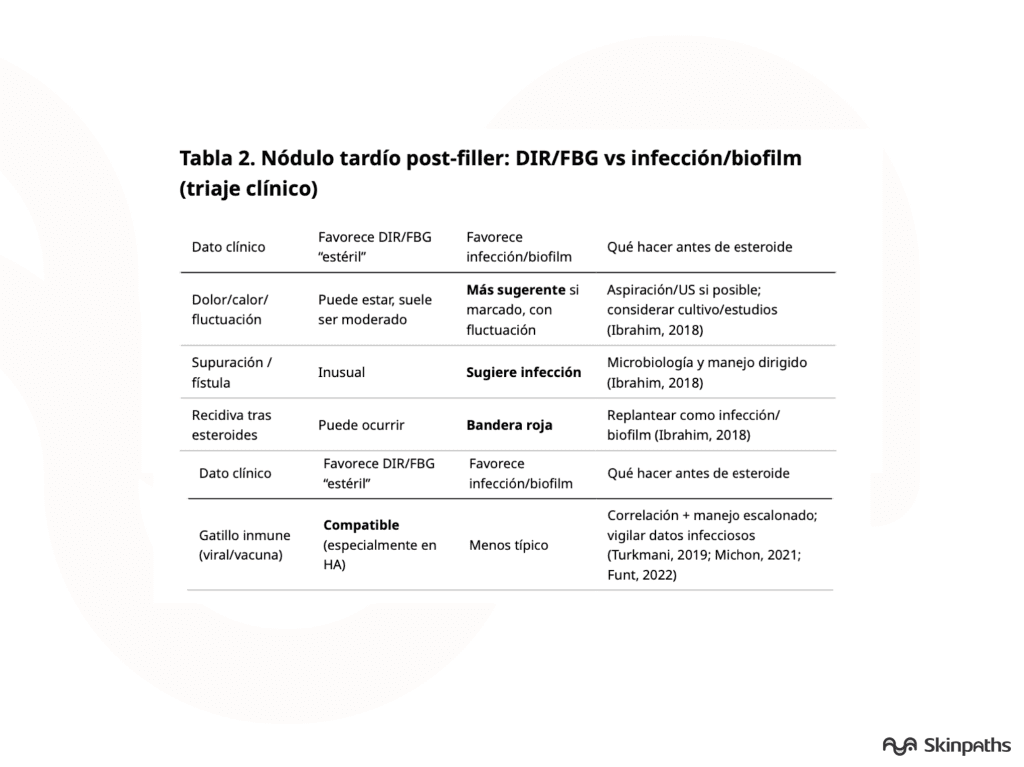
Algoritmo práctico: nódulo tardío post-relleno
- ¿Inflamatorio?
- No → depósito/irregularidad → si HA, considerar hialuronidasa; si no-HA, manejo conservador o focal según material. Haneke, 2015; Murray, 2021b
- Sí → siguiente
- ¿Sugiere infección? (fluctuación, descarga, fiebre, recidiva, empeora con esteroide)
- Sí → aspiración/estudios ± antibiótico; biopsia si masa sólida o duda. Ibrahim, 2018
- No claro → tratar como DIR/FBG escalonado y revalorar; en HA, la reversión con hialuronidasa suele ser pieza central. Funt, 2022
- Persistente/recidivante → confirmar material (polarización/tinciones dirigidas), reevaluar infección y considerar manejo intervencionista en permanentes. El-Khalawany, 2015; Lemperle, 2009b
Apartado especial: compromiso periorbitario
El edema crónico del párpado inferior tras HA en surco nasoyugal es un fenotipo bien descrito y con abordajes terapéuticos específicos (incluyendo hialuronidasa en casos seleccionados). Vasquez, 2019; Hilton, 2014; Skippen, 2020
En conclusión, las reacciones adversas a materiales de relleno constituyen hoy un motivo cada vez más frecuente de consulta especializada y, a la vez, un reto diagnóstico por la superposición clínica entre depósito, reacción inflamatoria tardía (DIR)/granuloma a cuerpo extraño e infección (incluido el fenómeno de biofilm). Un enfoque sistemático que integre tipo de filler, cronología, fenotipo clínico y patrón histológico permite acortar el diagnóstico diferencial y orientar un manejo más seguro y eficaz. En este escenario, la dermatopatología aporta un valor tangible al reconocer “huellas” morfológicas del material y al seleccionar estudios complementarios de alto rendimiento (polarización, tinciones dirigidas), evitando tanto el sobretratamiento antiinflamatorio en cuadros potencialmente infecciosos como intervenciones innecesarias en nódulos por depósito. Finalmente, la estandarización de la información en la requisición (producto, fechas, plano, síntomas y gatillos) y el uso de algoritmos terapéuticos escalonados —con especial énfasis en HA, donde existen medidas de reversión— mejora resultados, reduce recurrencias y optimiza la comunicación clínico-patológica.



 |
|