-
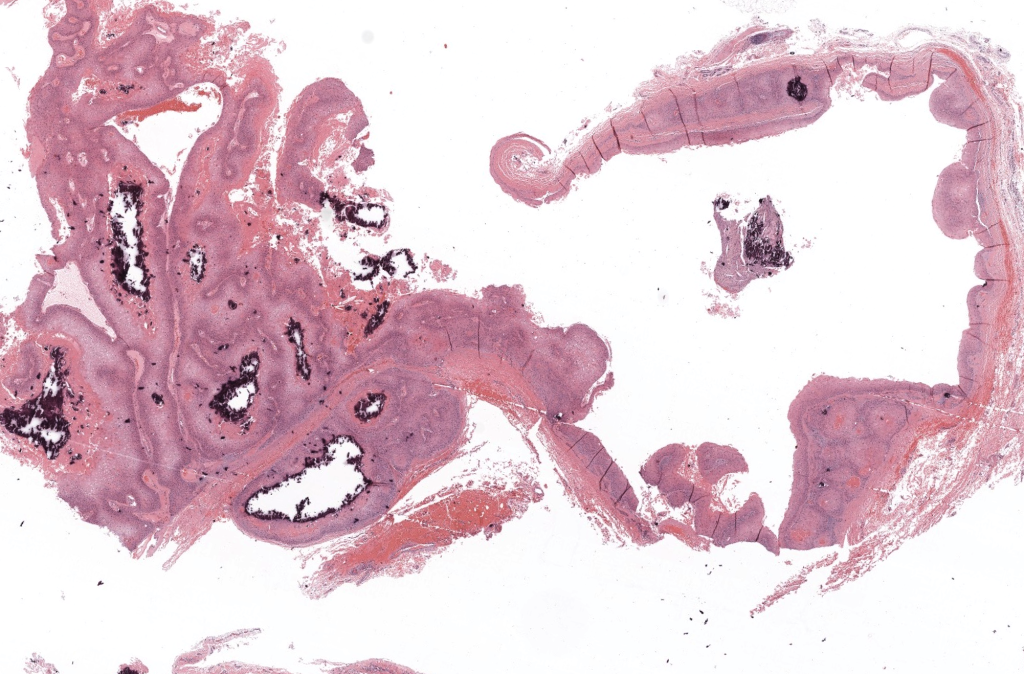
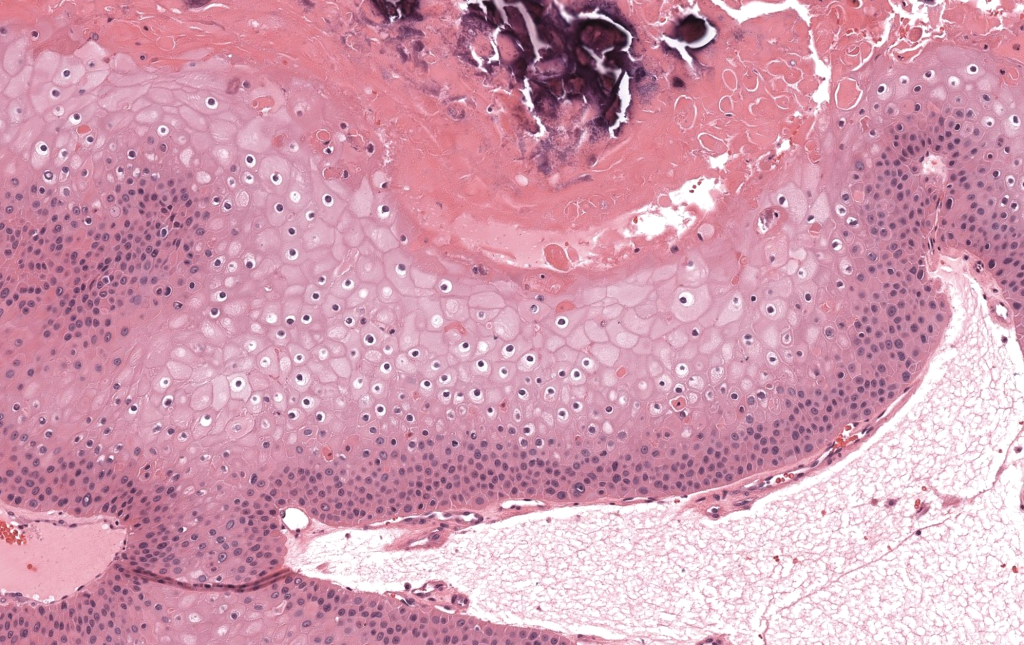
Satyaprakash AK, et al. Proliferating trichilemmal tumors: a review of the literature. Am J Dermatopathol.2007;29(4):332-338. DOI:10.1097/DAD.0b013e3181561b0a. PMID:17760602. Revisión clínica-patológica, epidemiología, manejo y recidiva. https://pubmed.ncbi.nlm.nih.gov/17760602/
-
Folpe AL, et al. Proliferating trichilemmal tumor: clinicopathologic evaluation is a guide to biologic behavior.Am J Surg Pathol. 2003;27(11):1411-1422. PMID:12950500. Serie clave: gradación histológica y correlación con agresividad. https://pubmed.ncbi.nlm.nih.gov/12950500/
-
Brownstein MH, Arluk DJ. Proliferating trichilemmal cyst: a simulant of squamous cell carcinoma. J Cutan Pathol. 1981;8(2):102-111. PMID:6268280. Clásico: trauma/inflamación y espectro frente a CCE. https://pubmed.ncbi.nlm.nih.gov/6268280/
-
Jones EW. Proliferating epidermoid cysts. Arch Dermatol. 1966;94(1):11-19. PMID:5938217. Descripción original histórica. https://pubmed.ncbi.nlm.nih.gov/5938217/
-
Osto M, et al. Malignant Proliferating Trichilemmal Tumor of the Scalp: Systematic Review. Otolaryngol Case Rep. 2021. PMID:34797787. Revisión de presentación y opciones terapéuticas. https://pubmed.ncbi.nlm.nih.gov/34797787/
-
Kearns-Turcotte S, et al. MPTT arising in patients with multiple trichilemmal cysts. JAAD Case Rep.2022;8:42-46. DOI:10.1016/j.jdcr.2022.01.033. PMID:35310136; PMCID:PMC8924508. Serie de casos y correlatos clínicos. https://pubmed.ncbi.nlm.nih.gov/35310136/
-
Goyal S, et al. Malignant Proliferating Trichilemmal Tumor. Indian J Dermatol. 2012;57(1):50-52. PMID:22470211; PMCID:PMC3312659. Caso y revisión de transformación maligna. https://pubmed.ncbi.nlm.nih.gov/22470211/
-
Fieleke DR, Goldstein GD. MPTT tratado con Mohs: protocolo propuesto. Dermatol Surg. 2015;41(2):292-294. DOI:10.1097/DSS.0000000000000269. PMID:25654202. Algoritmo diagnóstico-terapéutico. https://pubmed.ncbi.nlm.nih.gov/25654202/
-
Tierney E, et al. Mohs para PTT. Dermatol Surg. 2005;31(6):770-772. PMID:15841643. Razonamiento para control marginal. https://pubmed.ncbi.nlm.nih.gov/15841643/
-
Kawaguchi M, et al. Imagen de quistes triquilemmales y PTT. Insights Imaging. 2021;12:162. PMID:34626262; PMCID:PMC8649188. TC/RM y características radiológicas. https://pmc.ncbi.nlm.nih.gov/articles/PMC8649188/
-
Kim HJ, et al. PTT: hallazgos en TC/RM (incluye transformación maligna). AJNR Am J Neuroradiol.2001;22(1):180-182. PMID:11158906. https://pubmed.ncbi.nlm.nih.gov/11158906/
-
Chaichamnan K, et al. MPTT: CD34, p53 y proliferación. J Cutan Pathol. 2010;37(9):966-970. DOI:10.1111/j.1600-0560.2010.01570.x. PMID:21280514. IHQ comparativa con CCE. https://pubmed.ncbi.nlm.nih.gov/21280514/
-
Rangel-Gamboa L, et al. QTP: valor de Ki-67 para gradación. Case Rep Dermatol. 2013;5(3):254-260. PMID:24574687; PMCID:PMC3927166. https://pmc.ncbi.nlm.nih.gov/articles/PMC3927166/
-
Gulati HK, et al. MPTT de bajo grado simulando CCE (CD34+/calretinina+). J Lab Physicians. 2011;3(2):122-124. PMID:22219569; PMCID:PMC3250030. https://pmc.ncbi.nlm.nih.gov/articles/PMC3250030/
-
Gallant JN, et al. Paisaje genómico de MPTT metastásico. Cold Spring Harb Mol Case Stud. 2019;5(2):a003855. PMID:30670470; PMCID:PMC6377617. https://pmc.ncbi.nlm.nih.gov/articles/PMC6377617/
-
Abdelhammed MH, et al. MPTT: estudio molecular (TP53/ERBB2). Dermatopathology (Basel). 2024;11(4):354-363. DOI:10.3390/dermatopathology11040038. PMID:39727620; PMCID:PMC11674666. https://pubmed.ncbi.nlm.nih.gov/39727620/
-
Cecchi R, et al. MPTT de cuero cabelludo con Mohs y SLNB. JEADV. 2008;22(10):1258-1259. DOI:10.1111/j.1468-3083.2008.02611.x. PMID:18422538. https://pubmed.ncbi.nlm.nih.gov/18422538/
-
Lee DY, et al. MPTT de labio: <0.1% de cánceres cutáneos; clínica y manejo. Clin Case Rep. 2023;11:e7396. PMID:37352060; PMCID:PMC10289708. https://pubmed.ncbi.nlm.nih.gov/37352060/



 |
|