-
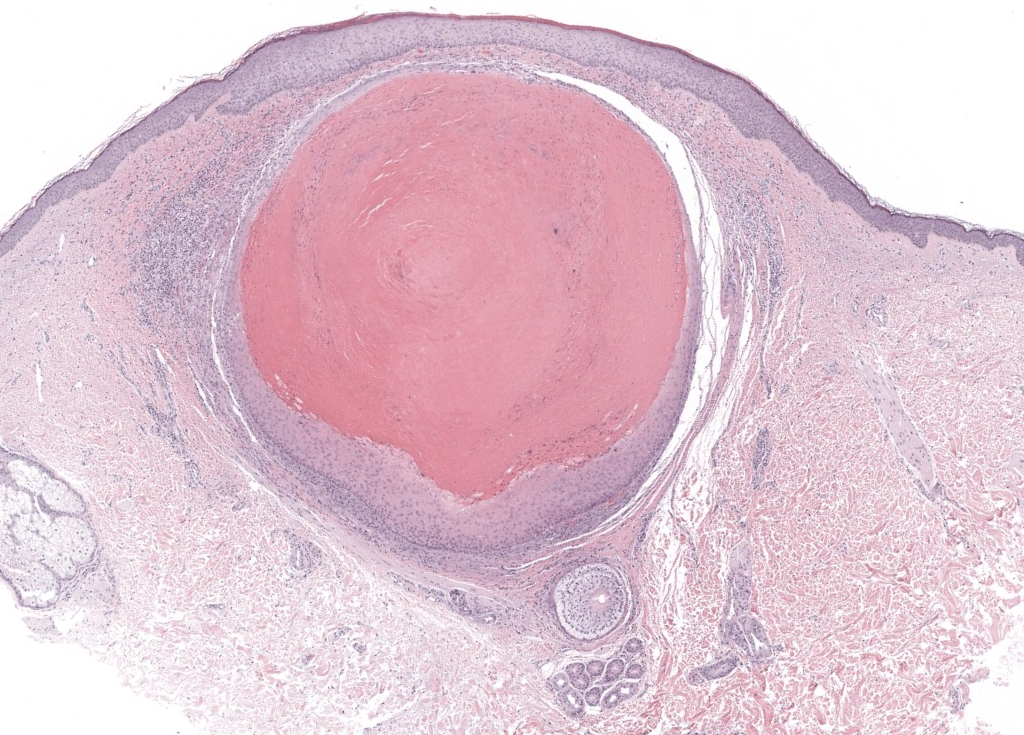
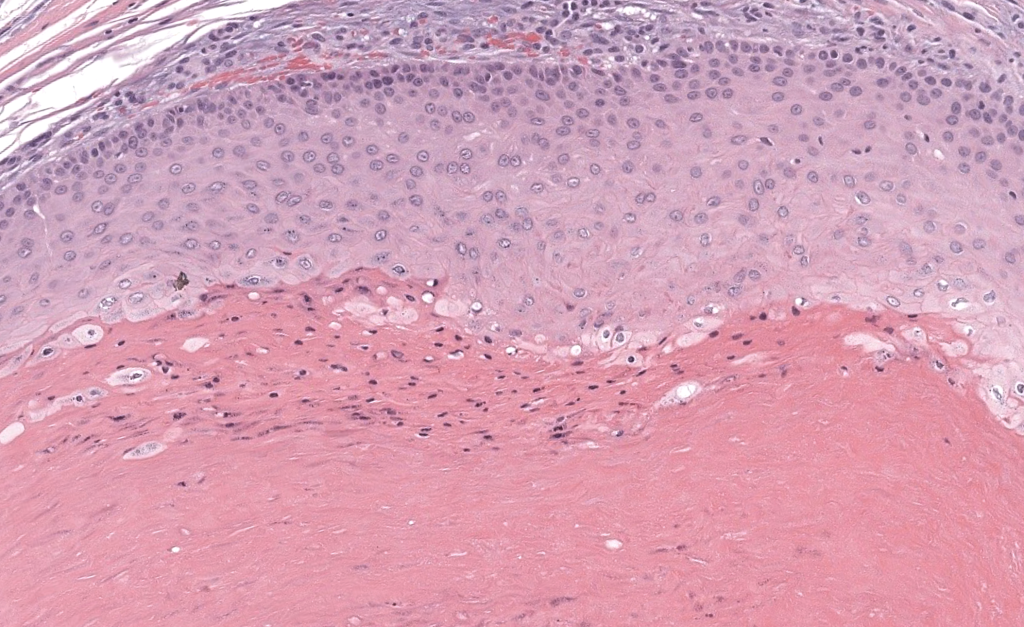
Pinkus H. “Sebaceous cysts” are trichilemmal cysts. Arch Dermatol. 1969;99(5):544-555. PMID: 4181052. Resumen: Propone que gran parte de los llamados quistes sebáceos son triquilemales, asentando bases histogénicas. PubMed. (DOI no listado en PubMed).
-
Headington JT. Tumors of the hair follicle. A review. Am J Pathol. 1976;85(2):479-514. PMID: 793411. PMCID:PMC2032578. Resumen: Revisión clásica de neoplasias foliculares; define queratinización triquilemal y morfología. PubMed/PMC.
-
Brownstein MH, Arluk DJ. Proliferating trichilemmal cyst: a simulant of squamous cell carcinoma. Cancer.1981;48(5):1207-1214. PMID: 6268280. Resumen: Serie que muestra que trauma/inflamación inducen proliferación y atipia que simula CE; mayoría con comportamiento benigno. PubMed. (DOI no listado).
-
Folpe AL, et al. Proliferating trichilemmal tumors: clinicopathologic evaluation is a guide to biologic behavior. J Cutan Pathol. 2003;30(8):492-498. PMID: 12950500. DOI: 10.1034/j.1600-0560.2003.00041.x. Resumen: Criterios clínico-patológicos sugeridos para TTP maligno (tamaño >5 cm, crecimiento rápido, infiltración, atipia/mitosis). PubMed.
-
Satyaprakash AK, et al. Proliferating trichilemmal tumors: a review of the literature. Dermatol Surg.2007;33(9):1102-1108. PMID: 17760602. DOI: 10.1111/j.1524-4725.2007.33225.x. Resumen: Revisión de presentación, histología y manejo; recomienda escisión completa y seguimiento. PubMed.
-
Ramaswamy AS, et al. Morphological spectrum of pilar cysts. N Am J Med Sci. 2013;5(2):124-128. PMID:23641374. PMCID: PMC3624713. DOI: 10.4103/1947-2714.107532. Resumen: Serie histológica con variantes morfológicas, calcificación frecuente y localización predominante en cuero cabelludo. PMC.
-
Al Aboud DM, et al. Pilar Cyst. StatPearls [Internet]. 2023-. PMID: 30480948. Resumen: Revisión clínica práctica: epidemiología, clínica y tratamiento de quistes pilares. PubMed.
-
Kawaguchi M, et al. Imaging findings of trichilemmal cyst and proliferating trichilemmal tumour. Neuroradiol J.2021;34(6):615-621. PMID: 34060944. PMCID: PMC8649188. DOI: 10.1177/19714009211017789. Resumen:Serie TC/RM: T1 hiperintenso en quiste vs. TTP; calcificaciones y patrón reticular en T2. PMC.
-
He P, et al. Trichilemmal Cyst: Clinical and Sonographic Features. J Ultrasound Med. 2019;38(12):3295-3303. PMID: 29708283. DOI: 10.1002/jum.14666. Resumen: US de quistes triquilemales: lesión hipoecoica con refuerzo posterior y focos hiperecogénicos. PubMed.
-
Ren WW, et al. The Value of Ultrasound for Differentiating Trichilemmal from Epidermoid Cysts. J Ultrasound Med. 2023;42(10):2315-2326. PMID: 36896489. DOI: 10.1002/jum.16211. Resumen: Modelo basado en US para diferenciar quiste triquilemal vs. epidérmico. PubMed.
-
Hörer S, et al. A Monoallelic Two-Hit Mechanism in PLCD1… J Invest Dermatol. 2019;139(10):2154-2163.e5. PMID: 31082376. DOI: 10.1016/j.jid.2019.04.015. Resumen: Demuestra mecanismo genético en familias con quistes múltiples. PubMed.
-
Shimomura Y, et al. PLCD1 and Pilar Cysts. J Invest Dermatol. 2019;139(10):2075-2077. PMID: 31543210. DOI: 10.1016/j.jid.2019.05.027. Resumen: Comentario que contextualiza el rol de PLCD1 en quistes pilares. PubMed.
-
Yousaf A, et al. Genotype-Phenotype Correlation in Trichilemmal Cysts. J Invest Dermatol. 2021;141(12):2983-2985. PMID: 34116061. PMCID: PMC8608692. DOI: 10.1016/j.jid.2021.05.018. Resumen: Análisis que apoya la correlación genotipo-fenotipo y heredabilidad AD. PMC.
-
Chaichamnan K, et al. Malignant proliferating trichilemmal tumors with CD34 expression. J Med Assoc Thai.2010;93(12):1457-1463. PMID: 21280514. Resumen: Casos con CD34 y p53 en TTM; utilidad comparativa con CE. PubMed.
-
Gulati HK, et al. Low-grade Malignant Proliferating Pilar Tumor… Indian J Dermatol. 2011;56(6):758-760. PMCID: PMC3250030. DOI: 10.4103/0019-5154.91836. Resumen: Caso TTM de bajo grado con CD34membranoso difuso. PMC.
-
Rangel-Gamboa L, et al. Proliferating Trichilemmal Cyst: The Value of Ki67. Case Rep Dermatol. 2013;5(1):36-40. PMCID: PMC3927166. DOI: 10.1159/000346945. Resumen: Propone Ki-67 para graduación y seguimiento. PMC.
-
Agarwal C, et al. Squamous Cell Carcinoma versus Malignant PTT. Indian J Dermatol. 2019;64(4):339–342. PMCID: PMC6714204. DOI: 10.4103/ijd.IJD_421_18. Resumen: Discute trampas diagnósticas CE vs. TTM e IHQ útil. PMC.
-
Osto M, et al. Malignant Proliferating Trichilemmal Tumor of the Scalp: Systematic Review. Am J Dermatopathol.2021;43(12):851-866. PMID: 34797787. DOI: 10.1097/DAD.0000000000001991. Resumen: Revisión sistemática: cirugía preferida; Mohs a considerar; recidiva 24% en los con seguimiento. PubMed.



 |
|