-
Nombres: Pitiriasis versicolor, Tiña versicolor, Tinea flava.
-
Primera descripción: Carl F. Eichstedt, 1846 (identificó hongo en las escamas; luego Robin lo nombró Microsporum furfur en 1853).
-
Epidemiología: Mundial; pico en climas cálidos/húmedos y en adolescentes/jóvenes adultos. Prevalencia hasta ~50% en trópico vs 0.5–1.1% en climas fríos. Recaídas frecuentes.
-
Códigos: ICD-10: B36.0. ICD-11: 1F2D.0 (Pityriasis versicolor).
Buscar enfermedad
General
- Levaduras lipofílicas del género Malassezia; transición levadura→micolítica en condiciones predisponentes (sebo, calor, sudor, inmunosupresión). Especies más asociadas: M. globosa, M. sympodialis, M. furfur.
-
Lesión elemental: máculas/placas hipo-/hiperpigmentadas o eritemato-acarameladas con escama muy fina(“signo de la uñada”).
-
Topografía: tronco alto, cuello, hombros; en niños con frecuencia facial.
-
Prototipo: múltiples máculas mal delimitadas, con escama sutil que se acentúa al rascar; contraste con bronceado estival.
-
Hallazgos útiles:
-
Wood: fluorescencia amarillo-verdosa por pityrialactona; solo ~1/3 de lesiones fluorescen.
-
Dermatoscopía: red pigmentaria alterada, escama fina perifolicular, “doble borde” de escama, áreas blanquecinas/amarillentas; hallazgos perilesionales precoces.
-
-
Evolución: crónica-recurrente; la discromía persiste semanas-meses tras la curación micológica.
-
Formas atípicas: atrophicans (rara; pseudoatrofia; a veces tras corticoide tópico), facial infantil, formas extensas/recurrentes.
- Vitiligo
- Pitiriasis alba
- Hipo/hiperpigmentación postinflamatoria
- Tiña corporis
- Eritrasma
- Papilomatosis reticulada y confluente
- Sífilis secundaria
- Dermatitis seborreica
-
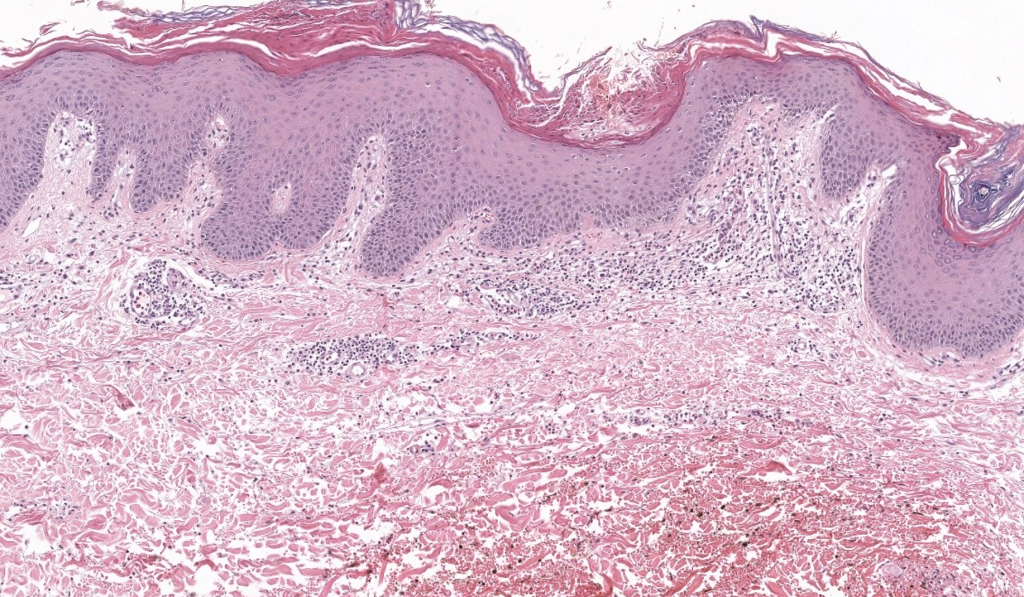
Patrón: infección a nivel de estrato córneo superficial.
-
Descripción: esporas + hifas cortas y curvadas en estrato córneo (“spaghetti & meatballs”); leve dermatitis perivascular superficial.
-
Tinciones: PAS y GMS intensifican visualización. DIF no indicada
-
Pruebas moleculares: PCR/ITS solo en investigación o casos especiales (especiación).
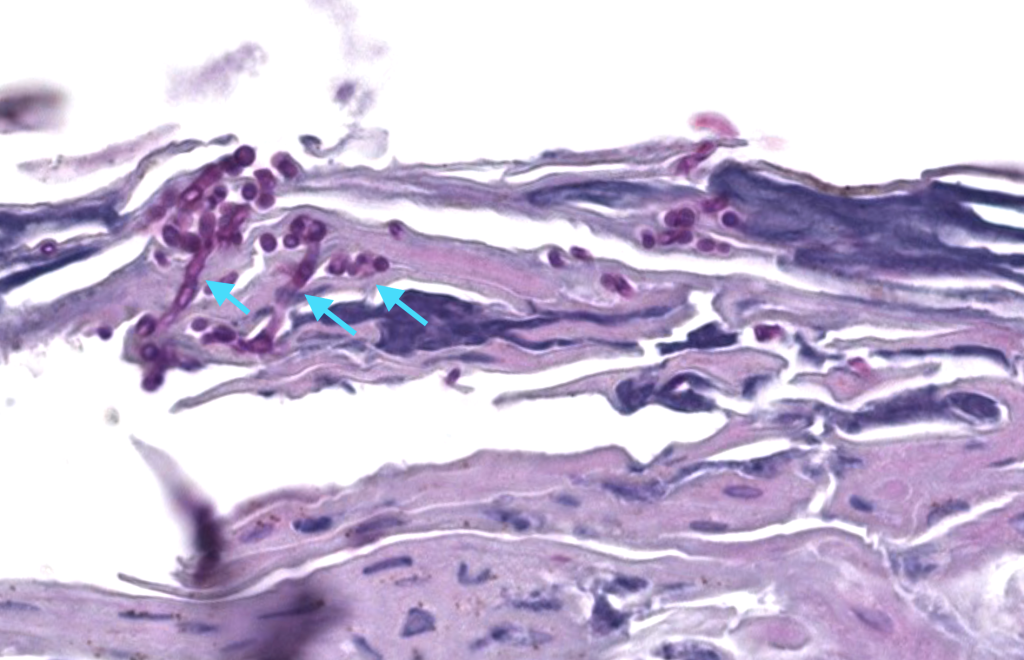
- Dermatofitosis (hifas filamentosas continuas en estrato córneo, sin mezcla típica de esporas),
- Malassezia foliculitis (levaduras dentro del infundíbulo con reacción perifolicular),
- Eritrasma (bacilos corinebacterianos; PAS-negativos).
KOH 10–20% (o cinta adhesiva): visión directa de “spaghetti & meatballs” confirma diagnóstico.
Luz de Wood: ayuda pero sensibilidad limitada (~33%). Dermatoscopía útil como apoyo. Cultivo poco práctico (requiere medios lipídicos: Dixon, Leeming–Notman).
No se requieren analíticas ni imagen en la gran mayoría.
Biopsia:
-
Tipo: rara vez necesaria; si hay dudas diagnósticas o formas atípicas. Preferir punch superficial o rasurado que incluya córneo.
-
Sitio: zona activa con escama evidente; suspender tópicos 3–5 días si posible.
-
Fijación: formalina 10% (H-E y PAS/GMS).
-
Contraindicaciones: las generales de cada técnica.
Primera línea (tópico):
-
Ketoconazol 2% champú: aplicación corporal 1 sola vez o 3 días consecutivos (5–10 min y enjuagar) – ambos esquemas igualmente eficaces vs placebo en RCT multicéntrico.
-
Alternativas: selenio sulfuro 2–2.5%, ciclopirox 1%, azol imidazólico (crema/loción); terbinafina 1% tópicapuede ser eficaz, a diferencia de la vía oral (ineficaz).
Segunda línea (sistémico; enfermedad extensa, refractaria o recaídas frecuentes):
-
Fluconazol 300 mg 1 vez/semana x 2–4 semanas (ensayos y series con alta curación).
-
Itraconazol 200 mg/día 5–7 días o 200 mg/d por 7 días (esquemas equivalentes en revisiones).
-
Profilaxis en recidivantes: champú (ketoconazol 2% o selenio 2.5%) 1 día/mes a modo de “baño corporal”; alternativa: itraconazol 200 mg cada 12 h en 1 día, 1 vez/mes en temporada cálida.
Lo que no se aconseja utilizar:
-
Ketoconazol oral: desaconsejado por hepatotoxicidad y efectos endocrinos/interacciones (alertas FDA/EMA; actualizaciones de seguridad).
-
Terbinafina oral e griseofulvina: ineficaces para Malassezia.
-
Consejos prácticos de uso tópico: aplicar del cuello a cintura (y áreas afectadas), dejar 5–10 min y enjuagar; repetir según esquema; educar que la discromía tarda en normalizarse.
Seguridad, interacciones, monitoreo
-
Azoles sistémicos: potencial hepatotoxicidad (control clínico ± PFH si factores de riesgo), interacciones CYP (3A4/2C9/2C19) y riesgo de QT prolongado/TdP en combinación con otros fármacos. Evitar en embarazo salvo necesidad (usar tópicos)
-
Itraconazol: evitar en disfunción ventricular/IC y con fármacos que prolongan QT.
-
No usar ketoconazol oral para PV (riesgo hepático serio).
-
Revisar interacciones (azole + fármacos que prolongan QT o sustratos CYP3A4/2C9/2C19). Valorar PFH si comorbilidades.
-
Evitar itraconazol en IC o disfunción ventricular.
-
Recidivas muy frecuentes/extensión inusual → buscar factores predisponentes (hiperhidrosis intensa, inmunosupresión, corticoides sistémicos, Cushing, malnutrición).
-
KOH con hifas cortas + esporas en racimos = diagnóstico.
-
Luz de Wood puede ser negativo (no descarta); la fluorescencia depende de metabolitos (pityrialactona) y solo ocurre en una fracción de casos.
-
Dermoscopy: escama perifolicular y “doble borde” ayudan a diferenciar de vitíligo/pitiriasis alba.
-
Leung AKC, Barankin B, Lam JM, Leong KF, Hon KL. Tinea versicolor: an updated review. Drugs in Context.2022;11:2022-9-2. DOI: 10.7573/dic.2022-9-2. PMID: 36452877.
Resumen: Revisión contemporánea de clínica, diagnóstico (KOH, dermatoscopia, luz de Wood) y tratamiento, priorizando tópicos y reservando sistémicos para casos extensos o recidivantes. -
Łabędź N, Navarrete-Dechent C, Kubisiak-Rzepczyk H, et al. Pityriasis Versicolor—A Narrative Review on the Diagnosis and Management. Life (Basel). 2023;13(10):2097. DOI: 10.3390/life13102097. PMID: 37895478.
Resumen: Síntesis de clínica, dermatoscopia y pruebas complementarias; discute diagnósticos diferenciales y opciones terapéuticas actuales. -
Gaitanis G, Magiatis P, Hantschke M, Bassukas ID, Velegraki A. The Malassezia genus in skin and systemic diseases. Clin Microbiol Rev. 2012;25(1):106-141. DOI: 10.1128/CMR.00021-11. PMID: 22232373.
Resumen: Revisión de patogénesis y especies de Malassezia implicadas en PV; menciona fluorescencia bajo Wood. -
Crespo-Erchiga V, Ojeda Martos A, Vera Casaño A, Crespo-Erchiga A, Sánchez Fajardo F. Malassezia globosa as the causative agent of pityriasis versicolor. Br J Dermatol. 2000;143(4):799-803. DOI: 10.1046/j.1365-2133.2000.03779.x. PMID: 11069459.
Resumen: Estudio micológico que identifica M. globosa como agente principal en PV. -
Lange DS, Richards HM, Guarnieri J, et al. Ketoconazole 2% shampoo in the treatment of tinea versicolor: a multicenter, randomized, double-blind, placebo-controlled trial. J Am Acad Dermatol. 1998;39(6):944-950. DOI:10.1016/S0190-9622(98)70267-1. PMID: 9843006.
Resumen: Ensayo que demuestra eficacia de ketoconazol 2% en 1 día vs 3 días, ambos superiores a placebo. -
del Palacio Hernanz A, Delgado Vicente S, Menéndez Ramos F, Rodríguez-Noriega Belaustegui A. Randomized comparative clinical trial of itraconazole and selenium sulfide shampoo for the treatment of pityriasis versicolor. Rev Infect Dis. 1987;9(Suppl 1):S121-S127. DOI: 10.1093/clinids/9.supplement_1.s121. PMID: 3027836.
Resumen: Ensayo que compara itraconazol 200 mg ×5 d vs selenio 2.5%; ambos eficaces; preferencia del paciente por vía oral. -
Greenblatt HK, Greenblatt DJ. Liver injury associated with ketoconazole: review of the published evidence. J Clin Pharmacol. 2014;54(12):1321-1329. DOI: 10.1002/jcph.400. PMID: 25216238.
Resumen: Revisión de hepatotoxicidad por ketoconazol oral y advertencias regulatorias. -
Ahmad SR, Singer SJ, Leissa BG. Congestive heart failure associated with itraconazole. Lancet.2001;357(9270):1766-1767. DOI: 10.1016/S0140-6736(00)04891-1. PMID: 11403818.
Resumen: Serie de notificaciones (58 casos) de insuficiencia cardiaca vinculada a itraconazol; motivó advertencias en etiquetado. -
Mathur M, Acharya P, Karki A, KC N, Shah J. Dermoscopic pattern of pityriasis versicolor. Clin Cosmet Investig Dermatol. 2019;12:303-309. DOI: 10.2147/CCID.S195166. PMID: 31118732.
Resumen: Describe patrones dermatoscópicos en PV hipo/hiperpigmentada, útiles cuando la clínica es dudosa. -
Mayser P, Stapelkamp H, Krämer HJ, et al. Pityrialactone—a new fluorochrome from the tryptophan metabolism ofMalassezia furfur. Antonie Van Leeuwenhoek. 2003;84(3):185-191. DOI: 10.1023/A:1026042903354. PMID:14574113.
Resumen: Identifica “pityrialactona” como fluorocromo responsable de la fluorescencia amarillo-verdosa bajo luz de Wood. -
Gupta AK, Foley KA. Antifungal Treatment for Pityriasis Versicolor. J Fungi (Basel). 2015;1(1):13-29. DOI:10.3390/jof1010013. PMID: 29376896.
Resumen: Revisión terapéutica (tópicos vs sistémicos), esquemas y prevención de recaídas. -
Gupta AK, Bluhm R, Summerbell R. Pityriasis versicolor. J Eur Acad Dermatol Venereol. 2002;16(1):19-33. DOI:10.1046/j.1468-3083.2002.00378.x. PMID: 11952286.
Resumen: Revisión “clásica” de epidemiología, clínica e histología con bases micológicas.



 |
|