- Nombres
- Penfigoide ampolloso (PA)
- Penfigoide bulloso
- Bullous pemphigoid (BP) (nombre en inglés, muy usado en la literatura) Miyamoto 2019, Bernard 2017.
- Historia
- Enfermedad ampollosa autoinmune subepidérmica descrita como entidad distinta a mediados del siglo XX (Lever), actualmente paradigma de enfermedad ampollosa autoinmune de ancianos Bernard 2017.
- Epidemiología
- Enfermedad ampollosa autoinmune más frecuente del adulto mayor Miyamoto 2019, Bernard 2017.
- Incidencia anual en población general: ~2,4–23 casos/millón; en >80 años puede llegar a 190–312/millón Kridin 2018.
- Incidencia en aumento (≈2–4 veces en las últimas décadas) por envejecimiento poblacional, mejor reconocimiento de formas no ampollosas y más casos inducidos por fármacos Kridin 2018, Miyamoto 2019.
- Edad típica: >60–70 años; casos en jóvenes y niños son raros Miyamoto 2019.
- Sexo: ligero predominio femenino o masculino según serie (aprox. M:F ≈ 1:1–1:1,5) Kridin 2018.
- Alta carga de comorbilidad: demencia, enfermedad cerebrovascular, cardiopatía, diabetes y riesgo trombótico elevado Kridin 2018, Kridin 2019, Miyamoto 2019.
- Códigos ICD
- ICD-10: L12.0 “Bullous pemphigoid”; ampliamente usado y validado en cohortes epidemiológicas Leisti 2023.
- ICD-11: EB41.0 “Bullous pemphigoid”
- Checklist diagnóstico (rápido)
- Clínica imprescindible
- Edad >60 años.
- Prurito intenso.
- Ampollas tensas sobre piel eritematosa o placas urticariformes o eccema/prúrigo crónico recalcitrante en anciano.
- Antecedentes clave
- Fármacos de riesgo (gliptinas, anti-PD-1/PD-L1, diuréticos, neurolépticos).
- Comorbilidades neurológicas y cardiometabólicas relevantes.
- Exploración dirigida
- Buscar ampollas tensas, costras, áreas de eccema/plaqueado, compromiso mucoso.
- Descartar signos de mucous membrane pemphigoid (cicatrización ocular/oral).
- Biopsia
- 1 punch lesional (bula íntegra) para H&E.
- 1 punch perilesional para IFD (suero fisiológico, coordinar con el laboratorio para recolección inmediata).
- Inmunología específica
- DIF + IIF piel salt-split.
- ELISA Anti-BP180 (± Anti-BP230 si está disponible)
- Laboratorio básico
- Hemograma, función hepática y renal, glucemia, lípidos, serologías si se planea inmunosupresión.
- Diagnóstico final
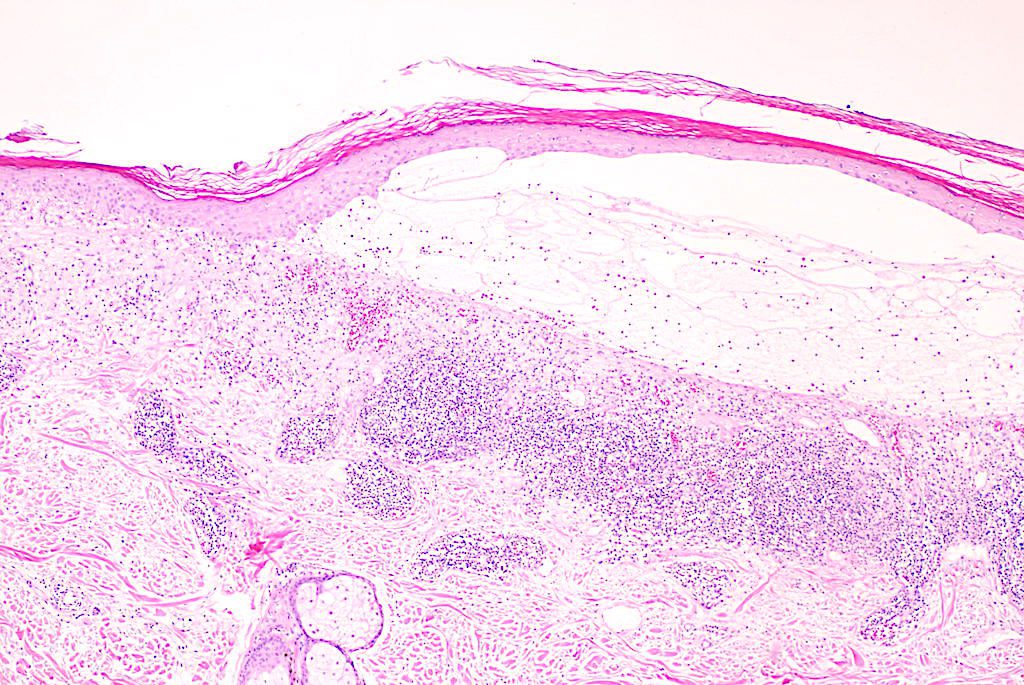
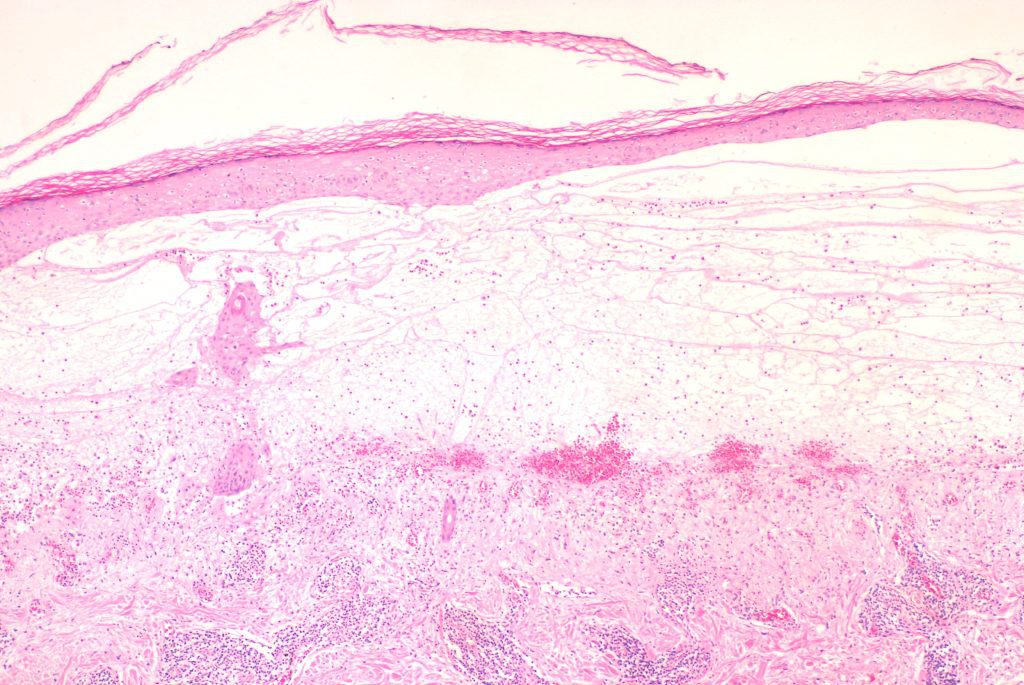
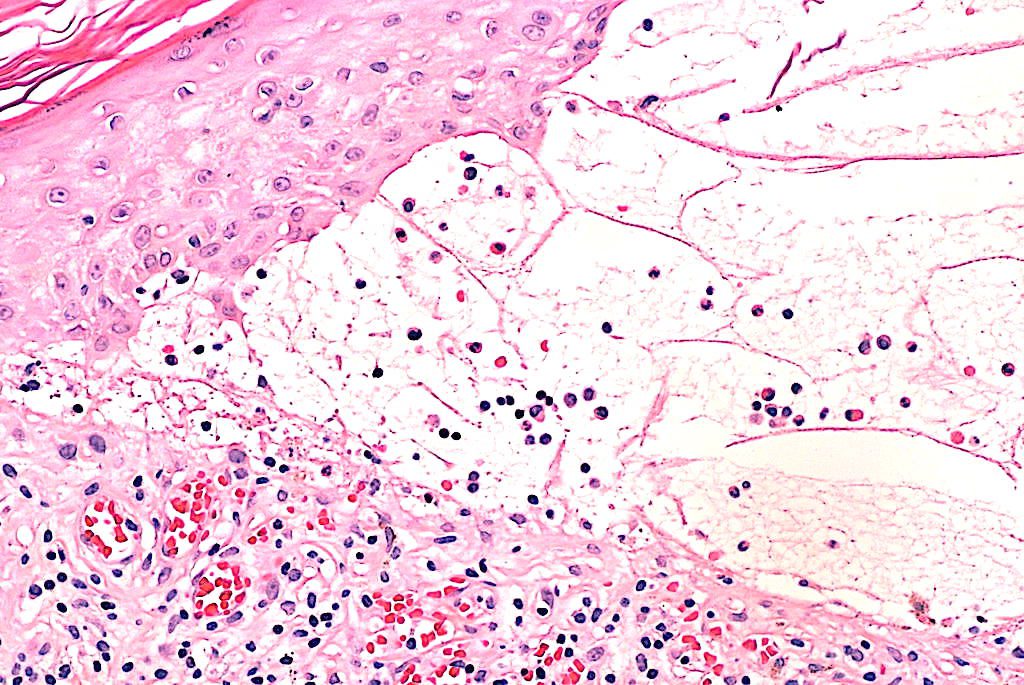
- Integrar: clínica compatible + bula subepidérmica eosinofílica + DIF lineal IgG/C3 en membrana basal ± autoanticuerpos BP180/BP230.
- Clínica imprescindible



 |
|