-
Davis DMR, Sidbury R, et al. Guidelines of care for the management of atopic dermatitis in adults with phototherapy and systemic therapies. J Am Acad Dermatol. 2024. DOI: no disponible · PMID: 37943240. Resumen: guía AAD actualizada para fototerapia y sistémicos (biológicos y JAK), con recomendaciones fuertes para dupilumab, tralokinumab y JAK orales; desaconseja corticoides sistémicos crónicos. PubMed
-
Sidbury R, Davis DMR, et al. Guidelines of care… topical therapies. J Am Acad Dermatol. 2023. DOI: no disponible · PMID: 36641009. Resumen: recomendaciones en emolientes, TCS, TCI, PDE-4, JAK tópicos, antihistamínicos/antimicrobianos; apoya estrategias proactivas. PubMed
-
Silverberg JI, Guttman-Yassky E, et al. Two Phase 3 Trials of Lebrikizumab… N Engl J Med. 2023. DOI: no disponible · PMID: 36920778. Resumen: ADvocate-1/2: lebrikizumab monoterapia mejoró EASI, prurito y sueño; conjuntivitis fue EA destacado. PubMed
-
Blauvelt A, Teixeira HD, et al. Upadacitinib vs Dupilumab… JAMA Dermatol. 2021. DOI: no disponible · PMID: 34347860. Resumen: superioridad de upadacitinib a 16 semanas en varios desenlaces; perfil de seguridad diferencial (más zóster/lab) vs conjuntivitis con dupilumab. PubMed
-
Bieber T, Simpson EL, et al. Abrocitinib versus Placebo or Dupilumab… N Engl J Med. 2021. DOI: no disponible · PMID: 33761207. Resumen: abrocitinib 100/200 mg superior a placebo; 200 mg con ventaja temprana en prurito vs dupilumab. PubMed
-
Eichenfield LF, Stein Gold LF, et al. Ruxolitinib cream in children (TRuE-AD3). J Am Acad Dermatol. 2025. DOI: 10.1016/j.jaad.2025.05.1385 · PMID: 40378883. Resumen: fase 3 pediátrico: eficacia y tolerabilidad del JAK tópico 0.75–1.5% en 8 semanas. PubMed
-
Drucker AM, Morra DE, et al. Systemic Immunomodulatory Treatments… living NMA. JAMA Dermatol. 2022;158:523-532. DOI: 10.1001/jamadermatol.2022.0455 · PMID: 35293977. Resumen: NMA: upadacitinib 30 mg y abrocitinib 200 mg muestran mayores mejoras de EASI vs dupilumab; seguridad comparativa. PubMed
-
Chu DK, Johal H, et al. Topical treatments for atopic dermatitis (NMA). J Allergy Clin Immunol. Pract. 2023. DOI: no disponible · PMID: 37678572. Resumen: NMA de tópicos: TCS de potencia media, tacrolimus y pimecrolimus entre los más efectivos; antibióticos tópicos con menor evidencia. PubMed
-
Martins JC, Lopes LC, et al. Topical tacrolimus for AD (Cochrane). 2015. DOI: no disponible · PMID:26132597. Resumen: eficacia y seguridad de tacrolimus frente a TCS/vehículo; útil en áreas sensibles. PubMed
-
Wollenberg A, Reitamo S, et al. Proactive tacrolimus 0.1% en adultos (12 m). Allergy. 2008. DOI:10.1111/j.1398-9995.2008.01683.x · PMID: 18592619. Resumen: estrategia proactiva 2×/semana reduce recaídas y prolonga remisión. PubMed
-
Thaçi D, Reitamo S, et al. Proactive tacrolimus 0.03% en niños (12 m). Br J Dermatol. 2008. DOI:10.1111/j.1365-2133.2008.08813.x · PMID: 18782319. Resumen: mantenimiento proactivo pediátrico disminuye exacerbaciones. PubMed
-
Wan P, Chen J. Skin microbiota in AD (review). Dermatol Ther (Heidelb). 2020. DOI: 10.1007/s13555-020-00352-4 · PMID: 31960273. Resumen: papel de S. aureus y disbiosis en patogenia y potenciales terapias dirigidas al microbioma. PubMed
-
Kim BE, Leung DYM. Skin barrier dysfunction in AD. Allergy Asthma Immunol Res. 2018. DOI: no disponible · PMID: 29676067. Resumen: integra defectos de barrera (FLG), AMPs y disbiosis en la fisiopatología. PubMed
-
Liang Y, Chang C, Lu Q. Genética/epigenética de AD. J Autoimmun. 2016. DOI: no disponible · PMID:26385242. Resumen: FLG como mutación más replicada; otros genes de barrera e inmunidad asociados. PubMed
-
Czarnowicki T, et al. Endotipos de AD. J Allergy Clin Immunol. 2019. DOI: no disponible · PMID: 30612663. Resumen: heterogeneidad por edad, etnia, IgE/FLG con implicaciones terapéuticas. PubMed
-
Williams HC, et al. UK Working Party criteria (I y II). Br J Dermatol. 1994. DOI: 10.1111/j.1365-2133.1994.tb08530.x / 10.1111/j.1365-2133.1994.tb08531.x · PMID: 7918015 / 7918016. Resumen:derivación/validación y variabilidad observador de criterios diagnósticos clínicos. PubMed+1
-
Kelleher MM, et al. Cochrane: emolientes en prevención infantil. 2021. DOI: no disponible · PMID: 33545739. Resumen: emolientes en lactantes sanos probablemente no previenen eczema y podrían ↑infecciones cutáneas durante la intervención. PubMed
-
Lieberman JA, Chu DK, et al. Vacunas (incl. vivas) en pacientes con dupilumab: revisión/consenso Delphi. Ann Allergy Asthma Immunol. 2025. DOI: 10.1016/j.anai.2024.10.023 · PMID: 39488779. Resumen: evidencia disponible sugiere seguridad y eficacia preservada; recomendar decisión compartida. PubMed
-
Siegfried EC, et al. Serie de casos: vacunas vivas (MMR/varicela) durante dupilumab pediátrico. Pediatr Dermatol. 2024. DOI: 10.1111/pde.15518 · PMID: 38308453. Resumen: 9 niños sin eventos adversos ni infecciones post-vacuna. PubMed
-
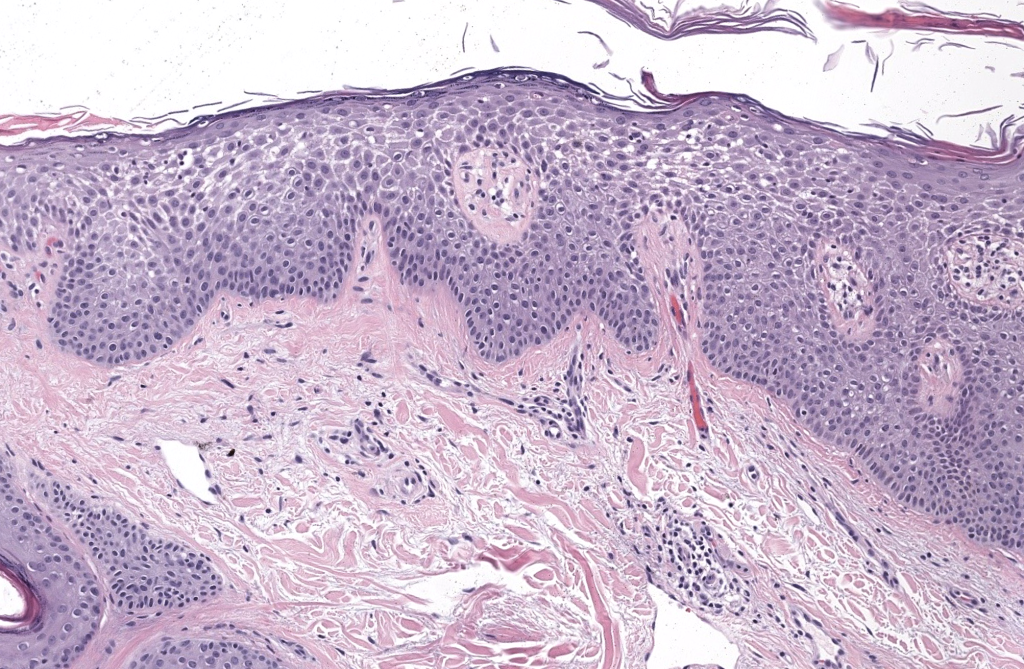
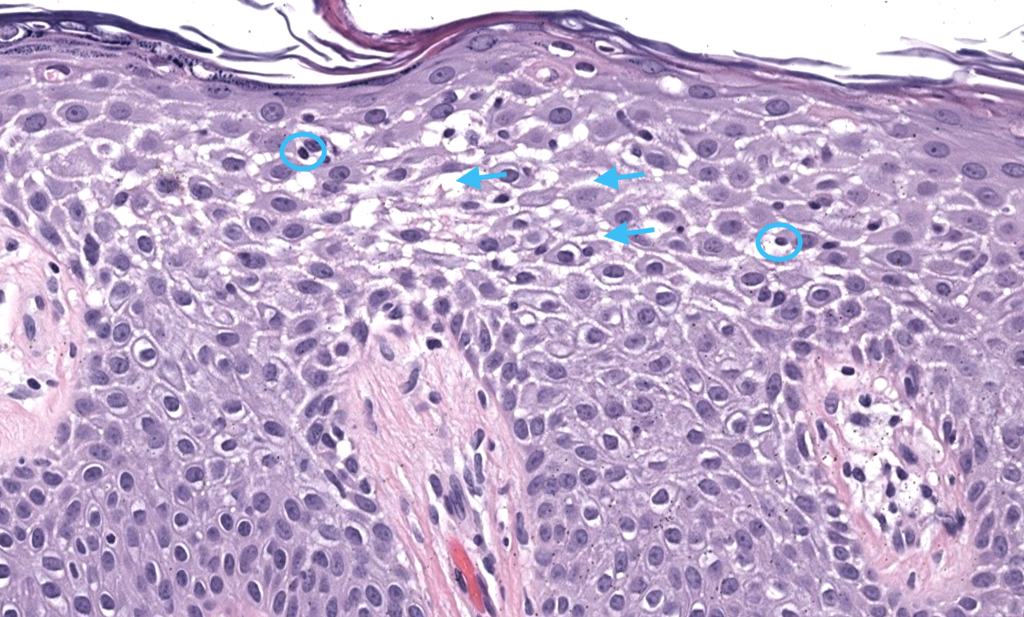
Soter NA. Morphology of atopic eczema. J Am Acad Dermatol. 1989. DOI: no disponible · PMID: 2683838. Resumen: correlatos histológicos; detección de MBP pese a escasez de eosinófilos en cortes rutinarios. PubMed



 |
|