- Definición y nombres
- Neoplasia maligna epitelial originada de queratinocitos epidérmicos, con distinta diferenciación escamosa, potencial de invasión local profunda y metástasis linfática/hematógena. Cassarino 2006, Motaparthi 2017
- Sinónimos frecuentes: Carcinoma escamocelular cutáneo, carcinoma espinocelular cutáneo, carcinoma epidermoide cutáneo.
- Historia
- Tumor descrito progresivamente en la dermatología y la patología del siglo XIX (epithelioma spinocelular), pero no se reconoce hoy un único autor ni fecha “oficial” de primera descripción en literatura indexada moderna; el concepto se consolida a inicios–mediados del siglo XX.
- Epidemiología
- Segundo cáncer cutáneo más frecuente después del basocelular y responsable de la mayoría de muertes por cáncer de piel no melanoma. Motaparthi 2017, Chang 2022
- Incidencia en Europa/EE. UU.: del orden de decenas por 100 000 habitantes/año, en ascenso sostenido; en mayores de 70 años puede superar ampliamente los 100/100 000. Keim 2023, Cozma 2023
- Más frecuente en hombres (aprox. 2:1), fototipos I–III, ocupaciones al aire libre. Thompson 2016
- Inmunosuprimidos (trasplante, neoplasias hematológicas, VIH, tratamientos biológicos/intensivos): riesgo decenas de veces mayor, con tumores más múltiples y agresivos. Chang 2022, Cozma 2023
- Riesgo global de metástasis ganglionar en series generales ~2–5%; puede llegar a ≥15–20 % en tumores de alto riesgo (grosor alto, desmoplásico, PNI, localización en labio/oreja). Brantsch 2008, Thompson 2016, Karia 2013
- Códigos
- ICD-10: C44.x (neoplasia maligna de piel en sitios específicos; el subtipo histológico CEC se codifica con morfología ICD-O-3 M-8070/3–8078/3).
- ICD-11: 2C31.* (carcinoma de células escamosas de la piel, con subcategorías por localización).
- Checklist diagnóstico (rápido)
- Clínica
- Localización exacta, tamaño máximo (cm) y apariencia (ulceración, hiperqueratosis, induración).
- Duración y velocidad de crecimiento.
- Antecedentes relevantes: exposición solar, inmunosupresión, cicatrices/úlceras previas, radioterapia previa.
- Exploración de cadenas ganglionares regionales.
- Síntomas neurológicos (dolor, parestesias, pares craneales).
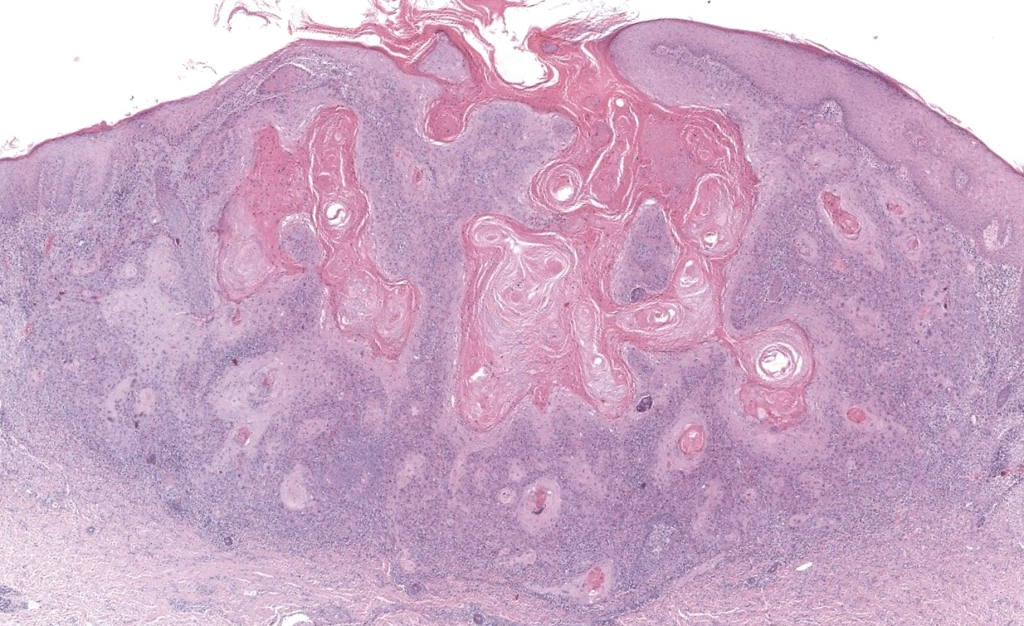
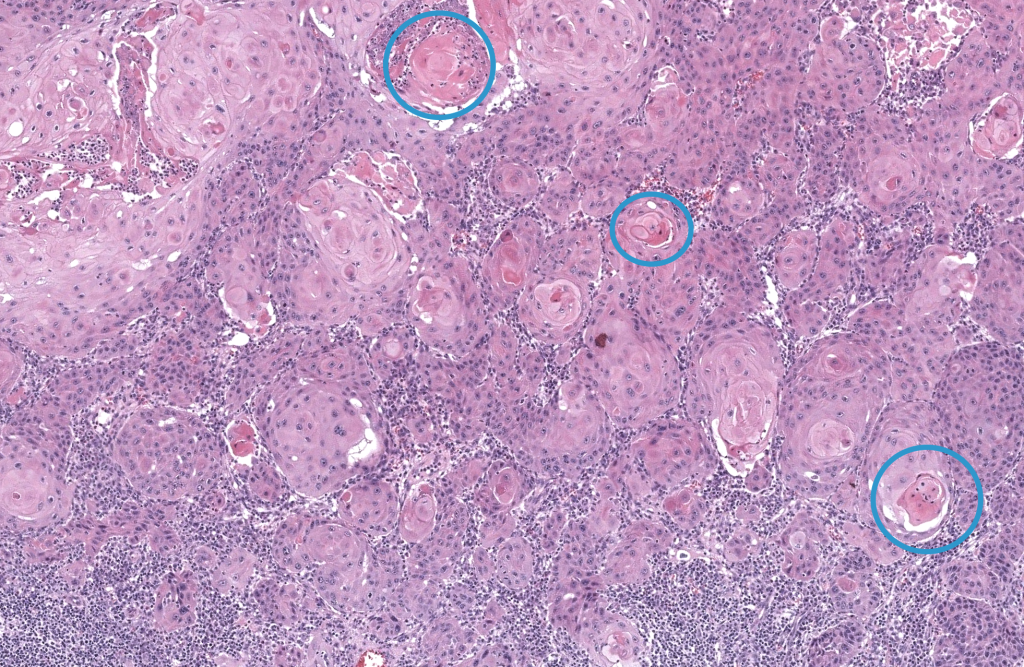
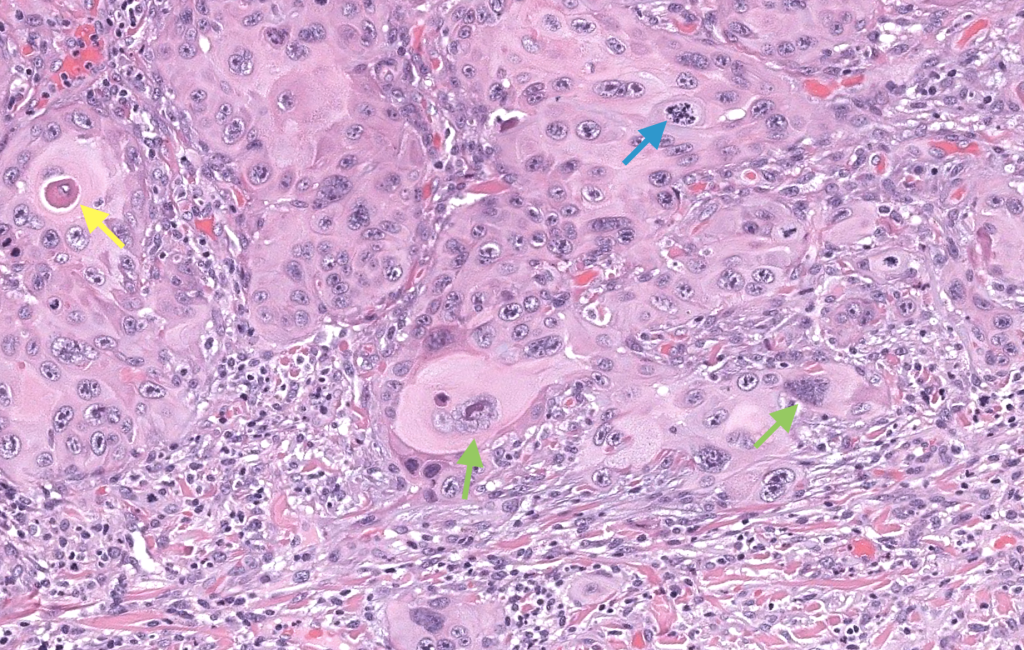
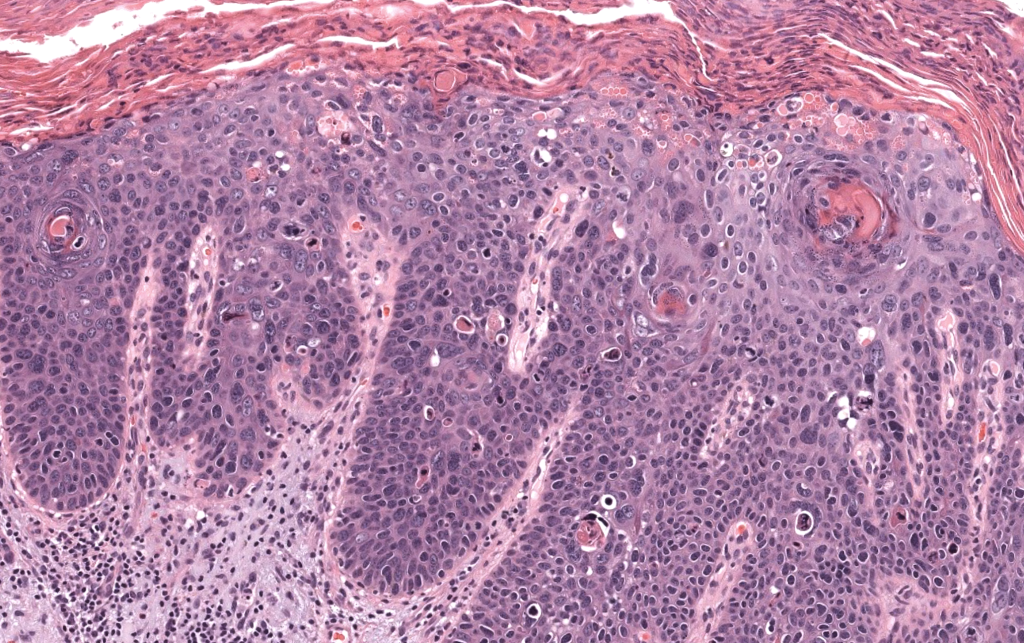
- Reporte histológico (biopsia diagnóstica)
- Confirmación de CEC invasivo (no solo in situ).
- Grado de diferenciación (bien/moderado/pobre).
- Grosor tumoral y nivel de invasión (hasta dónde llega).
- Presencia/ausencia de PNI e invasión linfovascular.
- Subtipo histológico (convencional, desmoplásico, fusocelular, verrucoso, etc.).
- Estado de márgenes (si se trata de pieza de escisión).
- Laboratorio/imágenes
- Ecografía ganglionar regional ± TC/RM en tumores de alto riesgo o con ganglios sospechosos.
- Considerar PET-CT o estudios adicionales en enfermedad avanzada.
- Clínica



 |
|