-
Sarabi K, Khachemoune A. Hidrocystomas—A brief review. MedGenMed. 2006;8(1):57. PMID: 17406184. DOI: no consignado.
Resumen: Revisión clínica e histopatológica de hidrocistomas ecrinos y apocrinos: epidemiología, localización periocular, rasgos de sazonalidad en formas ecrinas y abordajes terapéuticos conservadores vs. quirúrgicos.
-
Sperling LC, Sakas EL. Eccrine hidrocystomas. J Am Acad Dermatol. 1982;7(6):763–770. PMID: 6217229. DOI:10.1016/S0190-9622(82)70158-6.
Resumen: Serie clásica que describe la morfología clínica (vesículo-pápulas translúcidas que empeoran con calor) y la histología típica de los hidrocistomas ecrinos; discute patogénesis por obstrucción ductal.
-
Masri-Fridling GD, Elgart ML. Eccrine hidrocystomas. J Am Acad Dermatol. 1992;26(5 Pt 1):780–782. PMID:1583183. DOI: 10.1016/S0190-9622(08)80561-0.
Resumen: Reporte y discusión de casos múltiples faciales, enfatizando exacerbación veraniega y manejo con destrucción local; apoya el espectro clínico de las formas múltiples.
-
Alfadley A, Hainau B, al-Azzeh SA, Pedersen T. Multiple eccrine hidrocystomas of the face. Int J Dermatol.2001;40(4):260–264. PMID: 11328394. DOI: 10.1046/j.1365-4362.2001.01126.x.
Resumen: Serie de casos con múltiples lesiones faciales; correlación clínico-patológica y respuesta variable a tratamientos destructivos, subrayando la tendencia a recurrir.
-
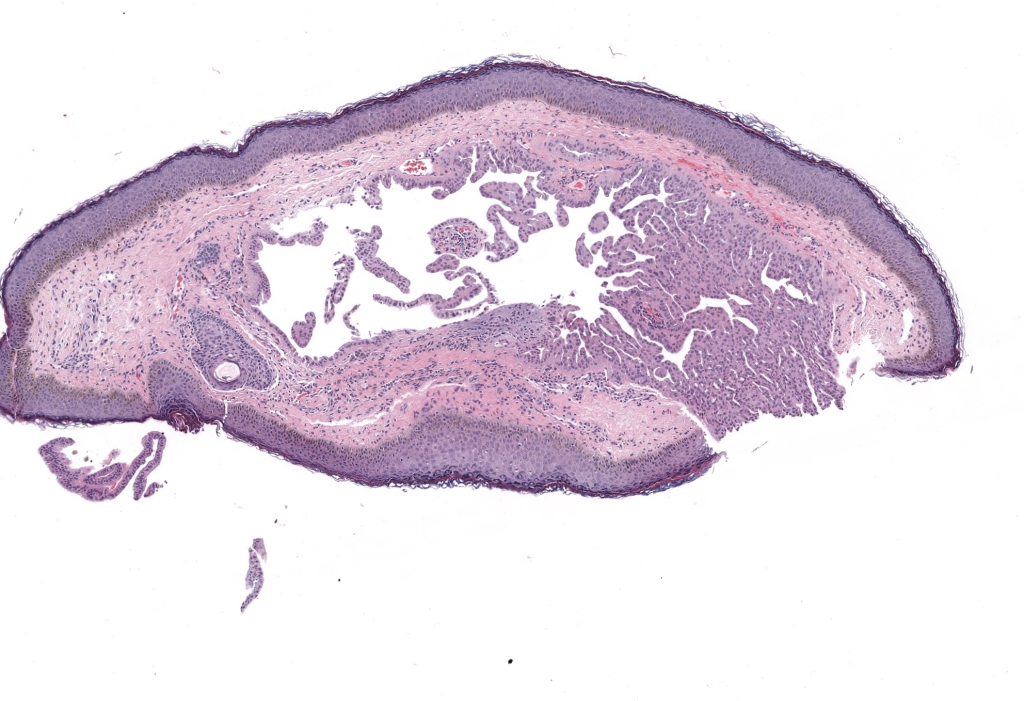
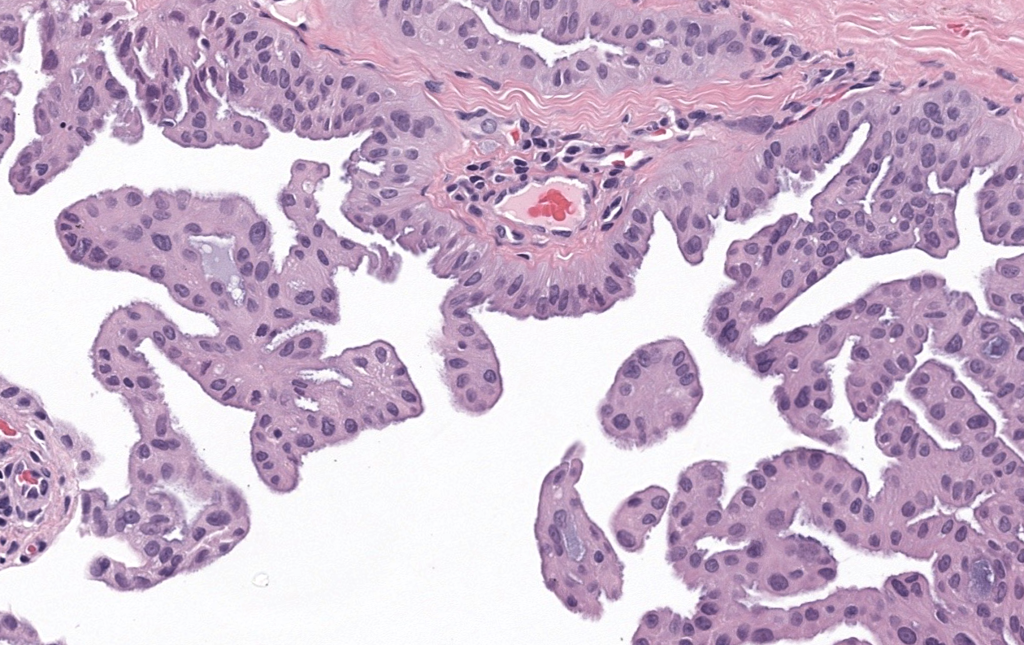
Jakobiec FA, Zakka FR. A reappraisal of eyelid eccrine and apocrine hidrocystomas: microanatomic and immunohistochemical studies of 40 lesions. Am J Ophthalmol. 2011;151(2):358–374.e2. PMID: 21168812. DOI:10.1016/j.ajo.2010.08.028.
Resumen: Estudio microanatómico + IHQ (CK7, GCDFP-15, α-SMA) que demuestra predominio de hidrocistomas apocrinos en margen palpebral y canthus; aporta criterios diferenciales útiles.
-
Ohnishi T, Watanabe S, Ishibashi A. Cytokeratin expression in multiple eccrine hidrocystoma. J Cutan Pathol.1999;26(2):55–59. PMID: 10082399. DOI: 10.1111/j.1600-0560.1999.tb01808.x.
Resumen: Inmunofenotipo de citoqueratinas en hidrocistomas ecrinos múltiples, apoyando origen ductal y ayudando a distinguirlos de variantes apocrinas.
-
Koumaki D, et al. Apocrine and eccrine hidrocystomas: a clinicopathological study. Acta Dermatovenerol Alp Pannonica Adriat. 2021;30(2):53–56. PMID: 34169699. DOI: 10.15570/actaapa.2021.13.
Resumen: Serie contemporánea (n=22 tumores) con distribución (73% párpados), tinte azulado más frecuente en apocrinos y panel IHQ (SMA, GCDFP-15, CAM5.2, PAS/PAS-D) positivo en apocrinos; sin recurrencia pos-exéresis.
-
Pe’er J. Pathology of eyelid tumors. Indian J Ophthalmol. 2016;64(3):177–190. PMID: 27146927. DOI:10.4103/0301-4738.181752.
Resumen: Revisión extensa de tumores palpebrales; incluye hidrocistomas con imágenes histológicas demostrando “decapitación” apical en apocrinos y epitelio bilaminar.
-
Jakobiec FA, Stacy RC, Colby KA. Pigmented apocrine hidrocystoma of the caruncle. Cornea. 2010;29(11):1320–1322. PMID: 20697277. DOI: 10.1097/ICO.0b013e3181d4fd71.
Resumen: Caso raro de hidrocistoma apocrino pigmentado en carúncula con IHQ (GCDFP-15, SMA) y melanina (Fontana, MART-1); discute pigmentación clínica.
-
Singh AD, McCloskey L, Parsons MA, Slater DN. Eccrine hidrocystoma of the eyelid. Eye (Lond). 2005;19:77–79. PMID: 15205675. DOI: 10.1038/sj.eye.6701404.
Resumen: Serie palpebral (34 pacientes, 69 tumores) que caracteriza tamaño diminuto, localización yuxtamarginal y benignidad; útil para reconocimiento en consulta.
-
Woolery-Lloyd H, Rajpara V, Nijhawan RI. Treatment for multiple periorbital eccrine hidrocystomas: botulinum toxin A. J Drugs Dermatol. 2009;8(1):71–73. PMID: 19180900. DOI: no consignado.
Resumen: Caso periorbitario tratado con toxina botulínica A intralesional tras fracaso de drenaje; reducción sostenida de volumen a 1 y 4 meses.
-
Kontochristopoulos G, et al. Multiple eccrine hidrocystomas treated with botulinum toxin A. Clin Exp Dermatol.2011;36(1):95–96. PMID: 20184610. DOI: 10.1111/j.1365-2230.2010.03796.x.
Resumen: Comunicación de casos con respuesta clínica a BoNT-A tópica/intralesional para múltiples hidrocistomas; alternativa cuando la destrucción repetida no es viable.
-
Meys R, Perrett CM. Treatment of multiple periocular eccrine hidrocystomata: is botulinum toxin or electrocautery more effective? Clin Exp Dermatol. 2015;40(1):101–103. PMID: 25495674. DOI: 10.1111/ced.12514.
Resumen: Carta/serie breve comparando electrocauterio vs. BoNT-A en periocular; sugiere eficacia de BoNT-A con menor riesgo cicatricial en áreas estéticas.
-
Bordelon JR, et al. Multiple apocrine hidrocystomas successfully treated with botulinum toxin A. Br J Dermatol.2017;176(2):488–490. PMID: 27233901. DOI: 10.1111/bjd.14753.
Resumen: Aplicación de BoNT-A en apocrinos múltiples faciales con respuesta clínica; amplía indicación más allá de ecrinos.
-
Olamiju B, Panse G, McFerren M. Therapeutic treatment of multiple eccrine hidrocystomas with topical glycopyrronium tosylate 2.4% solution. JAAD Case Rep. 2020;6(4):369–371. PMID: 32258325. DOI:10.1016/j.jdcr.2020.02.015.
Resumen: Caso con GT 2.4% tópico diario logrando a 1 semana reducción franca de lesiones; aporta opción anticolinérgica tópica bien tolerada.
-
Park HC, Kim JS, Lim SW. Treatment of multiple eccrine hidrocystomas with isotretinoin followed by carbon dioxide laser. J Dermatol. 2013;40(5):414–415. PMID: 23414089. DOI: 10.1111/1346-8138.12059.
Resumen: Estrategia combinada: isotretinoína oral para reducir secreción/recurrencia y CO₂ láser para ablación, con buen control en recidivantes.
-
Hidalgo L, Abusleme E, Navarrete-Dechent C, Abarzúa-Araya Á. Dermoscopy as an aid in the differentiation of recurrent eyelid basal cell carcinoma versus apocrine hidrocystoma. Dermatol Pract Concept. 2022;12(2):e2022090. PMID: 35646469. DOI: 10.5826/dpc.1202a90.
Resumen: Caso-imagen con dermoscopía que distingue AH de BCC recidivado (áreas homogéneas traslúcidas, estructuras lineales blanquecinas, sin destrucción de pestañas).
-
Fazia G, et al. CO₂ laser in the management of eccrine hidrocystomas: a retrospective study. Lasers Med Sci.2022;37(2):1365–1369. PMID: 34570293. DOI: 10.1007/s10103-021-03424-9.
Resumen: Serie retrospectiva que respalda el láser CO₂ como opción eficaz y reproducible para múltiples hidrocistomas, con bajo perfil de complicaciones si se estandarizan parámetros.



 |
|