-
Requena L, Kutzner H, Mentzel T. Acquired elastotic hemangioma: A clinicopathologic variant of hemangioma. J Am Acad Dermatol. 2002 Sep;47(3):371-376. DOI: 10.1067/mjd.2002.122737. PMID: 12196746.
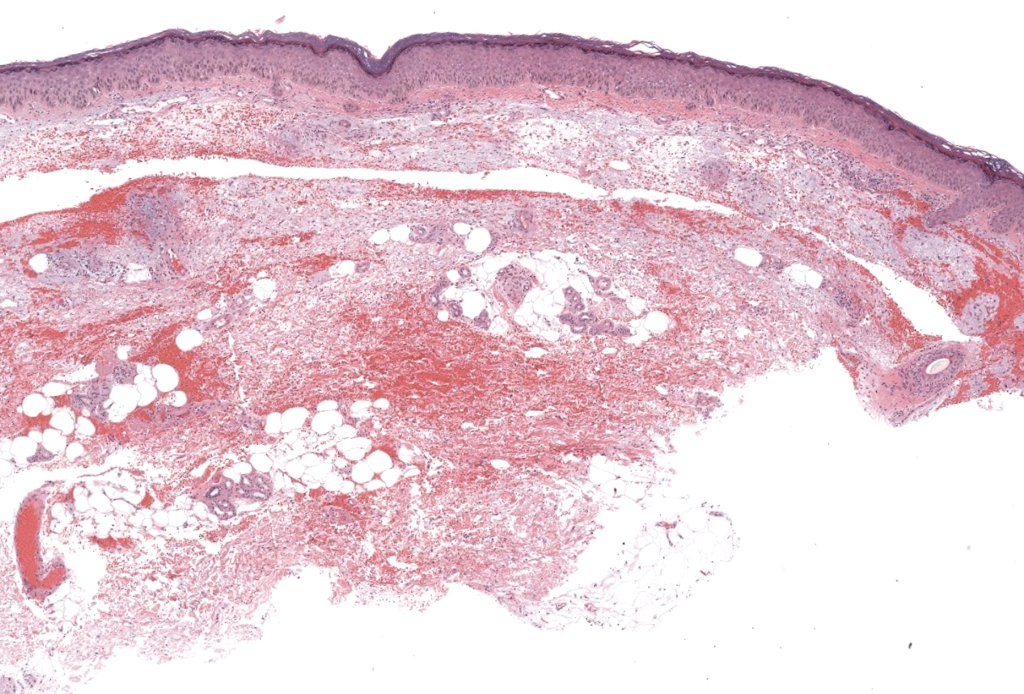
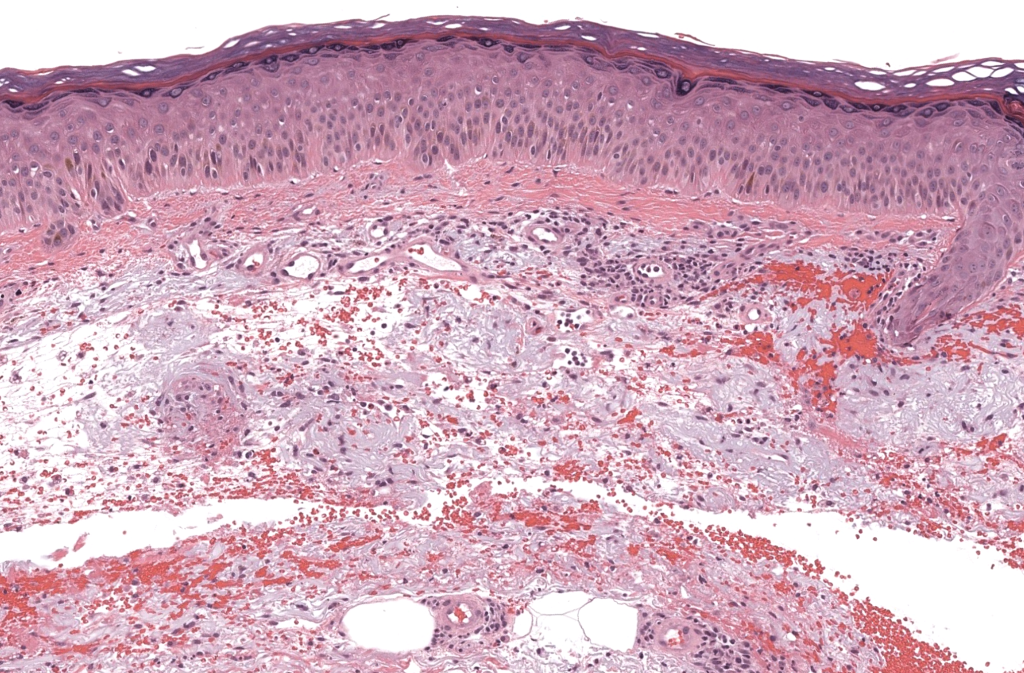
Resumen: Estudio original de 6 casos que define por primera vez el HEA como variante de hemangioma en piel fotoexpuesta de mujeres de mediana/avanzada edad, describe la proliferación capilar bandiforme sobre elastosis solar e introduce el concepto y principales diferenciales. Requena 2002.
-
Martorell-Calatayud A, Balmer N, Sanmartín O, Díaz-Recuero JL, Sangueza OP. Definition of the features of acquired elastotic hemangioma reporting the clinical and histopathological characteristics of 14 patients. J Cutan Pathol. 2010 Apr;37(4):460-464. DOI: 10.1111/j.1600-0560.2009.01361.x. PMID: 19615005.
Resumen: Serie de 14 casos que consolida el fenotipo clínico (placas eritematosas en extremidades superiores y cuello) e histológico del HEA y aporta un estudio inmunohistoquímico con CD31, CD34 y D2-40, sugiriendo posible origen linfático. Martorell-Calatayud 2010.
-
Tong PL, Beer TW. Acquired elastotic hemangioma: ten cases with immunohistochemistry refuting a lymphatic origin in most lesions. J Cutan Pathol. 2010 Dec;37(12):1259-1260. DOI: 10.1111/j.1600-0560.2010.01610.x. PMID: 20950363.
Resumen: Serie de 10 casos con panel IHQ que muestra ausencia de marcadores linfáticos en la mayoría de HEA, apoyando su naturaleza de hemangioma sanguíneo más que linfangioma. Tong 2010.
-
Hicks T, Katz I. First description of the dermatoscopic features of acquired elastotic hemangioma-a case report. Dermatol Pract Concept. 2016 Oct 31;6(4):35-37. DOI: 10.5826/dpc.0604a08. PMID: 27867745; PMCID: PMC5108644.
Resumen: Primer caso que describe detalladamente la dermatoscopia del HEA, con lesiones violáceas homogéneas y estructuras blancas brillantes difusas, y correlación histológica con la proliferación vascular bandiforme sobre elastosis solar. Hicks 2016.
-
Cohen PR, Hinds BR. Acquired Elastotic Hemangioma: Case Series and Comprehensive Literature Review. Cureus. 2017 Dec 28;9(12):e1994. DOI: 10.7759/cureus.1994. PMID: 29507844; PMCID: PMC5832390.
Resumen: Serie de 11 pacientes y revisión detallada de 34 casos previos (45 en total), define la clínica típica (placa roja en zonas fotoexpuestas de mayores de 50 años), patrón histológico, diferenciales clínicos/patológicos, y ausencia de recurrencias tras escisión u observación. Cohen 2017.
-
Kacerovska D, Portelli F, Michal M, Kazakov DV. Acquired elastotic hemangioma-like changes and eccrine sweat duct squamous metaplasia in lichen simplex chronicus/prurigo nodularis-like lesions of the knee and elbow. J Cutan Pathol. 2017 Jul;44(7):605-611. DOI: 10.1111/cup.12945. PMID: 28374436.
Resumen: Serie de 6 casos con patrón histológico similar a HEA en contexto de lesiones por fricción (LSC/PN), interpretadas como cambios reactivos; enfatiza la importancia de contexto clínico para distinguir HEA verdadero de patrones AEH-like. Kacerovska 2017.
-
Mendieta-Eckert M, Díaz-Ramón JL, Gardeazabal-García J. Response of an Acquired Elastotic Hemangioma to Vascular Laser. Dermatol Surg. 2018 Jan;44(1):136-137. DOI: 10.1097/DSS.0000000000001105. PMID: 28296791.
Resumen: Caso de HEA tratado con láser vascular con buena respuesta clínica y sin recidiva, apoyando láser como alternativa terapéutica mínimamente invasiva en lesiones seleccionadas. Mendieta-Eckert 2018.
-
Luce MCA, Ribeiro CP, Swiczar BCC, Valente NYS. Acquired elastotic hemangioma, a little-known entity: report of a case with 15 years of evolution. An Bras Dermatol. 2018 Jul-Aug;93(4):559-561. DOI: 10.1590/abd1806-4841.20187376. PMID: 30066764; PMCID: PMC6063116.
Resumen: Caso de HEA de gran tamaño (≈8 cm) con evolución de 15 años en dorso de mano y antebrazo, describe dermatoscopia (vasos puntiformes/glomerulares) y confirma naturaleza benigna de curso muy lento. Luce 2018.
-
Jeunon T, Carvalho Wagnes Stöfler ME, Teixeira Rezende P, Staccioli Castro M, Jeunon-Sousa MA.Acquired Elastotic Hemangioma: A Case Report and Review of 49 Previously Reported Cases. Am J Dermatopathol. 2020 Apr;42(4):244-250. DOI: 10.1097/DAD.0000000000001479. PMID: 31268926.
Resumen: Caso de HEA con descripción clínica, dermatoscópica e inmunohistoquímica; revisión de 49 casos publicados, resumiendo criterios diagnósticos clínicos/histológicos y reforzando el papel de la fotoexposición crónica. Jeunon 2020.
-
Kharel P, Chen J, Chapagain P, Panth H. Multiple Acquired Elastotic Hemangioma in a Single Patient: A Case Report. JNMA J Nepal Med Assoc. 2020 Oct 15;58(230):809-812. DOI: 10.31729/jnma.5186. PMID: 34504372; PMCID: PMC7654483.
Resumen: Caso de varón de 50 años con múltiples lesiones HEA en espalda; profundiza en dermatoscopia (lesiones violáceas con estructuras blancas brillantes sin vasos típicos) e IHQ (CD31, FVIII, D2-40, SMA+, EVG con elastosis marcada), confirmando la posibilidad de presentación múltiple. Kharel 2020.



 |
|