- Definición y sinónimos
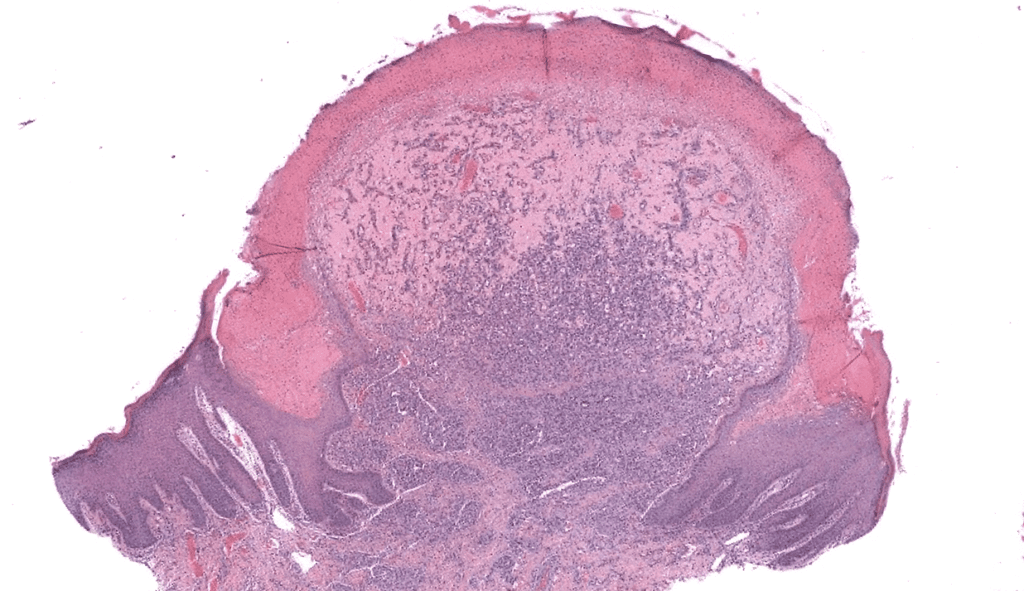
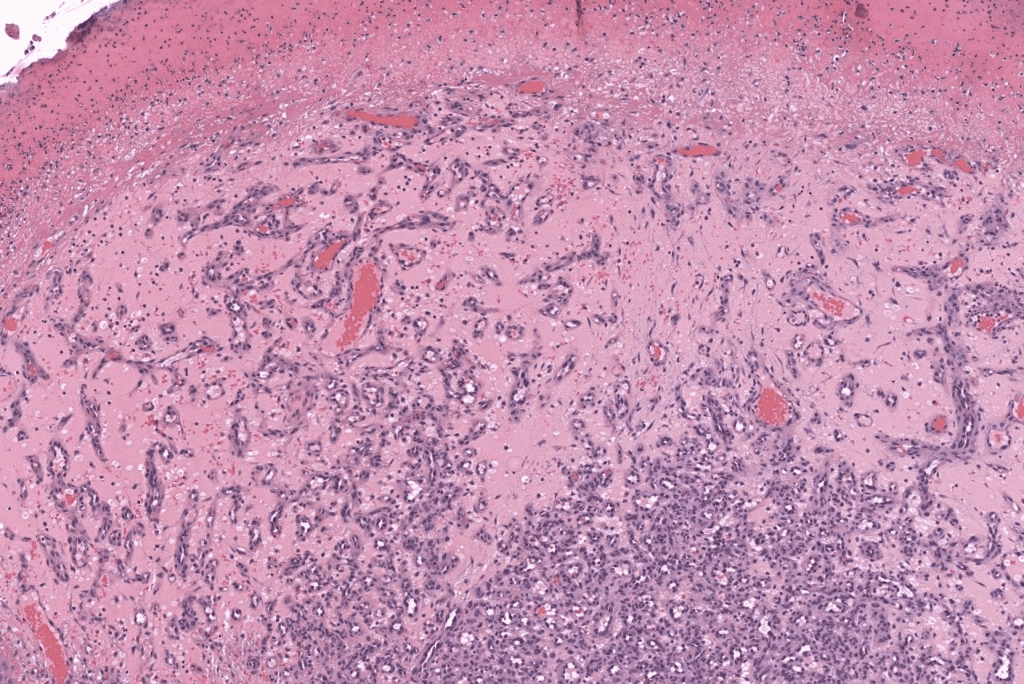
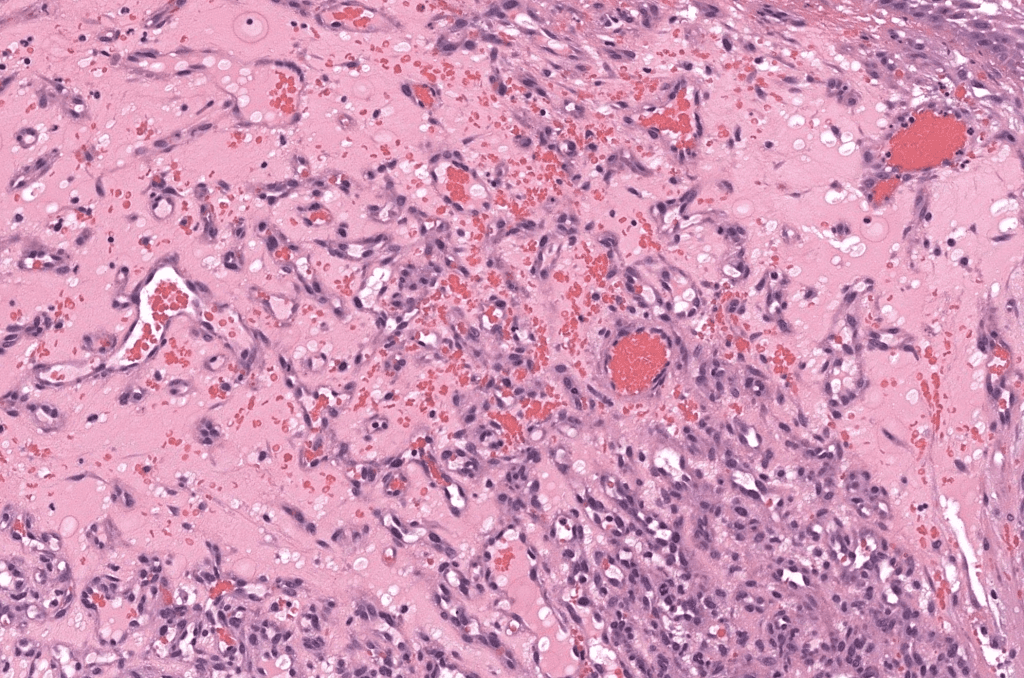
- Tumor vascular benigno adquirido, caracterizado por una proliferación lobular de capilares en piel y mucosas → hoy se prefiere el término hemangioma capilar lobular (HCL); “granuloma piógeno” es un «misnomer» (no hay pus ni granuloma verdadero).Jafarzadeh 2006, Wollina 2017
- Sinónimos frecuentes: granuloma piógeno, granuloma telangiectásico, hemangioma capilar lobular, “tumor del embarazo” / granuloma gravídico (forma gingival en gestantes).Jafarzadeh 2006
- Historia
- Lesiones descritas inicialmente por Poncet y Dor en 1897 como botryomycosis hominis.Jafarzadeh 2006
- El término “granuloma piógeno / granuloma pyogenicum” fue acuñado por Hartzell en 1904; desde entonces también se conoce como enfermedad de Crocker–Hartzell.Jafarzadeh 2006
- Epidemiología
- Es uno de los tumores vasculares benignos más frecuentes de piel y mucosas; muy común en edad pediátrica y adultos jóvenes.Patrice 1991, Jafarzadeh 2006, Wollina 2017
- Edad:
- Pediatría: en una serie de 178 niños (media 6,7 años), 42% aparecieron en los primeros 5 años de vida.Patrice 1991
- Lesiones orales: pico en 2.ª–3.ª década.Jafarzadeh 2006
- Sexo:
- Leve predominio femenino global; más marcado en localización oral (hasta relación 1:2,6 M:F).Saravana 2009, Kadeh 2015
- Frecuencia en patología oral:
- En series de biopsias orales, el granuloma piógeno representa ~2–5% de todas las lesiones y es una de las hiperplasias reactivas más comunes.Saravana 2009, Kadeh 2015, Aly 2022
- Predilección por gingiva (≈60–80% de los casos orales) y por cabeza y cuello en piel.Patrice 1991, Saravana 2009
- Códigos ICD
- ICD-10:
- L98.0 – Granuloma piógeno / granuloma pediculatum de piel.
- K13.4/K13.5 – Lesiones granulomatosas de mucosa oral (incluye granuloma piógeno oral).
- ICD-11:
- 2F26 – Lobular capillary haemangioma (granuloma pyogenicum) (código genérico para piel y mucosas).
- ICD-10:
- Checklist diagnóstico (rápido)
- Clínica imprescindible
- Pápula/nódulo exofítico rojo-violáceo, <2 cm, de crecimiento rápido (semanas).
- Sangrado fácil al mínimo trauma.
- Localización típica (piel de cabeza/cuello, extremidades, periungueal, gingiva/labio).
- Revisión de posibles factores: trauma local, irritación crónica, embarazo, anticonceptivos, fármacos sistémicos (retinoides, taxanos, inhibidores EGFR/VEGF/BRAF, antirretrovirales, biológicos).
- Exploración complementaria
- Dermatoscopia (si está disponible): área homogénea rojiza + collarete blanco.
- Valorar signos de alarma (atipia clínica, tamaño grande, profunda, ulceración irregular, paciente añoso).
- Estudios de laboratorio / gabinete
- Solo si clínica lo sugiere: hemograma/coagulación (anemia o sangrado importante).
- Imagen (eco/RM/endoscopia) si la lesión es profunda, subcutánea o visceral.
- Biopsia
- Preferir escisión completa (piel/mucosa) con base incluida, siempre que sea factible.
- En lesiones típicas pequeñas → rasurado + curetaje + electrocoagulación, asumiendo mayor riesgo de recidiva.
- Enviar en formalina 10% con buena orientación y datos clínicos completos (localización, evolución, tratamientos y fármacos asociados).
- Clínica imprescindible



 |
|