- Definición
- Grupo de dermatosis benignas caracterizadas por petequias/púrpura no palpable con hiperpigmentación ocre-marrón (depósito de hemosiderina) por extravasación eritrocitaria (“capilaritis”), con histología típicamente traslapada entre subtipos. Sardana 2004, Spigariolo 2021
- Sinónimos/paraguas clínico
- «pigmented pururic dermatosis» (PPD), capilaritis, púrpura pigmentaria. Subtipos clásicos: Enfermedad de Schamberg (dermatosis purpúrica pigmentaria progresiva), púrpura anular telangiectoide de Majocchi, líquen aureus, deramtosis purpúrica pigmentaria liquenoide de Gougerot-Blum, púrpura eccematoide de Doucas-Kapetanakis
- Primera descripción
- La entidad “púrpura pigmentaria progresiva” se atribuye históricamente a Jay Frank Schamberg (1901); otros subtipos eponímicos fueron descritos posteriormente por sus autores clásicos (p. ej., Majocchi; Gougerot-Blum). (Resumen histórico en revisiones). Spigariolo 2021, Sardana 2004
- Epidemiología (práctica)
- Edad: puede ocurrir a cualquier edad; frecuente en adultos y también en pacientes pediátricos. Spigariolo 2021, Ollech 2020
- Sexo: variable según subtipo/serie; en cohortes clínicas suele predominar Schamberg como el tipo más común. Kim 2015
- Distribución: mundial; en series asiáticas (p. ej., Corea/Taiwán) predominan formas en extremidades inferiores. Kim 2015, Huang 2018
- Curso: crónico-recidivante, con pigmentación residual frecuente. Sardana 2004
- Códigos
- ICD-10: L81.7 (Pigmented purpuric dermatosis).
- ICD-11: usualmente se codifica bajo EF40.0 (Capillaritis) como paraguas para capilaritis/púrpuras pigmentarias. (Nota: la granularidad puede variar por implementación local del navegador ICD-11).
- Checklist diagnóstico (rápido)
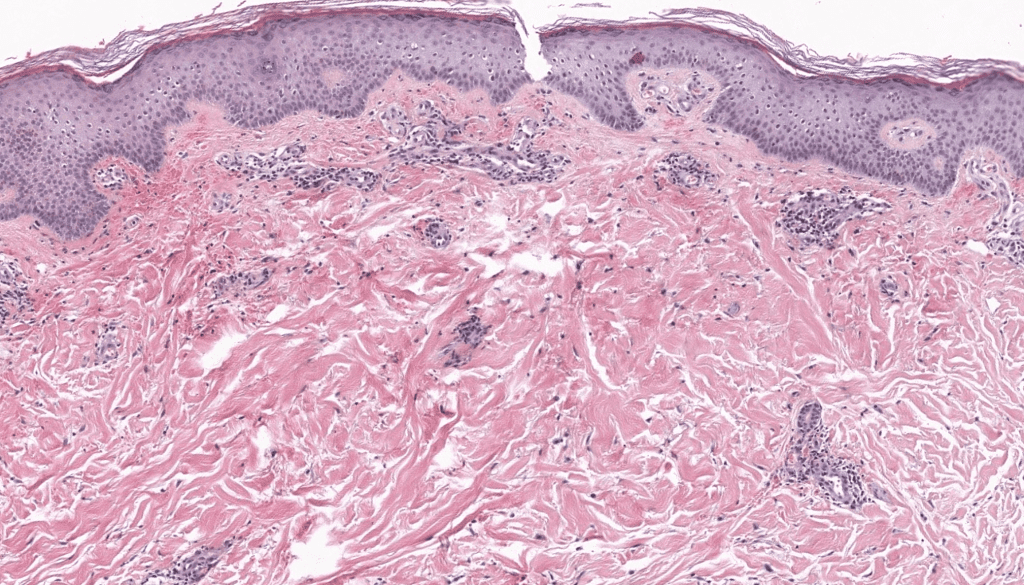
- Clínica: púrpura no palpable + pigmentación ocre; localización (piernas), síntomas (prurito), curso (crónico/recidivante). Sardana 2004
- Descartar red flags: lesiones palpables/necrosis/síntomas sistémicos. Huang 2018
- Laboratorio mínimo si atípico: hemograma completo + plaquetas, TP/INR, TTPa, EGO. Torrelo 2003
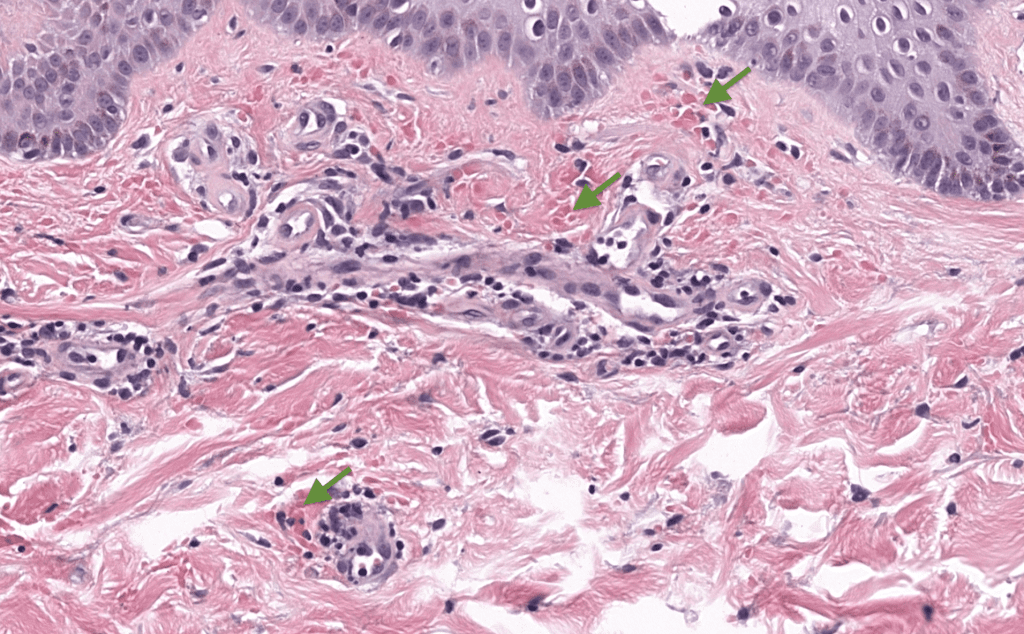
- Biopsia: punch 4–5 mm de lesión activa; añadir IF directa si sospecha vasculitis; IHQ/TCR si sospecha LCCT. Çaytemel 2021, Foo 2007



 |
|