-
Stratigos AJ, et al. Diagnosis and treatment of invasive squamous cell carcinoma of the skin: European consensus-based interdisciplinary guideline. Eur J Cancer. 2015;51(14):1989-2007. DOI: 10.1016/j.ejca.2015.06.110. PMID: 26219687.
Revisión de consenso europea (EDF/EADO/EORTC) que aborda epidemiología, clínica, diagnóstico, estratificación de riesgo y recomendaciones de tratamiento para CEC invasivo cutáneo.
https://pubmed.ncbi.nlm.nih.gov/26219687/
-
Stratigos AJ, et al. European interdisciplinary guideline on invasive squamous cell carcinoma of the skin: Part 2. Treatment. Eur J Cancer. 2023;185:164-182. DOI: 10.1016/j.ejca.2023.113322. PMID: 37708630.
Actualiza las recomendaciones terapéuticas (cirugía, radioterapia, tratamientos sistémicos, seguimiento) para CEC invasivo, incorporando la era de la inmunoterapia.
https://pubmed.ncbi.nlm.nih.gov/37708630/
-
Schmults CD, et al. NCCN Guidelines Insights: Squamous Cell Skin Cancer, Version 1.2022. J Natl Compr Canc Netw. 2021;19(12):1382-1394. DOI: 10.6004/jnccn.2021.0052. PMID: 34902824.
Resumen de las guías NCCN para CEC cutáneo, enfatizando estratificación de riesgo, opciones quirúrgicas, uso de radioterapia e inmunoterapia en enfermedad avanzada.
https://pubmed.ncbi.nlm.nih.gov/34902824/
-
Heppt MV, et al. Cutaneous squamous cell carcinoma: State of the art, epidemiology, clinicopathological characteristics, and staging. J Dtsch Dermatol Ges. 2023;21(4):495-510. DOI: 10.1111/ddg.15134. PMID: 36999577.
Revisión extensa sobre epidemiología, factores de riesgo, clínica, histología y sistemas de estadiaje del CEC.
https://pubmed.ncbi.nlm.nih.gov/36999577/
-
Jiang R, et al. Cutaneous Squamous Cell Carcinoma: An Updated Review. Cancers (Basel). 2024;16(…):… (DOI no consignado aquí; ver ficha en PubMed). PMID: 38791879.
Revisión reciente que integra avances en biología molecular, diagnóstico, clasificación de riesgo y estrategias terapéuticas, incluyendo inmunoterapia.
https://pubmed.ncbi.nlm.nih.gov/38791879/
-
Karia PS, et al. Cutaneous squamous cell carcinoma: estimated incidence of disease, nodal metastasis, and deaths from disease in the United States, 2012. J Am Acad Dermatol. 2013;68(6):957-966. DOI: 10.1016/j.jaad.2012.11.037. PMID: 23375456.
Estudio poblacional que estima la incidencia de CEC en EE. UU. y la carga de metástasis ganglionares y mortalidad específica por la enfermedad.
https://pubmed.ncbi.nlm.nih.gov/23375456/
-
Keim U, et al. Incidence and mortality of cutaneous squamous cell carcinoma in Germany, the Netherlands and Scotland: A population-based study. Eur J Cancer. 2023;183:60-68. DOI: (ver PubMed). PMID: 36801607.
Analiza tendencia temporal en incidencia y mortalidad por CEC en tres países europeos, mostrando incrementos marcados especialmente en varones de edad avanzada.
https://pubmed.ncbi.nlm.nih.gov/36801607/
-
Thompson AK, et al. Risk Factors for Cutaneous Squamous Cell Carcinoma Recurrence, Metastasis, and Disease-Specific Death: A Systematic Review and Meta-analysis. JAMA Dermatol. 2016;152(4):419-428. DOI: 10.1001/jamadermatol.2015.4994. PMID: 26762219.
Meta-análisis que cuantifica el impacto de grosor tumoral, tamaño, diferenciación, PNI, localización y otros factores en recurrencia, metástasis y muerte específica por CEC.
https://pubmed.ncbi.nlm.nih.gov/26762219/
-
Brantsch KD, et al. Analysis of risk factors determining prognosis of cutaneous squamous-cell carcinoma: a prospective study. Lancet Oncol. 2008;9(8):713-720. DOI: 10.1016/S1470-2045(08)70178-5. PMID: 18617440.
Estudio prospectivo con 615 pacientes que demuestra el papel clave del grosor tumoral, desmoplasia, localización en oreja e inmunosupresión en el riesgo de recidiva y metástasis.
https://pubmed.ncbi.nlm.nih.gov/18617440/
-
Karia PS, et al. Evaluation of American Joint Committee on Cancer, International Union Against Cancer, and Brigham and Women’s Hospital tumor staging for cutaneous squamous cell carcinoma. J Clin Oncol. 2014;32(4):327-334. DOI: 10.1200/JCO.2012.48.5326. PMID: 24366933.
Compara sistemas AJCC, UICC y BWH, mostrando mejor discriminación pronóstica del sistema BWH para CEC cutáneo.
https://pubmed.ncbi.nlm.nih.gov/24366933/
-
Skulsky SL, et al. Review of high-risk features of cutaneous squamous cell carcinoma and discrepancies between the AJCC and NCCN guidelines. Head Neck. 2017;39(3):578-594. DOI: 10.1002/hed.24580. PMID: 27882625.
Revisión centrada en las características de alto riesgo del CEC, discutiendo diferencias entre definiciones de AJCC y NCCN.
https://pubmed.ncbi.nlm.nih.gov/27882625/
-
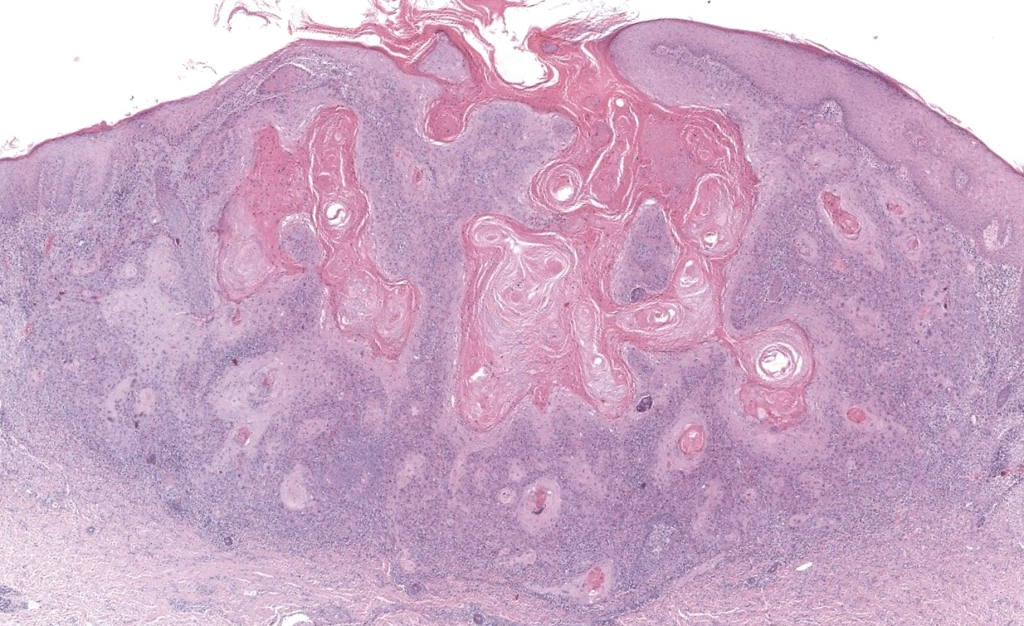
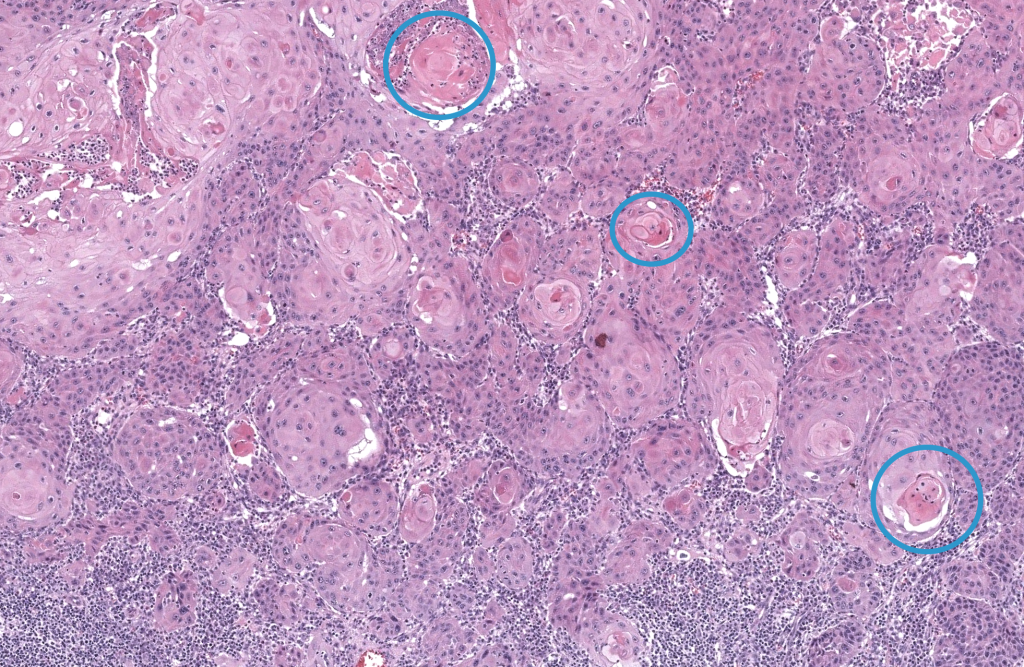
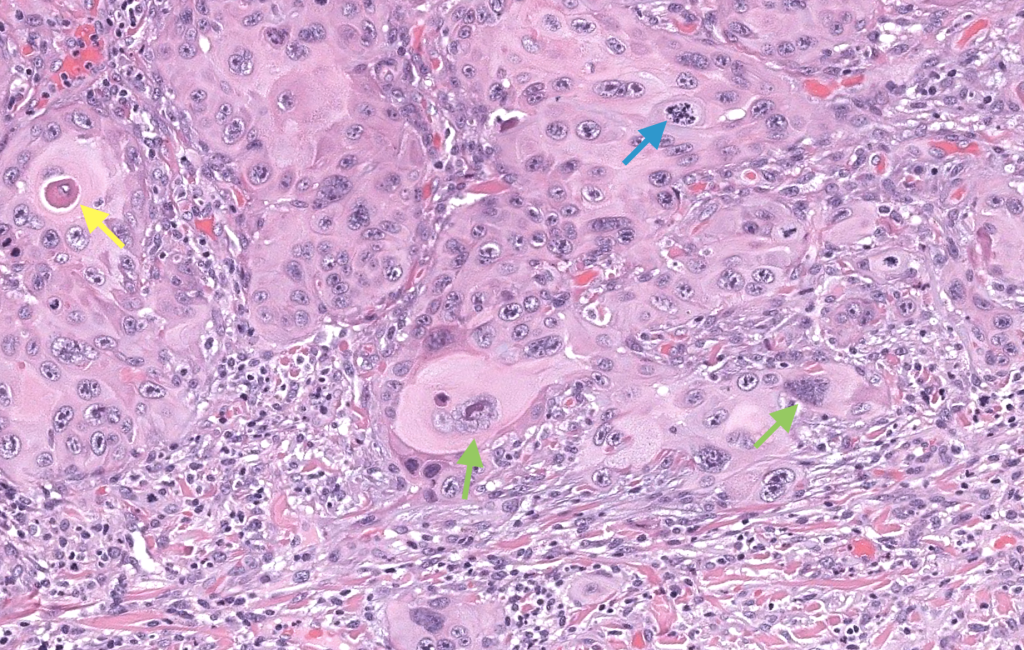
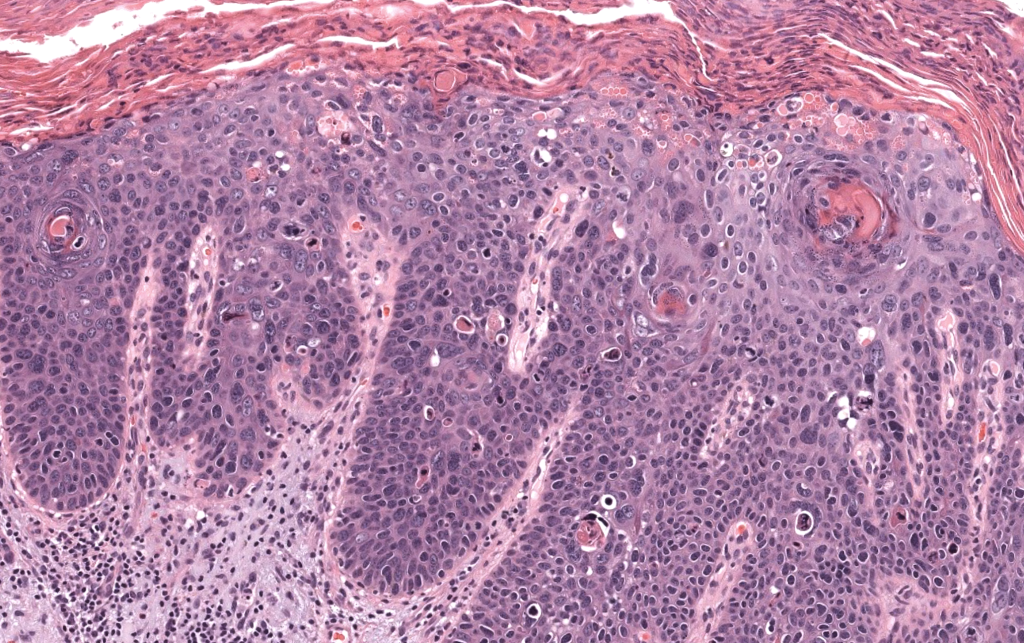
Cassarino DS, et al. Cutaneous squamous cell carcinoma: a comprehensive clinicopathologic classification. Part one. J Cutan Pathol. 2006;33(3):191-206. DOI: 10.1111/j.0303-6987.2006.00516_1.x. PMID: 16466506.
Propone una clasificación clinicopatológica de subtipos de CEC según su potencial metastásico (bajo, intermedio, alto, indeterminado) con implicaciones terapéuticas.
https://pubmed.ncbi.nlm.nih.gov/16466506/
-
Motaparthi K, et al. Cutaneous Squamous Cell Carcinoma: Review of the Eighth Edition of the American Joint Committee on Cancer Staging Guidelines, Prognostic Factors, and Histopathologic Variants. Adv Anat Pathol. 2017;24(4):171-194. DOI: 10.1097/PAP.0000000000000157. PMID: 28590951.
Revisión de la 8.ª edición AJCC para CEC de cabeza y cuello, con repaso de factores pronósticos y variantes histológicas.
https://pubmed.ncbi.nlm.nih.gov/28590951/
-
Christensen RE, et al. Dermatopathologic features of cutaneous squamous cell carcinoma and actinic keratosis: Consensus criteria and proposed reporting guidelines. J Am Acad Dermatol. 2023;88(6):1317-1325. DOI: 10.1016/j.jaad.2022.12.057. PMID: 36841336.
Documento de consenso que estandariza criterios histológicos y recomendaciones de reporte para CEC y queratosis actínicas.
https://pubmed.ncbi.nlm.nih.gov/36841336/
-
Chang MS, et al. Cutaneous Squamous Cell Carcinoma: The Frontier of Cancer Immunoprevention. Annu Rev Pathol. 2022;17:101-119. DOI: 10.1146/annurev-pathol-042320-120056. PMID: 35073167.
Revisión centrada en la interacción entre sistema inmune y CEC, inmunoprevención, papel de inmunoterapia y posibles vacunas.
https://pubmed.ncbi.nlm.nih.gov/35073167/
-
Cozma EC, et al. Update on the Molecular Pathology of Cutaneous Squamous Cell Carcinoma. Int J Mol Sci. 2023;24(7):6646. DOI: 10.3390/ijms24076646. PMID: 37047618.
Revisión de mecanismos moleculares, alteraciones genéticas y terapias dirigidas en CEC cutáneo.
https://pubmed.ncbi.nlm.nih.gov/37047618/
-
Migden MR, et al. PD-1 Blockade with Cemiplimab in Advanced Cutaneous Squamous-Cell Carcinoma. N Engl J Med. 2018;379(4):341-351. DOI: 10.1056/NEJMoa1805131. PMID: 29863979.
Ensayo pivotal fase 2 que demuestra eficacia y seguridad de cemiplimab en CEC avanzado irresecable, cambiando el estándar de tratamiento sistémico.
https://pubmed.ncbi.nlm.nih.gov/29863979/
-
Rischin D, et al. Phase 2 study of cemiplimab in patients with advanced cutaneous squamous cell carcinoma: Longer-term follow-up. J Immunother Cancer. 2021;9(8):e002757. DOI: 10.1136/jitc-2021-002757. PMID: 34413166.
Análisis ampliado del ensayo con cemiplimab, mostrando durabilidad de respuestas y perfil de seguridad a largo plazo.
https://pubmed.ncbi.nlm.nih.gov/34413166/
-
Warren TA, et al. Surgery and Adjuvant Radiotherapy vs Surgery Alone for High-Risk Cutaneous Squamous Cell Carcinoma of the Head and Neck. Int J Radiat Oncol Biol Phys. 2016;95(4):1149-1157. DOI: 10.1016/j.ijrobp.2016.02.047. PMID: 25546817.
Serie retrospectiva que apoya el uso de radioterapia adyuvante en CEC de alto riesgo de cabeza y cuello para mejorar control locorregional.
https://pubmed.ncbi.nlm.nih.gov/25546817/



 |
|