-
Bowers S, Warshaw E. Pityriasis lichenoides and its subtypes. J Am Acad Dermatol. 2006;55(4):557–572. DOI:10.1016/j.jaad.2005.07.058. PMID: 17010734.
Resumen: Revisión integral del espectro PL (historia, clínica, fisiopatología y manejo), con enfoque práctico para la diferenciación PLEVA/PLC. PubMed
-
Khachemoune A, Blyumin M. Pityriasis lichenoides: pathophysiology, classification, and treatment. Am J Clin Dermatol. 2007;8(1):29–36. DOI: 10.2165/00128071-200708010-00004. PMID: 17298104.
Resumen: Revisión narrativa que consolida el concepto de espectro y discute progresión a trastornos linfoproliferativos y terapias. PubMed
-
Bellinato F, et al. A systematic review of treatments for pityriasis lichenoides. J Eur Acad Dermatol Venereol.2019;33(9):1686–1696. DOI: 10.1111/jdv.15813. PMID: 31318465.
Resumen: Revisión sistemática; apoya NB-UVB como primera línea y señala evidencia limitada para alternativas. PubMed
-
Ağaoglu G, et al. Narrowband UVB phototherapy for pityriasis lichenoides: real-life experience. Photodermatol Photoimmunol Photomed. 2023;39(5):375–381. DOI: 10.1111/phpp.12890. PMID: 37340660.
Resumen: Serie contemporánea confirmando eficacia y tolerabilidad de NB-UVB, especialmente en población pediátrica. PubMed
-
Fernández-Guarino M, et al. Adult diffuse PLC treated with NB-UVB. Clin Exp Dermatol. 2017;42(7):768–773. DOI: 10.1111/ced.13035. PMID: 28111789.
Resumen: Cohorte adulta con altas tasas de respuesta completa a NB-UVB, aunque con recaídas no infrecuentes. PubMed
-
Farnaghi F, et al. Narrowband UVB vs PUVA in pityriasis lichenoides: a randomized trial. J Eur Acad Dermatol Venereol. 2011;25(8):913–916. DOI: 10.1111/j.1468-3083.2010.03879.x. PMID: 21054568.
Resumen: Ensayo comparativo que sugiere NB-UVB como alternativa eficaz y mejor tolerada que PUVA. PubMed
-
Pinton PC, et al. UVA1 therapy for PLEVA/PLC. J Am Acad Dermatol. 2002;47(3):410–414. DOI:10.1067/mjd.2002.124760. PMID: 12196751.
Resumen: Serie inicial que apoya UVA1; utilidad clínica variable según subtipo y extensión. PubMed
-
Truhan AP, et al. Erythromycin in pediatric pityriasis lichenoides. J Am Acad Dermatol. 1986;15(1):66–70. DOI:10.1016/S0190-9622(86)70144-8. PMID: 3722512.
Resumen: Serie pediátrica con ~70% de remisión; respalda macrólidos como opción de primera línea en niños. PubMed
-
Chen Y, et al. Oral erythromycin for PLC/PLEVA. Dermatol Ther. 2020;33(3):e13311. DOI: 10.1111/dth.13311. PMID: 32174014.
Resumen: Serie reciente que muestra mejoría clínica con macrólidos, útil cuando se buscan esquemas de baja toxicidad. PubMed
-
Hrin ML, et al. Low-dose methotrexate for refractory pityriasis lichenoides: a retrospective series. J Am Acad Dermatol. 2022;86(2):433–437. DOI: 10.1016/j.jaad.2021.07.060. PMID: 34592383.
Resumen: Serie (n=33) con buenas tasas de control en PLC/PLEVA recalcitrante; perfila seguridad y monitorización. PubMed
-
Zang JB, et al. Long-term outcomes in pityriasis lichenoides. Pediatr Dermatol. 2018;35(2):213–219. DOI:10.1111/pde.13396. PMID: 29315771.
Resumen: Seguimiento prolongado: PLC tiende a persistir más que PLEVA; respuestas variables a terapias. PubMed
-
Wahie S, et al. Pityriasis lichenoides: pediatric vs adult differences. Br J Dermatol. 2007;157(5):941–945. DOI:10.1111/j.1365-2133.2007.08163.x. PMID: 17854375.
Resumen: Diferencias clínicas por edad; mayor extensión y dischromias en niños. PubMed
-
Dereure O, et al. Clonal T-cell receptor rearrangement in PLEVA. Arch Dermatol. 2000;136(12):1483–1486. DOI:10.1001/archderm.136.12.1483. PMID: 11115158.
Resumen: Alta proporción de clonalidad T en PLEVA, apoyando naturaleza linfoproliferativa. PubMed
-
Weinberg JM, et al. Clonality in pityriasis lichenoides. Arch Dermatol. 2002;138(1):106–108. DOI:10.1001/archderm.138.1.106. PMID: 12164744.
Resumen: PLEVA frecuentemente monoclonal frente a PLC mayormente policlonal; implicaciones diagnósticas. PubMed
-
Wood GS, et al. Immunophenotype of PLEVA/PLC vs LyP. J Am Acad Dermatol. 1987;16(3 Pt 1):559–570. DOI: no disponible. PMID: 2434538.
Resumen: Caracterización inmunofenotípica T activada y comparación con LyP; utilidad de marcadores CD8/CD30. PubMed
-
Varga FJ, et al. Distinction from LyP by immunohistochemistry. Am J Pathol. 1990;136(6):1293–1303. DOI: no disponible. PMID: 1691596.
Resumen: CD30 raro/ausente en PL; contribuye a diferenciar de LyP CD30+. PubMed
-
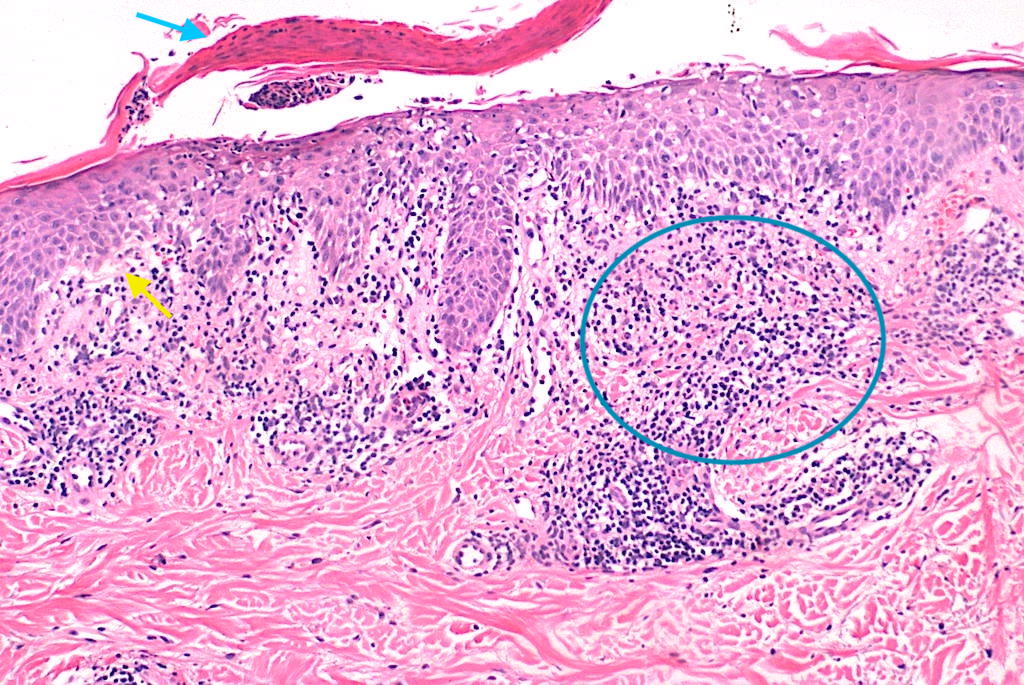
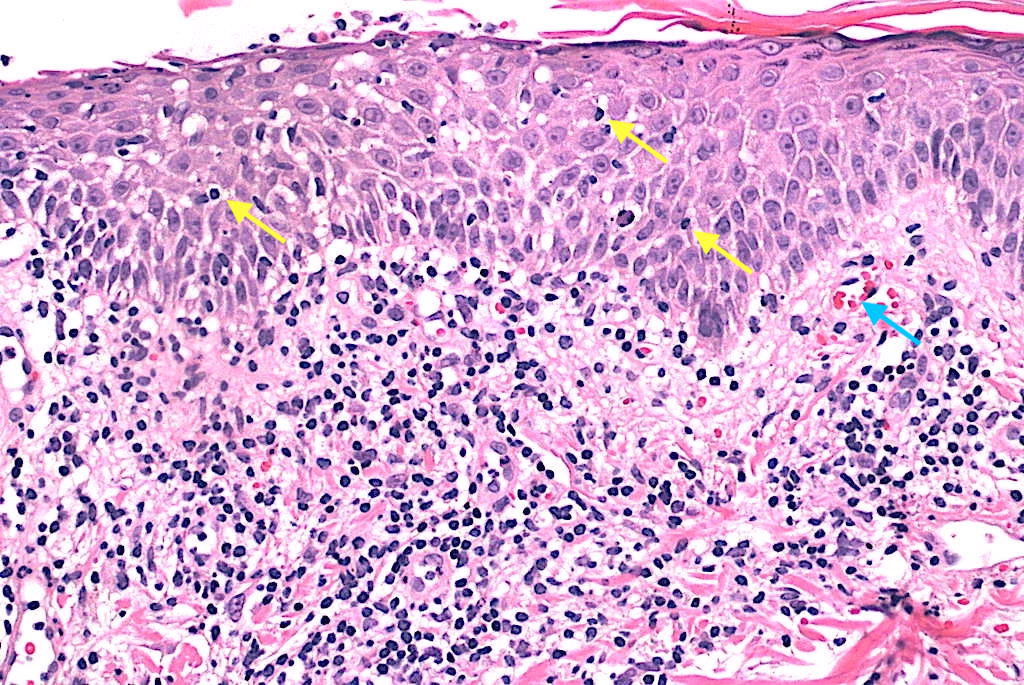
Menzinger S, et al. Adnexotropism and key histologic clues in PL. Am J Dermatopathol. 2020;42(3):167–174. DOI:10.1097/DAD.0000000000001508. PMID: 31880634.
Resumen: Serie amplia que enfatiza necrosis queratinocitaria, infiltrado en cuña y adnexotropismo como rasgos constantes. PubMed
-
Nofal A, et al. Febrile ulceronecrotic Mucha-Habermann disease (FUMHD): criteria and management. Int J Dermatol.2016;55(12):1230–1238. DOI: 10.1111/ijd.13224. PMID: 26695875.
Resumen: Revisión de la variante fulminante con propuestas diagnósticas y enfoque terapéutico intensivo. PubMed



 |
|