- Sweet RD. AN ACUTE FEBRILE NEUTROPHILIC DERMATOSIS. Br J Dermatol. 1964;76:349–356. DOI:10.1111/j.1365-2133.1964.tb14541.x. PMID: 14201182.
Resumen breve: Publicación fundacional que describe el cuadro clínico original de la dermatosis neutrofílica febril aguda, estableciendo el fenotipo clínico y la entidad que posteriormente llevaría el epónimo.
Sweet 1964
-
Su WP, Liu HN. Diagnostic criteria for Sweet’s syndrome. Cutis. 1986;37(3):167–174. DOI: No disponible en PubMed. PMID: 3514153.
Resumen breve: Propone criterios mayores y menores para un diagnóstico “definido”, influyendo de forma duradera en la estandarización diagnóstica clínica-histológica.
Su 1986
-
von den Driesch P. Sweet’s syndrome (acute febrile neutrophilic dermatosis). J Am Acad Dermatol.1994;31(4):535–556; quiz 557–560. DOI: 10.1016/S0190-9622(94)70215-2. PMID: 8089280.
Resumen breve: Revisión clásica que sistematiza clínica (incluyendo apariencia seudovesicular), asociaciones (incluida gestación) y enfoque diagnóstico-terapéutico, con visión amplia de manifestaciones extracutáneas.
von den Driesch 1994
-
Fett DL, Gibson LE, Su WP. Sweet’s syndrome: systemic signs and symptoms and associated disorders. Mayo Clin Proc. 1995;70(3):234–240. DOI: 10.4065/70.3.234. PMID: 7861810.
Resumen breve: Serie institucional (Mayo Clinic) que caracteriza signos sistémicos, comorbilidades asociadas y respuesta al tratamiento, útil para estimar la “carga sistémica” más allá de la piel.
Fett 1995
-
Bourke JF, Keohane S, Long CC, et al. Sweet’s syndrome and malignancy in the U.K. Br J Dermatol.1997;137(4):609–613. DOI: 10.1111/j.1365-2133.1997.tb03796.x. PMID: 9390341.
Resumen breve: Analiza la relación Sweet–malignidad en el Reino Unido, aportando datos clínicos aplicables a la decisión de tamizaje oncológico y perfil de riesgo.
Bourke 1997
-
Cohen PR, Talpaz M, Kurzrock R. Malignancy-associated Sweet’s syndrome: review of the world literature. J Clin Oncol. 1988;6(12):1887–1897. DOI: 10.1200/JCO.1988.6.12.1887. PMID: 3058878.
Resumen breve: Revisión seminal que consolida la asociación con cáncer (particularmente hematológico), describe pistas clínicas (p. ej., citopenias) y resalta que Sweet puede preceder o coincidir con el diagnóstico oncológico.
Cohen 1988
-
Cohen PR, Kurzrock R. Sweet’s syndrome: a review of current treatment options. Am J Clin Dermatol.2002;3(2):117–131. DOI: 10.2165/00128071-200203020-00005. PMID: 11893223.
Resumen breve: Revisión terapéutica práctica: corticoesteroides como estándar, y alternativas (colchicina, yoduro de potasio, indometacina, dapsona, ciclosporina), con orientación clínica para escenarios donde esteroide es limitado.
Cohen 2002
-
Cohen PR. Sweet’s syndrome—a comprehensive review of an acute febrile neutrophilic dermatosis. Orphanet J Rare Dis. 2007;2:34. DOI: 10.1186/1750-1172-2-34. PMID: 17655751. PMCID: PMC1963326.
Resumen breve: Revisión exhaustiva (con texto completo en PMC) que integra subtipos (clásico, malignidad, fármacos), clínica, patología, extracutáneo y recurrencias; excelente como referencia marco.
Cohen 2007
-
Thompson DF, Montarella KE. Drug-induced Sweet’s syndrome. Ann Pharmacother. 2007;41(5):802–811. DOI:10.1345/aph.1H563. PMID: 17426076.
Resumen breve: Revisión sistemática orientada a farmacovigilancia; discute fuerza de asociación por fármaco (destacando G-CSF/ATRA) y propone un enfoque de causalidad útil en práctica.
Thompson 2007
-
Nofal A, Abdelmaksoud A, Amer H, et al. Sweet’s syndrome: diagnostic criteria revisited. J Dtsch Dermatol Ges. 2017;15(11):1081–1088. DOI: 10.1111/ddg.13350. PMID: 28981179.
Resumen breve: Reevalúa los criterios diagnósticos frente a presentaciones incompletas o atípicas, aportando un marco moderno para casos “no de libro”.
Nofal 2017
-
Gottlieb CC, Mishra A, Belliveau D, et al. Ocular involvement in acute febrile neutrophilic dermatosis (Sweet syndrome): new cases and review of the literature. Surv Ophthalmol. 2008;53(3):219–226. DOI:10.1016/j.survophthal.2008.02.006. PMID: 18501268.
Resumen breve: Revisión clave para reconocer el amplio espectro ocular (desde conjuntivitis hasta uveítis/escleritis y afectación orbitaria) y priorizar derivación urgente cuando corresponde.
Gottlieb 2008
-
Hisanaga K, Iwasaki Y, Itoyama Y; Neuro-Sweet Disease Study Group. Neuro-Sweet disease: clinical manifestations and criteria for diagnosis. Neurology. 2005;64(10):1756–1761. DOI:10.1212/01.WNL.0000161848.34159.B5. PMID: 15911805.
Resumen breve: Define neuro-Sweet como entidad con afectación del SNC y propone criterios diagnósticos, facilitando la diferenciación con otros síndromes neuroinflamatorios.
Hisanaga 2005
-
Sanchez IM, Lowenstein S, Johnson KA, et al. Clinical Features of Neutrophilic Dermatosis Variants Resembling Necrotizing Fasciitis. JAMA Dermatol. 2019;155(1):79–84. DOI: 10.1001/jamadermatol.2018.3890. PMID: 30383110. PMCID: PMC6439570.
Resumen breve: Estudio multicéntrico que caracteriza variantes neutrofílicas que simulan fascitis necrotizante; esencial para prevenir cirugía agresiva cuando el proceso es inflamatorio estéril.
Sanchez 2019
-
Guhl G, García-Díez A. Subcutaneous sweet syndrome. Dermatol Clin. 2008;26(4):541–551, viii–ix. DOI:10.1016/j.det.2008.06.003. PMID: 18793988.
Resumen breve: Revisión del Sweet subcutáneo dentro del espectro de paniculitis neutrofílicas, con énfasis en diferenciales (eritema nodoso) y asociación con malignidad hematológica.
Guhl 2008
-
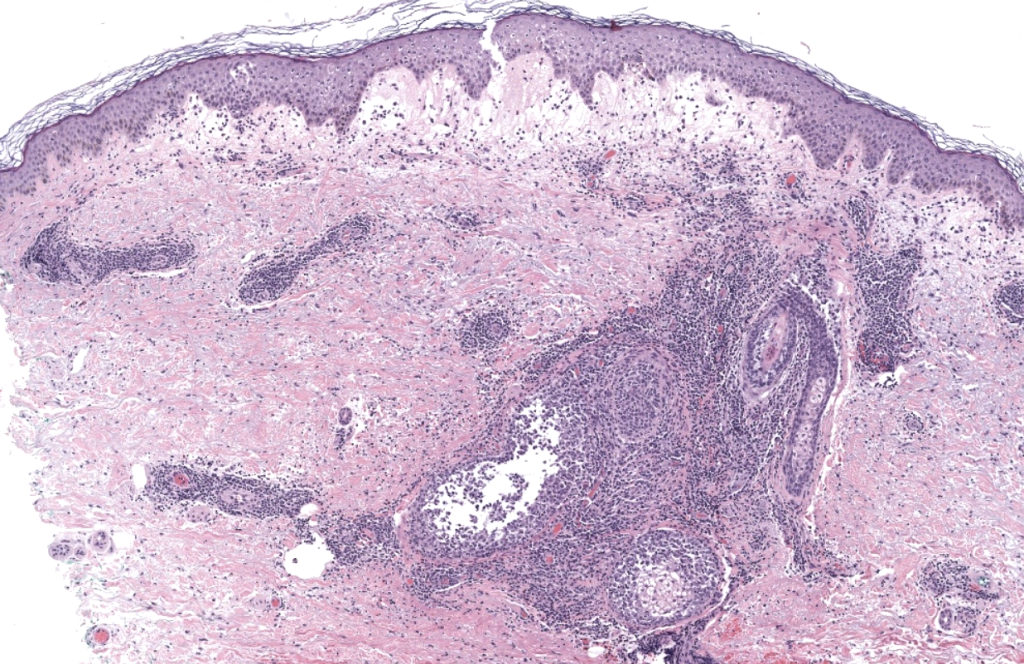
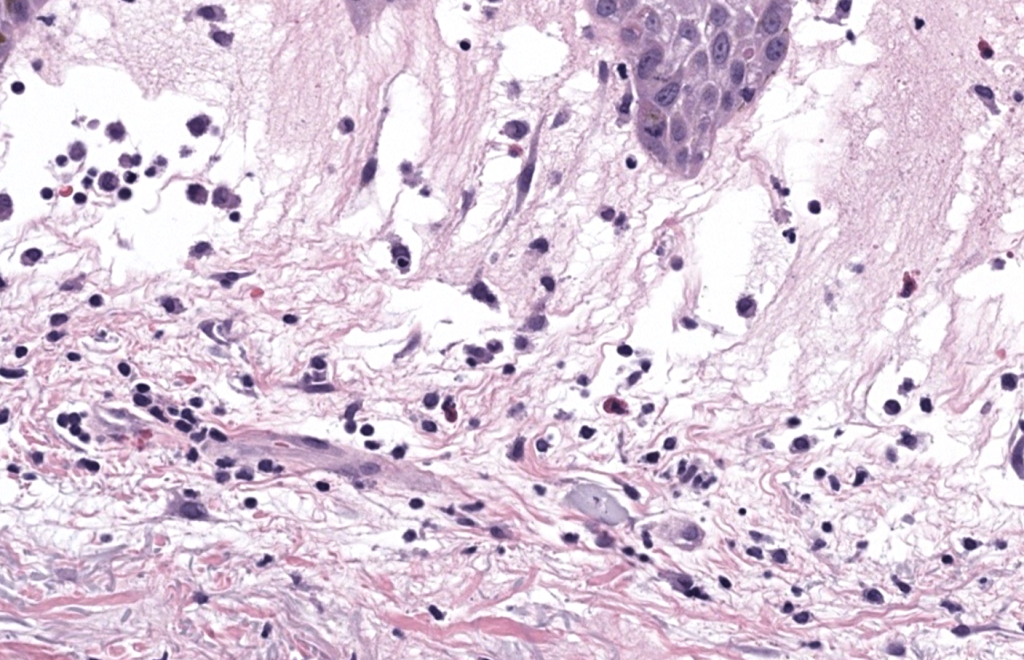
Requena L, Kutzner H, Palmedo G, et al. Histiocytoid Sweet syndrome: a dermal infiltration of immature neutrophilic granulocytes. Arch Dermatol. 2005;141(7):834–842. DOI: 10.1001/archderm.141.7.834. PMID:16027297.
Resumen breve: Serie clave que define el subtipo histiocitoide y demuestra por IHQ (MPO, CD15 y otros) que las células “histiocitoides” corresponden a granulocitos inmaduros, con implicaciones diagnósticas y oncohematológicas.
Requena 2005
-
Ghoufi L, Ortonne N, Ingen-Housz-Oro S, et al. Histiocytoid Sweet Syndrome… A Comparative Series of 62 Patients. Medicine (Baltimore). 2016;95(15):e3033. DOI: 10.1097/MD.0000000000003033. PMID: 27082547. PMCID: PMC4839791.
Resumen breve: Comparación amplia histiocitoide vs clásico; muestra asociación significativa con SMD y recomienda evaluación hematológica y seguimiento de cuentas, aportando evidencia práctica para “red flags”.
Ghoufi 2016
-
Horio T, Imamura S, Danno K, et al. Treatment of acute febrile neutrophilic dermatosis (Sweet’s Syndrome) with potassium iodide. Dermatologica. 1980;160(5):341–347. DOI: 10.1159/000250516. PMID: 7364144.
Resumen breve: Reporta la utilidad del yoduro de potasio como alternativa terapéutica, relevante cuando los esteroides están contraindicados o se busca respuesta rápida con otra vía.
Horio 1980
-
Kluger N, Gil-Bistes D, Guillot B, Bessis D. Efficacy of… anakinra… in a case of refractory Sweet’s syndrome.Dermatology. 2011;222(2):123–127. DOI: 10.1159/000326112. PMID: 21464561.
Resumen breve: Caso refractario con respuesta marcada a anakinra; apoya el papel de IL-1/inflamasoma y abre camino a terapias dirigidas en dermatosis neutrofílicas difíciles.
Kluger 2011
-
Glennon CM, Tan AJ, Prabhu M, Kroshinsky D. Sweet syndrome in pregnancy: A narrative review. Int J Gynaecol Obstet. 2024;166(2):538–550. DOI: 10.1002/ijgo.15713. PMID: 38881204.
Resumen breve: Revisión centrada en gestación: presentación, diagnósticos diferenciales relevantes y consideraciones terapéuticas/seguridad materno-fetal, útil para manejo multidisciplinario.
Glennon 2024



 |
|