-
Leung AKC, Lam JM, Leong KF, Hon KL. Pityriasis Rosea: An Updated Review. Curr Pediatr Rev.2021;17(3):201–211. doi:10.2174/1573396316666200923161330. PMID: 32964824.
Revisión pediátrica reciente que resume epidemiología, clínica (incluyendo variantes), diagnóstico diferencial y opciones terapéuticas, con énfasis en población infantil/adolescente.
https://pubmed.ncbi.nlm.nih.gov/32964824/
-
Mahajan K, Relhan V, Relhan AK, Garg VK. Pityriasis Rosea: An Update on Etiopathogenesis and Management of Difficult Aspects. Indian J Dermatol. 2016;61(4):375–384. doi:10.4103/0019-5154.185699. PMID: 27512182.
Revisión amplia sobre historia, etiopatogenia (VHH-6/7), variantes atípicas, PR persistente y abordaje terapéutico de casos “difíciles”.
https://pubmed.ncbi.nlm.nih.gov/27512182/
-
Drago F, Broccolo F, Rebora A. Pityriasis rosea: an update with a critical appraisal of its possible herpesviral etiology. J Am Acad Dermatol. 2009;61(2):303–318. doi:10.1016/j.jaad.2008.07.045. PMID: 19615540.
Revisión clave que integra datos clínicos, histológicos, virológicos y epidemiológicos para sustentar el papel de VHH-6/7 en la PR.
https://pubmed.ncbi.nlm.nih.gov/19615540/
-
Watanabe T, Kawamura T, et al. Pityriasis rosea is associated with systemic active infection with both human herpesvirus-7 and human herpesvirus-6. J Invest Dermatol. 2002;119(4):793–797. doi:10.1046/j.1523-1747.2002.00200.x. PMID: 12406322.
Estudio que demuestra infección sistémica activa por VHH-6/7 en PR mediante PCR en sangre y piel, respaldando la hipótesis de reactivación viral.
https://pubmed.ncbi.nlm.nih.gov/12406322/
-
Drago F, Ciccarese G, Rebora A, Broccolo F, Parodi A. Pityriasis Rosea: A Comprehensive Classification. Dermatology. 2016;232(4):431–437. doi:10.1159/000445375. PMID: 27096928.
Propone una clasificación integral de PR basada en patogénesis, morfología y curso, distinguiendo PR clásica, formas atípicas y erupciones PR-like.
https://pubmed.ncbi.nlm.nih.gov/27096928/
-
Chuh AAT, Molinari N, et al. Temporal case clustering in pityriasis rosea: a regression analysis on 1379 patients in Minnesota, Kuwait, and Diyarbakir, Turkey. Arch Dermatol. 2005;141(6):767–771. doi:10.1001/archderm.141.6.767. PMID: 15967925.
Demuestra agrupamiento temporal de casos en diferentes países, apoyando una etiología infecciosa y posiblemente estacional.
https://pubmed.ncbi.nlm.nih.gov/15967925/
-
Chhabra N, Prabha N, Kulkarni S, Ganguly S. Pityriasis Rosea: Clinical Profile from Central India. Indian Dermatol Online J. 2018;9(6):414–417. doi:10.4103/idoj.IDOJ_12_18. PMID: 30505781.
Serie retrospectiva que describe distribución etaria, sexo, frecuencia de placa heraldo, prurito y variantes morfológicas (papular, EM-like) en población india.
https://pubmed.ncbi.nlm.nih.gov/30505781/
-
Villalon-Gomez JM. Pityriasis Rosea: Diagnosis and Treatment. Am Fam Physician. 2018;97(1):38–44. PMID: 29365241.
Artículo de revisión práctico para atención primaria; resalta diagnóstico clínico, principales diferenciales y enfoque terapéutico sintomático.
https://pubmed.ncbi.nlm.nih.gov/29365241/
-
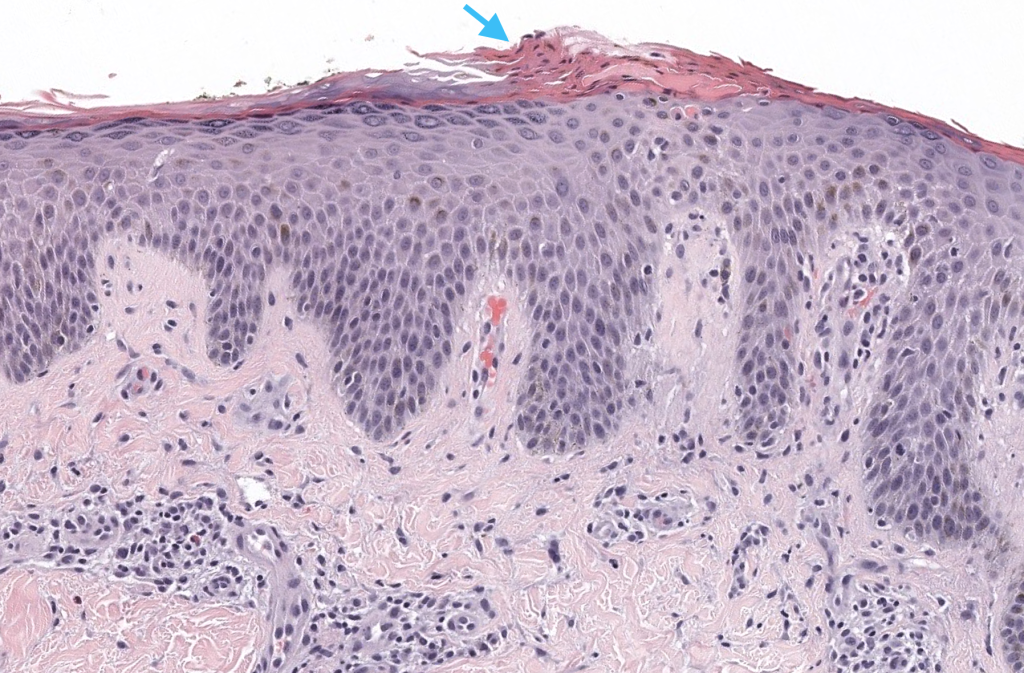
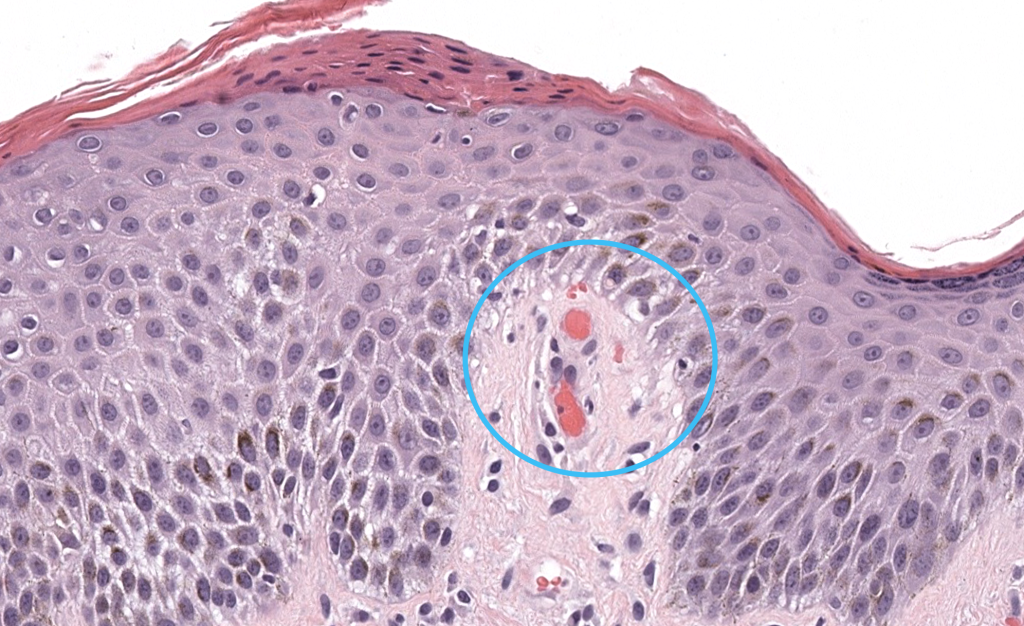
Thomas M, Khopkar U. Salute sign: A nonambiguous histopathological sign in pityriasis rosea. Indian Dermatol Online J. 2016;7(6):543–544. doi:10.4103/2229-5178.193917. PMID: 27990399.
Carta clínica que describe el “salute sign” como hallazgo histológico altamente sugerente de PR.
https://pubmed.ncbi.nlm.nih.gov/27990399/
-
Das A, Sil A, et al. Acyclovir in pityriasis rosea: An observer-blind, randomized controlled trial of effectiveness, safety and tolerability. Indian Dermatol Online J. 2015;6(3):181–184. doi:10.4103/2229-5178.156389. PMID: 26009712.
Ensayo clínico que demuestra que aciclovir añadido a tratamiento sintomático acelera la resolución clínica y reduce nuevas lesiones.
https://pubmed.ncbi.nlm.nih.gov/26009712/
-
Drago F, Vecchio F, Rebora A. Use of high-dose acyclovir in pityriasis rosea. J Am Acad Dermatol.2006;54(1):82–85. doi:10.1016/j.jaad.2005.06.042. PMID: 16384760.
Ensayo que muestra reducción significativa de duración y número de lesiones con aciclovir 800 mg 5 veces/día por 7 días frente a placebo.
https://pubmed.ncbi.nlm.nih.gov/16384760/
-
Rassai S, Feily A, Sina N, Abtahian S. Low dose of acyclovir may be an effective treatment against pityriasis rosea: a random investigator-blind clinical trial on 64 patients. J Eur Acad Dermatol Venereol. 2011;25(1):24–26. doi:10.1111/j.1468-3083.2010.03676.x. PMID: 20477925.
Ensayo que evalúa aciclovir a dosis más bajas, mostrando beneficio clínico y buena tolerabilidad.
https://pubmed.ncbi.nlm.nih.gov/20477925/
-
Jairath V, Mohan M, et al. Narrowband UVB phototherapy in pityriasis rosea. Indian Dermatol Online J.2015;6(5):326–329. doi:10.4103/2229-5178.164480. PMID: 26500862.
Ensayo aleatorizado que demuestra mejoría significativa de prurito y severidad de PR con NBUVB vs. control.
https://pubmed.ncbi.nlm.nih.gov/26500862/
-
Sharma PK, Yadav TP, et al. Erythromycin in pityriasis rosea: A double-blind, placebo-controlled clinical trial. J Am Acad Dermatol. 2000;42(2 Pt 1):241–244. doi:10.1016/S0190-9622(00)70107-1. PMID: 10642679.
Estudio inicial que sugiere eficacia de eritromicina en PR; resultados posteriormente cuestionados por otros trabajos y metaanálisis.
https://pubmed.ncbi.nlm.nih.gov/10642679/
-
Contreras-Ruiz J, Peternel S, et al. Interventions for pityriasis rosea. Cochrane Database Syst Rev. 2019;(10):CD005068. doi:10.1002/14651858.CD005068.pub3. PMID: 31684696.
Revisión sistemática Cochrane de tratamientos (aciclovir, macrólidos, fototerapia, corticoides), concluyendo evidencia de baja-moderada calidad y recomendando enfoque individualizado.
https://pubmed.ncbi.nlm.nih.gov/31684696/
-
Drago F, Broccolo F, et al. Pregnancy outcome in patients with pityriasis rosea. J Am Acad Dermatol. 2008;58(5 Suppl 1):S78–83. doi:10.1016/j.jaad.2007.05.030. PMID: 18489054.
Serie de 38 gestantes con PR; sugiere aumento de abortos y partos pretérmino, especialmente cuando PR aparece antes de la semana 15, con evidencia de infección activa por VHH-6.
https://pubmed.ncbi.nlm.nih.gov/18489054/
-
Ong M, White H, Lipner SR. No increased risk of birth complications and spontaneous abortion in pregnant patients with pityriasis rosea compared to matched controls. J Am Acad Dermatol. 2024;90(1):168–170. doi:10.1016/j.jaad.2023.09.015. PMID: 37714219.
Estudio retrospectivo con controles emparejados que no encuentra aumento significativo de aborto ni complicaciones obstétricas, matizando el riesgo real de PR en embarazo.
https://pubmed.ncbi.nlm.nih.gov/37714219/
-
Drago F, Ciccarese G, Parodi A. Pityriasis rosea and pityriasis rosea-like eruptions: How to distinguish them? JAAD Case Rep. 2018;4(8):800–801. doi:10.1016/j.jdcr.2018.04.002. PMID: 30246131.
Breve artículo que define criterios clínico-virológicos para diferenciar PR verdadera de erupciones PR-like, especialmente farmacológicas.
https://pubmed.ncbi.nlm.nih.gov/30246131/



 |
|