-
King DF, Holubar K. History of pemphigus. Clin Dermatol. 1983;1(2):6-12.
DOI: 10.1016/0738-081x(83)90019-6. PMID: 6400552.
Revisión histórica clásica sobre la evolución del concepto de pénfigo desde las primeras descripciones clínicas hasta la era moderna de la inmunopatología.
PubMed
-
Pollmann R, Schmidt T, Eming R, Hertl M. Pemphigus: a Comprehensive Review on Pathogenesis, Clinical Presentation and Novel Therapeutic Approaches. Clin Rev Allergy Immunol. 2018;54(1):1-25.
DOI: 10.1007/s12016-017-8662-z. PMID: 29313220.
Revisión muy completa de fisiopatología, clínica, diagnóstico y terapias emergentes en el espectro del pénfigo, con énfasis en el PV.
PubMed
-
Kridin K, Schmidt E. Epidemiology of Pemphigus. JID Innov. 2021;1(1):100004.
DOI: 10.1016/j.xjidi.2021.100004. PMID: 34909708.
Revisión moderna de la epidemiología del pénfigo a nivel global, con datos de incidencia, prevalencia y variabilidad étnica/geográfica.
PubMed
-
Zhao L, Chen Y, Wang M, et al. The Global Incidence Rate of Pemphigus Vulgaris: A Systematic Review and Meta-Analysis. Dermatology. 2023;239(4):514-522.
DOI: 10.1159/000530121. PMID: 36944327.
Metaanálisis que estima la incidencia global del PV y explora la heterogeneidad entre regiones y poblaciones.
PubMed
-
Sinha AA, Sajda T. The Evolving Story of Autoantibodies in Pemphigus Vulgaris: Development of the «Super Compensation Hypothesis». Front Med (Lausanne). 2018;5:218.
DOI: 10.3389/fmed.2018.00218. PMID: 30155465.
Revisión centrada en el papel de los autoanticuerpos y en modelos mecanísticos avanzados de la acantólisis en PV.
PubMed
-
Rehman A, Huang Y, Wan H. Evolving Mechanisms in the Pathophysiology of Pemphigus Vulgaris: A Review Emphasizing the Role of Desmoglein 3 in Regulating p53 and the Yes-Associated Protein. Life (Basel). 2021;11(7):621.
DOI: 10.3390/life11070621. PMID: 34206820.
Detalla las funciones de Dsg3 más allá de la adhesión y su relación con vías de señalización (p53, YAP), aportando un enfoque molecular fino.
PubMed
-
Amagai M, Koch PJ, Nishikawa T, Stanley JR. Pemphigus vulgaris antigen (desmoglein 3) is localized in the lower epidermis, the site of blister formation in patients. J Invest Dermatol. 1996;106(2):351-355.
DOI: 10.1111/1523-1747.ep12343081. PMID: 8601740.
Trabajo clave que demuestra la localización de Dsg3 y la correlación anatómica entre el antígeno y el sitio de la ampolla en PV.
PubMed
-
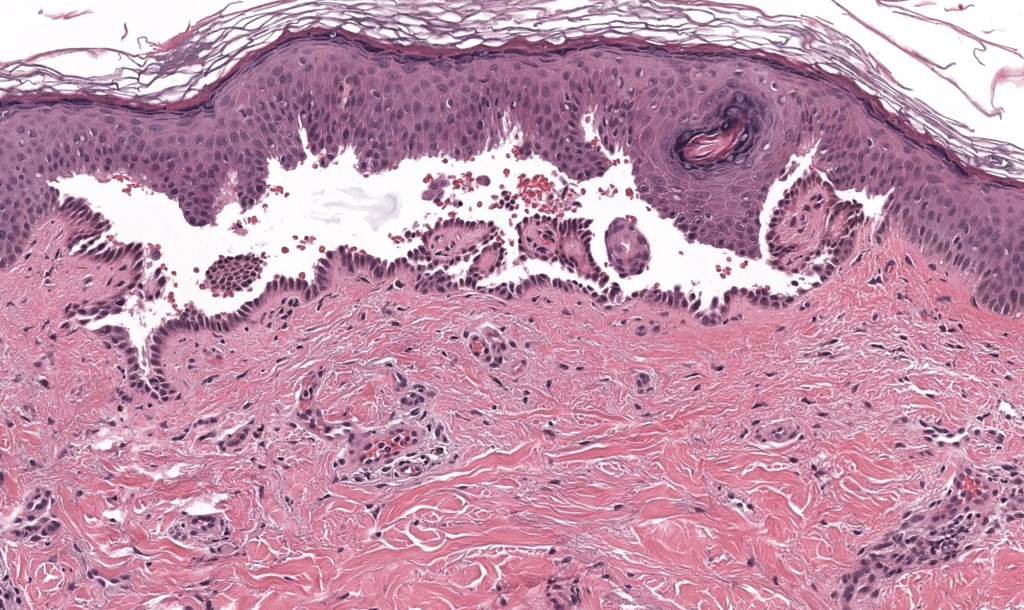
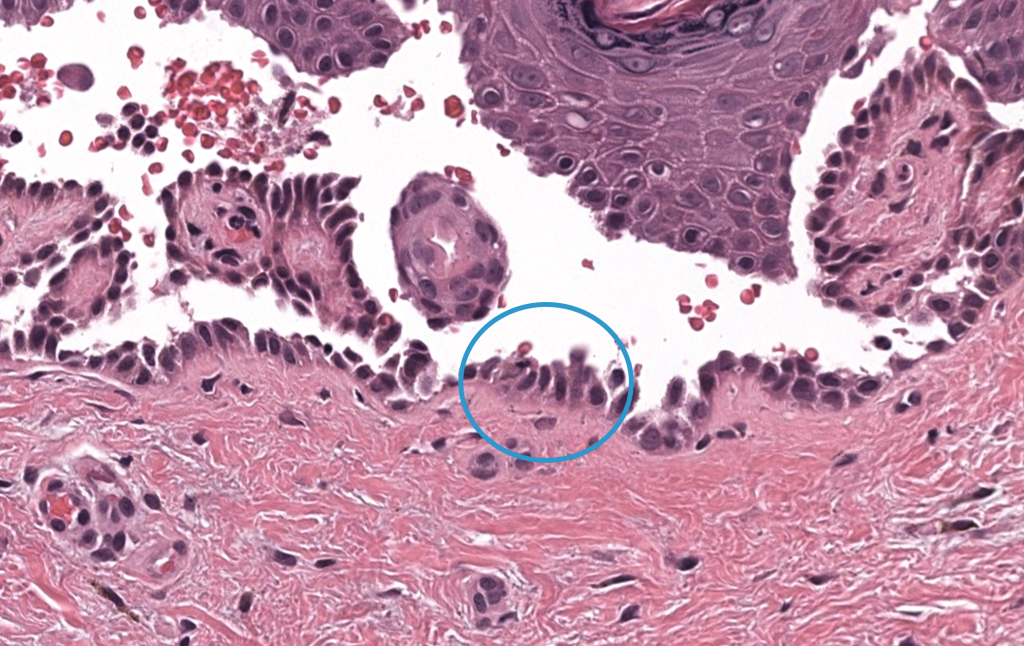
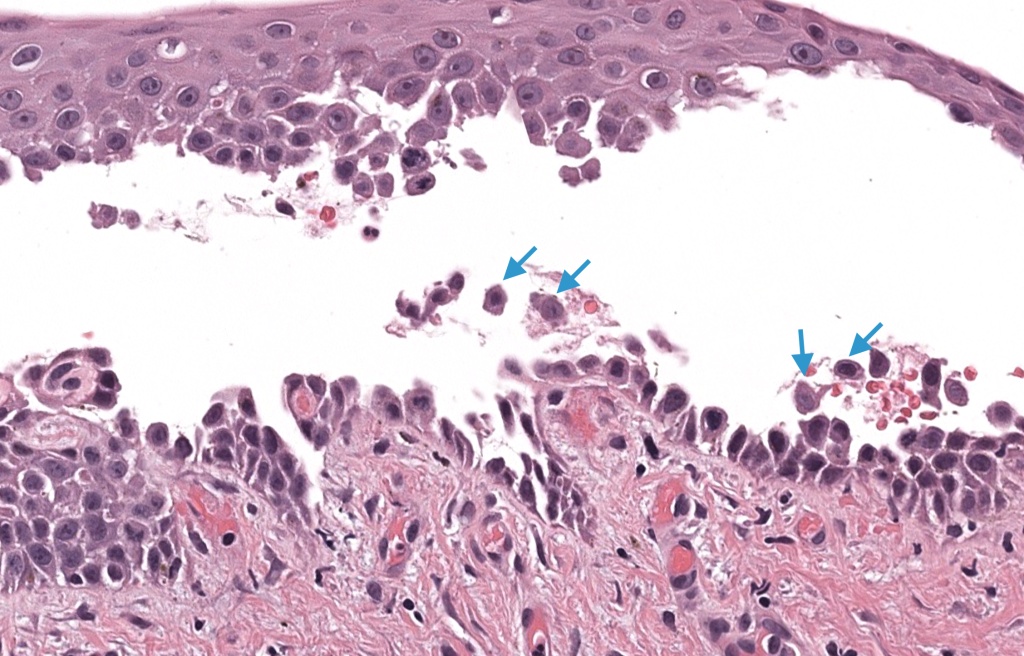
Arya SR, Valand AG, Krishna K. A clinico-pathological study of 70 cases of pemphigus. Indian J Dermatol Venereol Leprol. 1999;65(4):168-171.
PMID: 20921646.
Serie clínico-patológica que describe patrones de presentación, distribución de subtipos y hallazgos histológicos en pénfigo, predominando el PV.
PubMed
-
Giurdanella F, Diercks GFH, Jonkman MF, Pas HH. Laboratory diagnosis of pemphigus: direct immunofluorescence remains the gold standard. Br J Dermatol. 2016;175(1):185-186.
DOI: 10.1111/bjd.14408. PMID: 26798993.
Carta que resume por qué la IFD perilesional sigue siendo el estándar de referencia en el diagnóstico de pénfigo.
PubMed
-
Huang CH, Chen CC, Wang CJ, et al. Using desmoglein 1 and 3 enzyme-linked immunosorbent assay as an adjunct diagnostic tool for pemphigus. J Chin Med Assoc. 2007;70(2):65-70.
DOI: 10.1016/S1726-4901(09)70304-1. PMID: 17339147.
Estudio que evalúa el rendimiento diagnóstico del ELISA Dsg1/Dsg3 como complemento a histología/IFD.
PubMed
-
Buonavoglia A, Leone P, Dammacco R, et al. Pemphigus and mucous membrane pemphigoid: An update from diagnosis to therapy. Autoimmun Rev. 2019;18(4):349-358.
DOI: 10.1016/j.autrev.2019.02.005. PMID: 30738958.
Actualización que compara pénfigo y penfigoide de mucosas, incluyendo criterios diagnósticos, clínica y opciones terapéuticas.
PubMed
-
Memar O, Jabbehdari S, Caughlin B, Djalilian AR. Ocular surface involvement in pemphigus vulgaris: An interdisciplinary review. Ocul Surf. 2020;18(1):40-46.
DOI: 10.1016/j.jtos.2019.09.008. PMID: 31614200.
Revisión de las formas de afectación ocular en PV y su manejo conjunto entre dermatología y oftalmología.
PubMed
-
Popescu IA, Statescu L, Vata D, et al. Pemphigus vulgaris – approach and management. Exp Ther Med. 2019;18(6):5056-5060.
DOI: 10.3892/etm.2019.7964. PMID: 31819769.
Revisión breve orientada a la práctica clínica sobre el enfoque diagnóstico-terapéutico del PV.
PubMed
-
Yanovsky RL, McLeod M, Ahmed AR. Treatment of pemphigus vulgaris: part 1 – current therapies. Expert Rev Clin Immunol. 2019;15(10):1047-1060.
DOI: 10.1080/1744666X.2020.1672535. PMID: 31566020.
Revisión detallada de las terapias actuales (corticoides, inmunosupresores clásicos, rituximab) y su perfil de seguridad.
PubMed
-
Daneshpazhooh M, Balighi K, Mahmoudi H, et al. Iranian guideline for rituximab therapy in pemphigus patients. Dermatol Ther. 2019;32(5):e13016.
DOI: 10.1111/dth.13016. PMID: 31269316.
Guía nacional con recomendaciones prácticas sobre dosis, esquemas y seguimiento de rituximab en PV.
PubMed
-
Murrell DF, Peña S, Joly P, et al. Diagnosis and management of pemphigus: Recommendations of an international panel of experts. J Am Acad Dermatol. 2020;82(3):575-585.e1.
DOI: 10.1016/j.jaad.2018.02.021. PMID: 29438767.
Consenso internacional que establece rituximab IV + corticoides como primera línea en PV moderado–severo y estandariza criterios de actividad y respuesta.
PubMed



 |
|