-
Rongioletti F, Rebora A. Updated classification of papular mucinosis, lichen myxedematosus, and scleromyxedema. J Am Acad Dermatol. 2001;44(2):273-281. DOI: 10.1067/mjd.2001.111630. PMID: 11174386. Resumen: Revisión que define criterios diagnósticos; LML exige ausencia de gammapatía y de tiroideopatía, y se subdivide en 5 subtipos. PubMed
-
Rongioletti F. Lichen myxedematosus (papular mucinosis): new concepts and perspectives. Semin Cutan Med Surg.2006;25(2):100-104. DOI: 10.1016/j.sder.2006.04.001. PMID: 16908401. Resumen: Actualiza clasificación y resalta grupo atípico/intermedio; diferencia LML vs escleromixedema. PubMed
-
Montgomery H, Underwood LJ. Lichen myxedematosus. J Invest Dermatol. 1953;20(3):213-236. DOI:10.1038/jid.1953.25. PMID: 13044990. Resumen: Trabajo histórico que cimenta la clasificación de LM. PubMed
-
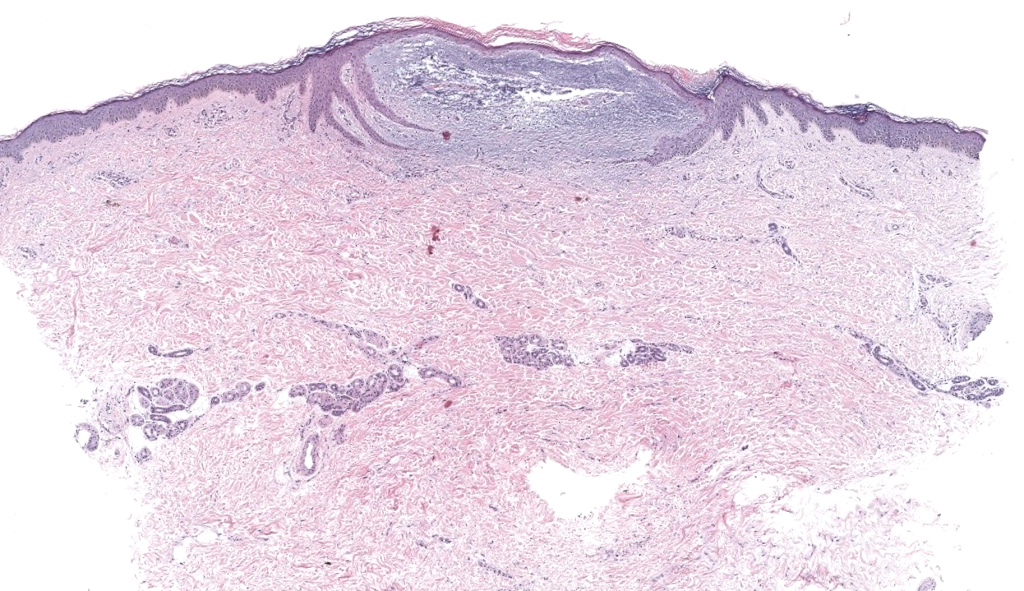
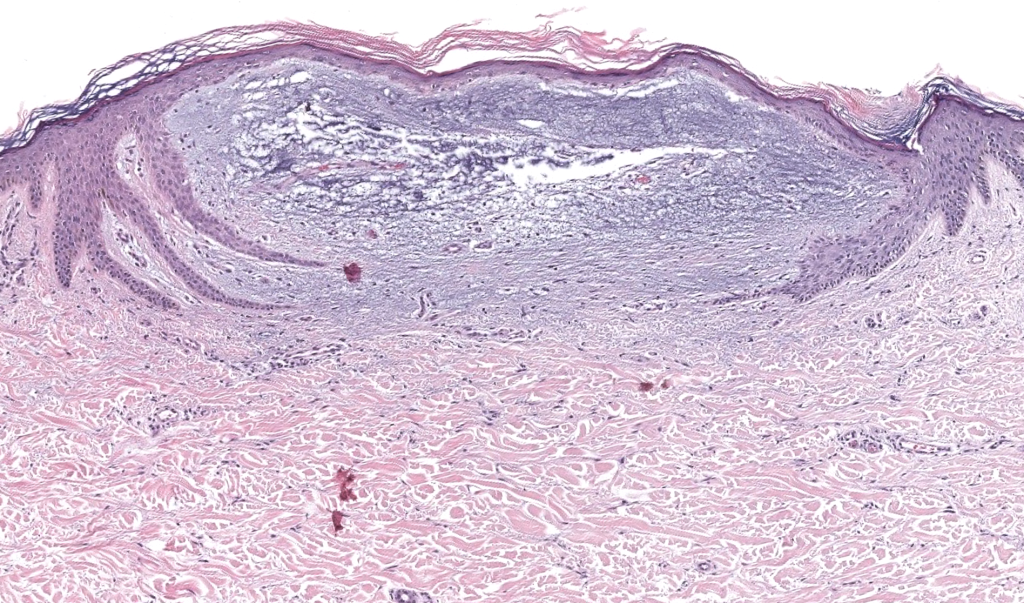
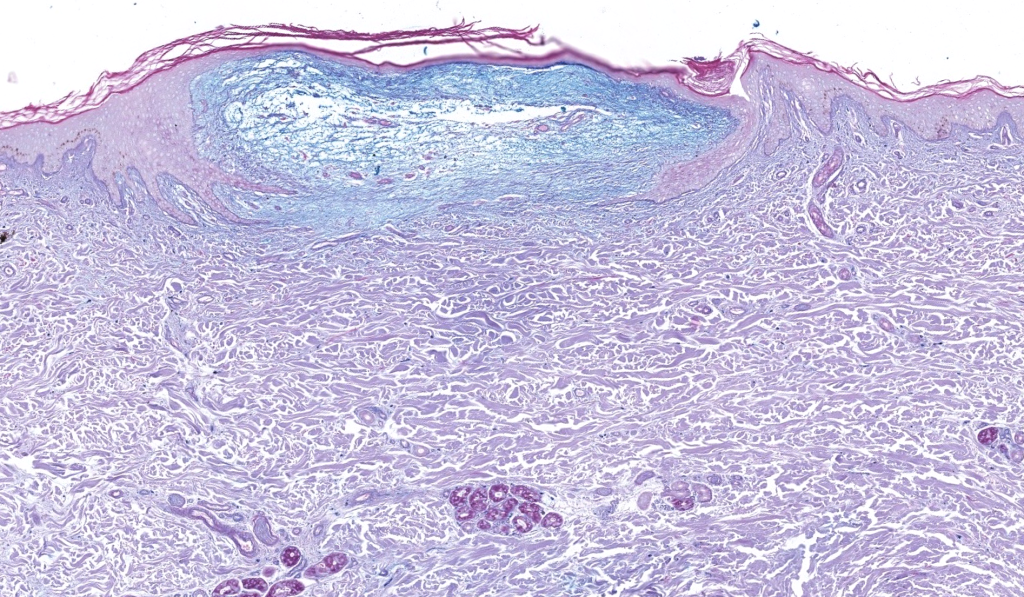
Johnson WC, Helwig EB. Cutaneous focal mucinosis. Arch Dermatol. 1966;93(1):13-20. DOI:10.1001/archderm.1966.01600190019003. PMID: 4221380. Resumen: Descripción original de MFC; lesión solitaria curable por escisión.
-
Harris JE, Purcell SM, Griffin TD. Acral persistent papular mucinosis. J Am Acad Dermatol. 2004;51(6):982-988. DOI: 10.1016/j.jaad.2004.07.002. PMID: 15583597. Resumen: Revisión de APPM: pápulas acrales persistentes, mujeres predominan; histología típica. PubMed
-
Rongioletti F, Zaccaria E, Cozzani E, Parodi A. Treatment of localized lichen myxedematosus (discrete type) with tacrolimus ointment. J Am Acad Dermatol. 2008;58(3):530-532. DOI: 10.1016/j.jaad.2006.10.021. PMID: 18280368. Resumen: Serie de 2 casos con mejoría clínica con tacrolimus 0.1% tópico.
-
Schmaltz R, et al. Plaque-Like Sclerodermiform Localized Mucinosis Rapidly Responding to Tacrolimus Ointment. Case Rep Dermatol. 2010;2:165-169. DOI: 10.1159/000320589. PMID: 21060774. Resumen: Respuesta rápida de LML en placa a tacrolimus tópico.
-
Jun JY, et al. Acral papular mucinosis: a new case of this rare entity. An Bras Dermatol. 2016;91(1):92-95. PMCID:PMC5325012. PMID: 27478669. Resumen: Caso de APPM; repasa literatura y menciona respuesta parcial con tacrolimus.
-
Cárdenas-González RE, et al. Lichen myxedematosus: a rare group of cutaneous mucinosis. An Bras Dermatol.2019;94(4):462-469. DOI: 10.1590/abd1806-4841.20198478. PMID: 31644623. Resumen: Revisión narrativa de LM/LML (clínica, histología, manejo). PubMed
-
Kuo KL, et al. Solitary cutaneous focal mucinosis: clinicopathological/IHQ study. J Cutan Pathol. 2017;44(9):751-758. DOI: 10.1111/cup.12894. PMID: 27450934. Resumen: Serie que caracteriza MFC; apoya naturaleza benigna y curación con escisión.
-
Gutiérrez M, et al. Solitary cutaneous focal mucinosis: case report & review. SAGE Open Med Case Rep.2021;9:2050313X211040678. PMID: 34567707. Resumen: Caso con revisión; enfatiza diagnóstico histológico y tratamiento quirúrgico.
-
Wilk M, Schmoeckel C. Cutaneous focal mucinosis—histopathological/IHQ analysis of 11 cases. J Cutan Pathol.1994;21(5):446-452. DOI: 10.1111/j.1600-0560.1994.tb00287.x. PMID: 7532654. Resumen: Estudio IHQ: FXIIIa en dendrocitos; útil para diferenciar de tumores mixoides.
-
Luchsinger I, et al. Self-healing juvenile cutaneous mucinosis: clinical/pathologic findings of 9 cases. J Am Acad Dermatol. 2018;79(2):291-298.e3. DOI: 10.1016/j.jaad.2018.06.005. PMID: 29066274. Resumen: Serie pediátrica; curso benigno, criterios clínicos. PubMed
-
Cowen EW, Scott GA, Mercurio MG. SHJCM. J Am Acad Dermatol. 2004;50(1):97-100. DOI: 10.1016/S0190-9622(03)00630-7. PMID: 15097940. Resumen: Caso pediátrico definitorio; resolución espontánea. PubMed
-
Caputo R, et al. Self-healing juvenile cutaneous mucinosis. Dermatology. 1995;190(4):319-322. DOI:10.1159/000246664. PMID: 7726590. Resumen: Caso con seguimiento 5 años; confirma curso benigno. PubMed
-
Cinotti E, et al. Reticular erythematous mucinosis vs lupus túmido. J Am Acad Dermatol. 2015;73(3):420-427. DOI:10.1016/j.jaad.2015.05.003. PMID: 25087914. Resumen: Diferencias clínicas/histológicas útiles en el DDx de mucinosis. PubMed
-
Khalil J, Kurban M, Abbas O. Follicular mucinosis: review. Int J Dermatol. 2021;60(2):159-165. DOI:10.1111/ijd.15165. PMID: 32880923. Resumen: Revisión práctica de mucinosis folicular primaria/secundaria (DDx con linfomas). PubMed
- Barry KK, et al. Pediatric Lichen Myxedematosus: a diagnostic and therapeutic challenge. Children (Basel).2022;9(7):949. DOI: 10.3390/children9070949. PMID: 35889493. Resumen: Serie pediátrica; IL-triamcinolona útil cuando tacrolimus falla.



 |
|