- Sinónimos: molluscum contagiosum (MC); “verrugas de agua”.
- Primera descripción: descripciones clínicas tempranas en el siglo XIX; Henderson y Paterson documentaron los “cuerpos de Henderson–Paterson” en 1841.
- Epidemiología (esencial): muy frecuente en niños (1–10 años); transmisión por contacto directo, autoinoculación y contacto sexual en adultos; más común en atópicos; autolimitado pero puede persistir meses–años.
- Códigos: ICD‑10: B08.1 · ICD‑11: 1F02.
Buscar enfermedad
Creación:
27/11/2025
Última actualización:
27/11/2025
“Este contenido es exclusivamente informativo y está dirigido a profesionales de la salud. No reemplaza la valoración clínica ni el juicio médico, no establece relación médico-paciente y no constituye estándar de cuidado. La medicina evoluciona rápidamente: contraste siempre las fuentes y utilice esta información solo como un insumo adicional para la toma de decisiones.”
General
- Agente: virus ADN de la familia Poxviridae (Molluscum contagiosum virus, MCV), con MCV‑1 (niñez) y MCV‑2(adultos/ITS) predominantes; MCV‑3/4 raros.
- Lesión elemental: pápula perlada, hemisférica, 2–5 mm, umbilicada; contenido blanquecino.
- Zonas: tronco, flexuras, fosa antecubital/poplítea, genitales (adultos), párpados.
- Prototipo: múltiples pápulas agrupadas; curso autolimitado (mediana ~6–18 meses), pero puede prolongarse.
- Hallazgos asociados: dermatitis por molusco (eccema perifolicular), prurito; fenómeno “BOTE” (inflamación al inicio de resolución); conjuntivitis folicular crónica si hay lesión palpebral.
- Evolución: nuevos brotes por autoinoculación; riesgo de diseminación extensa en inmunodeprimidos.
- Formas atípicas: gigantes (>1 cm) y diseminadas (VIH/trasplante), formas ulceradas o queratósicas, perioculares con blefaroconjuntivitis.
- Verrugas vulgares/planas
- Milia
- Foliculitis bacteriana
- Queratoacantoma temprano
- Carcinoma basocelular umbilicado
- Siringomas (párpados)
- Criptococosis cutánea (inmunodeprimidos).
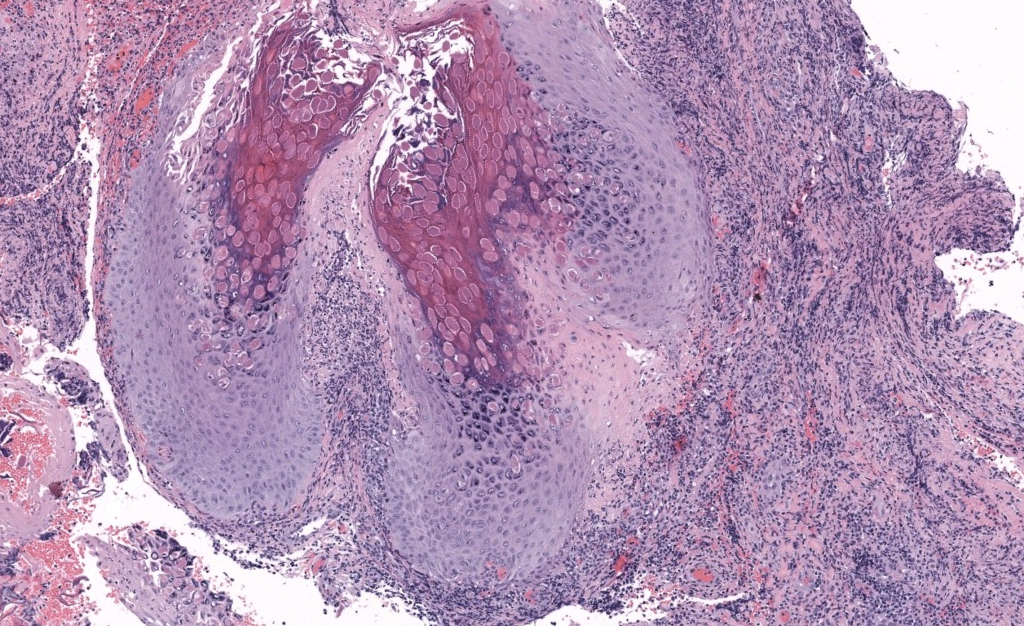
- Patrón: proliferación epidérmica endoexofítica en lóbulos con cráter central.
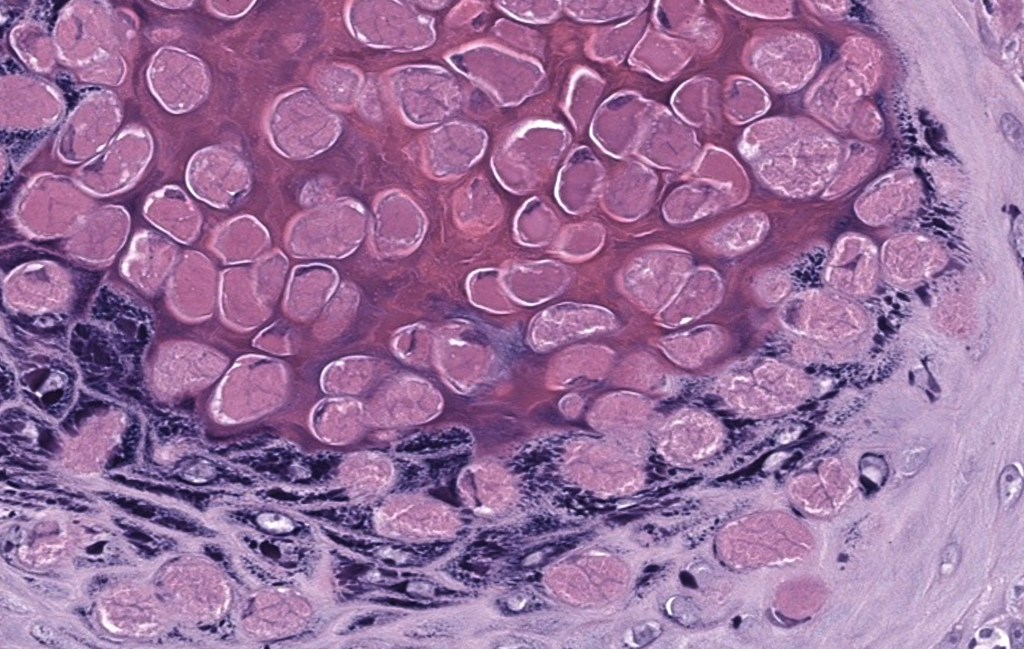
- Claves diagnósticas: cuerpos de Henderson–Paterson (inclusiones eosinofílicas citoplasmáticas en queratinocitos suprabasales a granulares; desplazamiento nuclear periférico).
- Tinciones/IF/IHQ: no requeridas de rutina; inclusiones se ven en H–E. Diferenciar de Cryptococcus(mucicarmín‑positivo) si duda infecciosa fúngica.
- Pruebas moleculares: PCR de MCV útil en casos atípicos/negativos en H–E o para tipificación (epidemiología).
- Verruga vulgar (papilomatosis con coilocitos),
- Queratosis folicular invertida
- triquilemoma
- queratoacantoma incipiente
- criptococosis (levaduras con cápsula), leishmaniasis (amastigotes).
- No se requiere laboratorio en casos típicos.
- Útiles según contexto: dermoscopia (estructuras blancas polilobuladas y umbilicación con vasos en corona), PCR de MCV en atípicos
Biopsia
- Tipo recomendado: punch que incluya epidermis‑dermis (tomar zona umbilicada); en párpado/lesión aislada sospechosa, escisional/curetaje pequeño.
- Cuándo biopsiar: lesiones atípicas, ulceradas, gigantes, refractarias, en inmunodeficiencia, o cuando exista duda con neoplasia o micosis profundas.
- Fijación: formalina al 10% (H–E). Para PCR, fragmento fresco/seco/medio apropiado según laboratorio.
- Contraindicaciones: relativas (párpado en niños sin control anestésico, anticoagulación sin ajuste).
Primera línea (según contexto clínico y preferencia del paciente/tutores):
- Conducta expectante con educación (autolimitado; pros y contras).
- Ablativos en consultorio: curetaje (rápido y eficaz), crioterapia; considerar analgesia tópica/EMLA.
- Agentes tópicos con evidencia ECA:
- Cantharidina 0,7% (formulación estandarizada; ciclos cada ~21 días, 1–4 sesiones): superior a vehículo en ensayos fase 3 (CAMP‑1/2). Efectos locales vesicantes predecibles.
- Berdazimer gel 10,3% (liberador de NO): superior a vehículo (B‑SIMPLE‑4 y análisis integrado). Efectos locales leves‑moderados.
Segunda/tercera línea (seleccionadas y con advertencias):
- KOH 10% tópico: mayor aclaramiento vs placebo, con más irritación local.
- Láser PDL o CO₂ en casos seleccionados/cosméticos.
- Inmunoterapia intralesional (antígeno de Candida), evidencia variable.
- Antivirales (casos severos en inmunodeprimidos): cidofovir tópico/sistémico (uso compasivo; nefrotoxicidad).
- NO recomendado: imiquimod 5% en niños (no supera a vehículo y más reacciones).
Situaciones especiales
- Periocular/párpado: curetaje/exéresis de la lesión palpebral resuelve la conjuntivitis asociada.
- ITS/genital: manejo integral de ITS y consejería sexual.
- Inmunosupresión/VIH: tratar la inmunodeficiencia cuando sea posible; lesiones gigantes/diseminadas requieren abordaje activo.
D) Cuidados y monitoreo
- Dolor, vesiculación, erosión, hiperpigmentación posinflamatoria (más en fototipos altos con crioterapia/PDL).
- Evitar cantharidina/irritantes en mucosas y <1 cm de margen mucoso/ocular.
- Educación: no rascar, cubrir lesiones, no compartir toallas/afeitadoras, natación con cubierta si brotes extensos.
- Lesiones gigantes, ulceradas o diseminadas → descartar inmunodeficiencia (VIH, iatrogenia, primarias).
- Compromiso palpebral con conjuntivitis crónica → valorar extracción/curetaje de la lesión palpebral.
- Brotes persistentes con dolor intenso/celulitis → descartar sobreinfección bacteriana.
- Evitar cantharidina/KOH en mucosas, pliegues frágiles y <1 cm de la línea mucosa ocular.
- La umbilicación central y el contenido blanquecino que sale al presionar son casi patognomónicos.
- Si duda clínica, dermoscopia (lóbulos blanco‑amarillentos + vasos en corona) es altamente sugerente.
- H–E muestra cuerpos de Henderson–Paterson; raramente se necesitan estudios especiales.
- Chen X, Anstey AV, Bugert JJ. Molluscum contagiosum virus infection. Lancet Infect Dis. 2013;13(10):877–888. DOI:10.1016/S1473-3099(13)70109-9 · PMID:23972567. Resumen: visión integral de biología viral, clínica y terapias emergentes.
- van der Wouden JC, et al. Interventions for cutaneous molluscum contagiosum. Cochrane Database Syst Rev.2017;5:CD004767. DOI:10.1002/14651858.CD004767.pub4 · PMID:28513067. Resumen: Metaanálisis que demuestra falta de beneficio de imiquimod y evidencia limitada para otras terapias.
- Eichenfield LF, et al. VP‑102 (cantharidina 0.7%): ensayos fase 3. JAMA Dermatol. 2020;156(12):1315–1323. DOI:10.1001/jamadermatol.2020.3238 · PMID:32965495. Resumen: Eficacia superior a vehículo; reacciones locales esperadas.
- Browning JC, et al. Berdazimer 10.3% (B‑SIMPLE‑4). JAMA Dermatol. 2022;158(8):871–878. DOI:10.1001/jamadermatol.2022.2721 · PMID:35830173. Resumen: Aclaramiento completo superior a vehículo.
- Sugarman JL, et al. Berdazimer: análisis integrado de 3 ECA. J Am Acad Dermatol. 2024;90(2):299–308. DOI:10.1016/j.jaad.2023.09.066 · PMID:37804936. Resumen: Confirma eficacia y seguridad en subgrupos.
- Olsen JR, et al. Prevalencia y factores de riesgo en niños. Fam Pract. 2014;31(2):130–136. DOI:10.1093/fampra/cmt075 · PMID:24297468. Resumen: Revisión sistemática de prevalencia y factores de riesgo (natación, eccema).
- Olsen JR, et al. MC y eccema atópico (cohorte). Br J Gen Pract. 2016;66(642):e53–e58. DOI:10.3399/bjgp15X688093 · PMID:26639950. Resumen: Eczema atópico se asocia a mayor consulta por MC.
- Meza‑Romero R, et al. Molluscum contagiosum: actualización (dermoscopia/RCM). Dermatol Ther (Heidelb).2019;9(3): 1–22. PMID:31342282. Resumen: Revisión con hallazgos dermatoscópicos y curso clínico.
- Ishikawa MK, et al. Hallazgos histológicos más allá de los cuerpos de MC. Histopathology. 2015;67(6):836–842. DOI:10.1111/his.12716 · PMID:25891863. Resumen: Describe variantes histológicas cuando las inclusiones no son evidentes.
- Torres A. The molluscum body (Henderson–Paterson). Am J Dermatopathol. 1986;8(3):260–262.DOI:10.1097/00000372-198606000-00015 · PMID:3524303. Resumen: Nota histórica e histoquímica de las inclusiones.
- Trčko K, et al. Evaluación clínica/histo/virológica de 203 casos. Acta Dermatovenerol Alp Pannonica Adriat.2018;27(3):141–147. PMID: 30520719. Resumen: Útil para transmisión, diagnóstico y PCR.



 |
|