-
Spann CR, et al. The labial melanotic macule. Arch Dermatol. 1987;123(8):1029–1031. DOI: (no consignado en PubMed). PMID: 3631980. Spann 1987
Resumen: Artículo clásico que propone/define la entidad clínica “mácula melanótica labial” como lesión pigmentada benigna del labio, ayudando a diferenciarla de melanoma y otras causas.
-
Gupta G, Williams RE, Mackie RM. The labial melanotic macule: a review of 79 cases. Br J Dermatol.1997;136(5):772–775. DOI: (no consignado en PubMed). PMID: 9205516. Gupta 1997
Resumen: Cohorte clínica con seguimiento prolongado (hasta ~13 años) que respalda comportamiento benigno y sugiere manejo principal con reaseguramiento y vigilancia si cambia.
-
Ho KK, Dervan P, O’Loughlin S, Powell FC. Labial melanotic macule: a clinical, histopathologic, and ultrastructural study. J Am Acad Dermatol. 1993;28(1):33–39. DOI: 10.1016/0190-9622(93)70005-E. PMID: 8425968. Ho 1993
Resumen: Revisión/estudio integral (clínica + histología + ultraestructura) que refuerza la naturaleza benigna de la mácula melanótica labial y sus rasgos microscópicos.
-
Mannone F, et al. Dermoscopic features of mucosal melanosis. Dermatol Surg. 2004;30(8):1118–1123. DOI:10.1111/j.1524-4725.2004.30337.x. PMID: 15274702. Mannone 2004
Resumen: Describe patrones dermatoscópicos de melanosis/máculas melanóticas mucosas, útiles para orientar benignidad y seleccionar lesiones a biopsiar.
-
Kim G-W, et al. Dermoscopic “Landscape Painting Patterns” as a Clue for Labial Melanotic Macules: An Analysis of 80 Cases. Ann Dermatol. 2018;30(3):331–334. DOI: 10.5021/ad.2018.30.3.331. PMID: 29853748. Kim 2018
Resumen: Serie que propone patrones dermatoscópicos característicos (“landscape painting”) para apoyar el diagnóstico de mácula melanótica labial.
-
Uribe P, et al. In Vivo Reflectance Confocal Microscopy for the Diagnosis of Melanoma and Melanotic Macules of the Lip. JAMA Dermatol. 2017;153(9):882–891. DOI: 10.1001/jamadermatol.2017.0504. PMID: 28467525. Uribe 2017
Resumen: Estudio observacional que evalúa MCR in vivo para diferenciar melanoma del labio vs máculas melanóticas, apoyando su uso en triage no invasivo.
-
Lee JS, et al. Dermoscopy for venous lake on the lips: A comparative study with labial melanotic macule. PLoS One. 2018;13(11):e0206768. DOI: 10.1371/journal.pone.0206768. PMID: 30379954. Lee 2018
Resumen: Comparación dermatoscópica entre lago venoso y mácula melanótica labial; útil para evitar biopsias innecesarias cuando el patrón es típico.
-
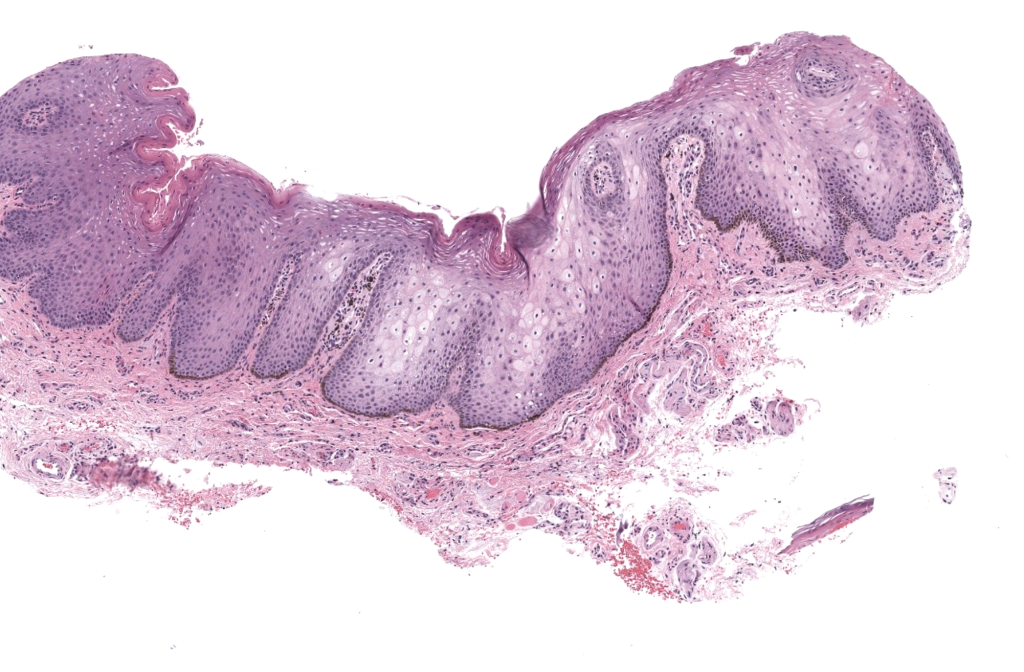
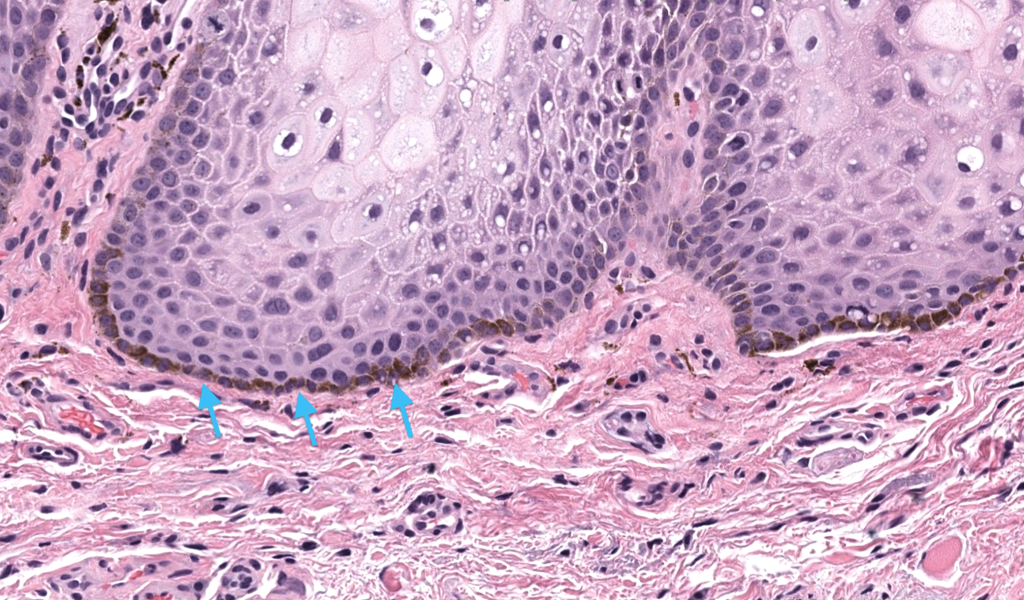
Buchner A, Hansen LS. Melanotic macule of the oral mucosa. A clinicopathologic study of 105 cases. Oral Surg Oral Med Oral Pathol. 1979;48(3):244–249. DOI: 10.1016/0030-4220(79)90011-2. PMID: 289929. Buchner 1979
Resumen: Serie fundacional que caracteriza clínica e histología de la mácula melanótica oral y consolida criterios clinicopatológicos.
-
Kaugars GE, et al. Oral melanotic macules. A review of 353 cases. Oral Surg Oral Med Oral Pathol. 1993;76(1):59–61. DOI: 10.1016/0030-4220(93)90295-F. PMID: 8351123. Kaugars 1993
Resumen: Serie grande con datos epidemiológicos (predominio femenino, edad media, tamaño) y distribución anatómica; reporta melanina basal/lamina propia como hallazgo frecuente.
-
Gondak RO, et al. Oral pigmented lesions: Clinicopathologic features and review of the literature. Med Oral Patol Oral Cir Bucal. 2012;17(6):e919–e924. DOI: 10.4317/medoral.17679. PMID: 22549672. Gondak 2012
Resumen: Revisión práctica de lesiones orales pigmentadas (incluye mácula melanótica) con enfoque de diagnóstico diferencial y correlación clínico-patológica.
-
Hassona Y, et al. Prevalence and clinical features of pigmented oral lesions. Int J Dermatol. 2016;55(9):1005–1013. DOI: 10.1111/ijd.13133. PMID: 26711197. Hassona 2016
Resumen: Estudio epidemiológico clínico sobre lesiones orales pigmentadas; aporta contexto de frecuencia y presentación en práctica.
-
Yeh CJ. Simple cryosurgical treatment of the oral melanotic macule. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2000;90(1):12–13. DOI: 10.1067/moe.2000.104851. PMID: 10884628. Yeh 2000
Resumen: Comunicación breve que describe criocirugía como alternativa terapéutica sencilla para mácula melanótica oral (en contexto adecuado).
-
Gupta G, MacKay IR, MacKie RM. Q-switched ruby laser in the treatment of labial melanotic macules. Lasers Surg Med. 1999;25(3):219–222. DOI: 10.1002/(sici)1096-9101(1999)25:3<219::aid-lsm5>3.0.co;2-k. PMID: 10495298. Gupta 1999
Resumen: Serie pequeña de tratamiento con láser Q-switched rubí con buena respuesta cosmética y sin recurrencia pigmentaria reportada en seguimiento.
-
De Giorgi V, et al. Clinical and Dermoscopic Features of Vulvar Melanosis Over the Last 20 Years. JAMA Dermatol. 2020;156(11):1185–1191. DOI: 10.1001/jamadermatol.2020.2528. PMID: 32785609. PMCID:PMC7658736. De Giorgi 2020
Resumen: Cohorte longitudinal con foto-dermatoscopia seriada que demuestra comportamiento benigno (sin transformación maligna) pese a cambios iniciales en un subgrupo; sugiere asociación con estado hormonal.
-
Ferrari A, et al. Dermoscopic and confocal microscopy patterns of vulvar mucosal melanotic macules. J Am Acad Dermatol. 2014;70(4):e81–e82. DOI: 10.1016/j.jaad.2013.10.038. PMID: 24629367. Ferrari 2014
Resumen: Reporte que correlaciona dermatoscopia y MCR en máculas melanóticas vulvares, apoyando evaluación no invasiva y selección de biopsia.
-
Barnhill RL, et al. Genital lentiginosis: a clinical and histopathologic study. J Am Acad Dermatol. 1990;22(3):453–460. DOI: 10.1016/0190-9622(90)70064-O. PMID: 2312832. Barnhill 1990
Resumen: Estudio clinicopatológico de lentiginosis genital, relevante para el diferencial histológico y clínico de pigmentaciones genitales benignas vs entidades atípicas.
-
Lenane P, et al. Genital melanotic macules: clinical, histologic, immunohistochemical, and ultrastructural features. J Am Acad Dermatol. 2000;42(4):640–644. DOI: (no consignado en PubMed). PMID: 10727311. Lenane 2000
Resumen: Caracteriza máculas melanóticas genitales con apoyo de IHQ/ultraestructura; útil para distinguir de proliferaciones melanocíticas verdaderas.
-
Veraldi S, et al. Laugier-Hunziker syndrome: a clinical, histopathologic, and ultrastructural study of four cases and review of the literature. J Am Acad Dermatol. 1991;25(4):632–636. DOI: 10.1016/0190-9622(91)70244-V. PMID:1791220. Veraldi 1991
Resumen: Revisión con casos que describe un síndrome benigno con pigmentación mucosa y melanoniquia; clave para diferenciales cuando hay lesiones múltiples.
-
Schmitt TA, et al. PRAME immunohistochemistry is useful in differentiating oral melanomas from nevi and melanotic macules. J Cutan Pathol. 2023;50(3):275–278. DOI: 10.1111/cup.14361. PMID: 36398487. Schmitt 2023
Resumen: Serie retrospectiva oral con PRAME: negativo en nevos/máculas melanóticas y positivo fuerte/difuso en la mayoría de melanomas; útil como herramienta complementaria.
-
McCollum KJ, Selim MA, Schneider M. PRAME Immunohistochemistry for Differentiating Pigmented Lesions of the Vulva and Perineum. J Cutan Pathol. 2025;52(10):644–654. DOI: 10.1111/cup.14850. PMID: 40717218. McCollum 2025
Resumen: Serie genital con PRAME/MART1: PRAME 0 en lesiones benignas (melanosis/máculas/léntigos y nevos en su mayoría) y alto en melanomas; apoya su uso en el algoritmo diagnóstico.



 |
|