-
Patrice SJ, Wiss K, Mulliken JB. Pyogenic granuloma (lobular capillary hemangioma): a clinicopathologic study of 178 cases. Pediatr Dermatol. 1991;8(4):267-276.
DOI: 10.1111/j.1525-1470.1991.tb00931.x – PMID: 1792196
Serie pediátrica grande que define distribución por edad, localización y tasas de recidiva según técnica (cero recidivas tras escisión total vs alta recidiva tras rasurado/cauterio).
PubMed
-
Jafarzadeh H, Sanatkhani M, Mohtasham N. Oral pyogenic granuloma: a review. J Oral Sci. 2006;48(4):167-175.
DOI: 10.2334/josnusd.48.167 – PMID: 17220613
Revisión detallada de clínica, etiopatogenia, histología y opciones terapéuticas del granuloma piógeno oral, incluyendo granuloma gravídico y tratamientos con láser, criocirugía y esclerosantes.
PubMed
-
Kamal R, Dahiya P, Puri A. Oral pyogenic granuloma: Various concepts of etiopathogenesis. J Oral Maxillofac Pathol. 2012;16(1):79-82.
DOI: 10.4103/0973-029X.92978 – PMID: 22434943 – PMCID: PMC3303528
Revisión centrada en los diferentes modelos de patogénesis (reactiva vs neoplásica), papel del trauma, hormonas y microorganismos, y su correlación con hallazgos histológicos.
PubMed
-
Vilmann A, Vilmann P, Vilmann H. Pyogenic granuloma: evaluation of oral conditions. Br J Oral Maxillofac Surg.1986;24(5):376-382.
DOI: 10.1016/0266-4356(86)90023-9 – PMID: 2945586
Estudio de 43 casos orales que documenta la asociación con trauma, higiene oral y gingivitis, refuerza la visión del PG como respuesta local a irritación inespecífica.
PubMed
-
Saravana GHL. Oral pyogenic granuloma: a review of 137 cases. Br J Oral Maxillofac Surg. 2009;47(4):318-319.
DOI: 10.1016/j.bjoms.2009.01.002 – PMID: 19203815
Serie retrospectiva de 137 PG orales; aporta datos de distribución por edad, sexo y localización (predominio gingival) y subraya que la simple escisión suele ser curativa.
PubMed
-
Kadeh H, Saravani S, Tajik M. Reactive hyperplastic lesions of the oral cavity. Iran J Otorhinolaryngol.2015;27(79):137-144.
PMID: 25938085 – PMCID: PMC4409958
Estudio de 91 hiperplasias reactivas orales donde el granuloma piógeno es de las lesiones más frecuentes; aporta proporciones por edad, sexo y localización.
PubMed
-
Aly MM, Abdul-Aziz MWM, Elchaghaby MA. A retrospective analysis of oral and maxillofacial pathological lesions in a group of Egyptian children over 21 years. BMC Oral Health. 2022;22(1):2.
DOI: 10.1186/s12903-021-02037-6 – PMID: 34996437 – PMCID: PMC8742446
Análisis pediátrico a largo plazo que ubica al granuloma piógeno entre las lesiones inflamatorio-reactivas más habituales en niños.
PubMed
-
Wollina U, Langner D, França K, et al. Pyogenic Granuloma – A Common Benign Vascular Tumor with Variable Clinical Presentation: New Findings and Treatment Options. Open Access Maced J Med Sci. 2017;5(4):423-426.
DOI: 10.3889/oamjms.2017.111 – PMID: 28785323 – PMCID: PMC5535648
Revisión moderna que resume epidemiología, patogénesis (incluyendo posible papel de BRAF y virus), presentaciones clínicas y opciones terapéuticas, incluyendo betabloqueantes.
PubMed
-
Ribeiro JL, Moraes RM, Carvalho BFC, et al. Oral pyogenic granuloma: An 18-year retrospective clinicopathological and immunohistochemical study. J Cutan Pathol. 2021;48(7):863-869.
DOI: 10.1111/cup.13970 – PMID: 33486806
Compara PG orales tipo LCH y non-LCH, detallando diferencias clínicas, histológicas e inmunohistoquímicas (CD34, SMA, D2-40, Ki-67), útil para clasificación actual.
PubMed
-
Pereira Tde SF, Silveira EJD, Rege ICC, et al. Oral pyogenic granulomas show MAPK/ERK signaling pathway activation but no mutation in genes known to be mutated in tumors of this type. J Oral Pathol Med. 2019;48(7):587-593.
DOI: 10.1111/jop.12891 – PMID: 31310691
Estudio molecular que demuestra activación de MAPK/ERK en PG orales sin mutaciones típicas de tumores vasculares, apoyando su naturaleza reactiva.
PubMed
-
Zaballos P, Llambrich A, Cuéllar F, et al. Dermoscopic findings in pyogenic granuloma. Br J Dermatol.2006;154(6):1108-1111.
DOI: 10.1111/j.1365-2133.2006.07193.x – PMID: 16704641
Estudio dermatoscópico que define el patrón típico: área homogénea rojiza con collarete blanco periférico y, con menor frecuencia, líneas blancas en “riel” y ulceración.
PubMed
-
Putra J, Rymeski B, Merrow AC, et al. Four cases of pediatric deep-seated/subcutaneous pyogenic granuloma: Review of literature and differential diagnosis. J Cutan Pathol. 2017;44(6):516-522.
DOI: 10.1111/cup.12923 – PMID: 28233342
Describe PG subcutáneo profundo en niños, sus características clínicas, imagenológicas e histológicas y el amplio diagnóstico diferencial con tumores vasculares agresivos.
PubMed
-
Yao T, Nagai E, Utsunomiya T, Tsuneyoshi M. An intestinal counterpart of pyogenic granuloma of the skin. A newly proposed entity. Am J Surg Pathol. 1995;19(9):1054-1060.
DOI: 10.1097/00000478-199509000-00009 – PMID: 7661279
Serie de tres casos de granuloma piógeno intestinal; define su morfología macroscópica como pólipo ulcerado y su patrón histológico lobular vascular, análogo al cutáneo.
PubMed
-
Dany M, Elston DM, Keri JE. Beta-Blockers for Pyogenic Granuloma: A Systematic Review. J Drugs Dermatol.2019;18(10):1006-1010.
PMID: 31584779
Revisión sistemática de timolol/propranolol (tópico y sistémico) en PG, mostrando buena eficacia y seguridad relativa, especialmente útil en niños y áreas complejas.
PubMed
-
Lee J, Sinno H, Tahiri Y, Gilardino MS. Treatment options for cutaneous pyogenic granulomas: a review. J Plast Reconstr Aesthet Surg. 2011;64(9):1216-1220.
DOI: 10.1016/j.bjps.2010.12.007 – PMID: 21316320
Revisión de técnicas quirúrgicas y destructivas (escisión, rasurado, láser, crioterapia, escleroterapia), con datos de éxito y recidiva para PG cutáneos.
PubMed
-
Wollina U. Systemic Drug-induced Chronic Paronychia and Periungual Pyogenic Granuloma. Indian Dermatol Online J. 2018;9(5):293-298.
DOI: 10.4103/idoj.IDOJ_133_18 – PMID: 30258794 – PMCID: PMC6137670
Revisión de paroniquia crónica y PG periungueales inducidos por fármacos (taxanos, inhibidores de EGFR/VEGF, BRAF, retinoides, biológicos), con recomendaciones de manejo.
PubMed
-
Teknetzis A, Ioannides D, Vakali G, et al. Pyogenic granulomas following topical application of tretinoin. J Eur Acad Dermatol Venereol. 2004;18(3):337-339.
DOI: 10.1111/j.1468-3083.2004.00821.x – PMID: 15096149
Comunicación de casos de PG desarrollados tras uso de tretinoína tópica, que regresan al suspender el fármaco, consolidando el papel de los retinoides como desencadenantes.
PubMed


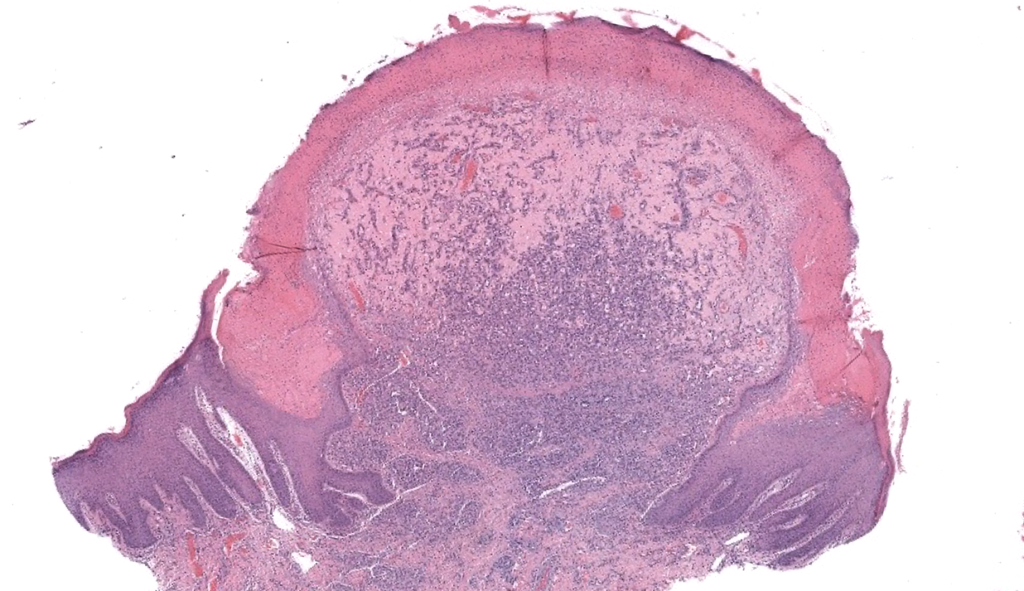
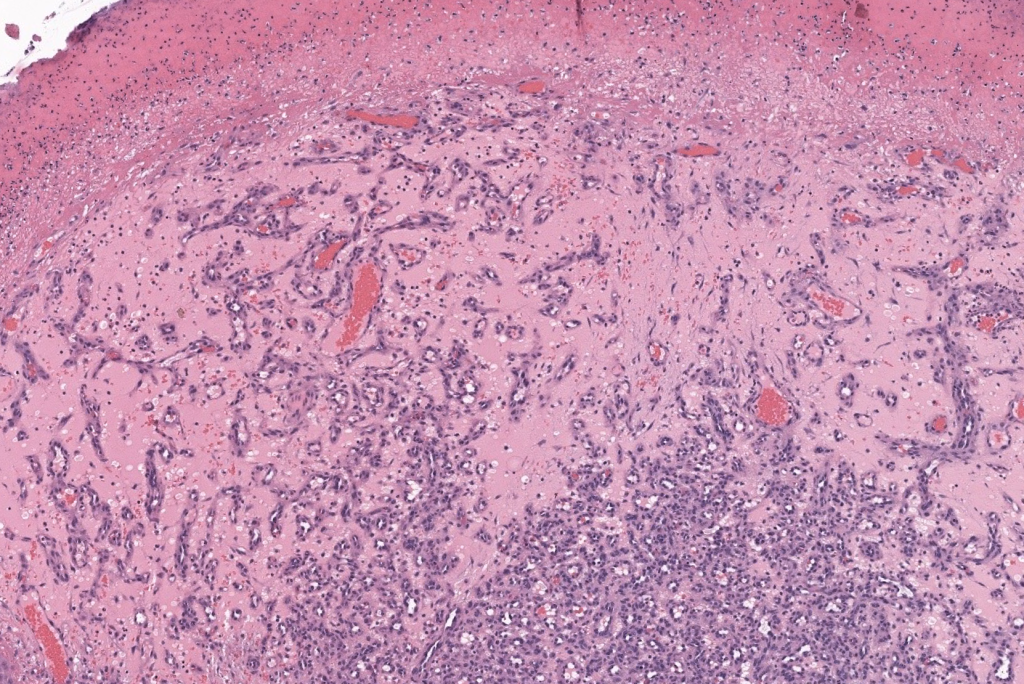
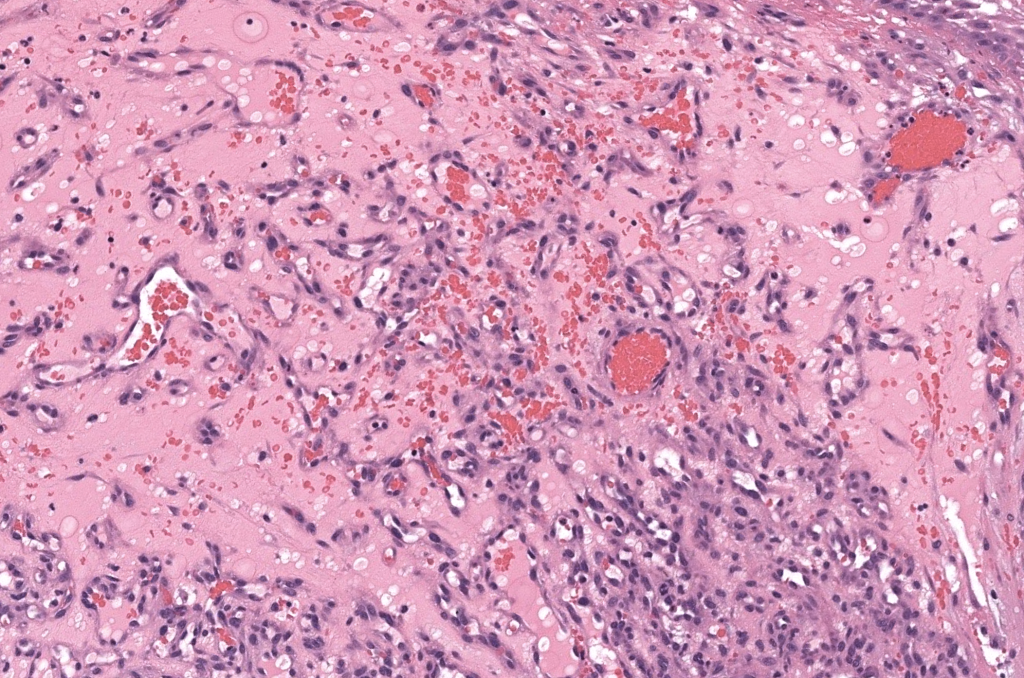

 |
|