-
Shiohara T, Mizukawa Y. Fixed drug eruption: pathogenesis and diagnostic tests. Curr Opin Allergy Clin Immunol.2009;9(4):316-321. **doi:**10.1097/ACI.0b013e32832b802e. **PMID:**19474709. Resumen: Revisión que establece la fisiopatología mediada por linfocitos T CD8+ residentes y resume pruebas diagnósticas (patch test lesional y provocación controlada). PubMed
-
Anderson HJ, Lee JB. A Review of Fixed Drug Eruption with a Special Focus on Generalized Bullous Fixed Drug Eruption. Medicina (Kaunas). 2021;57(9):925. **doi:**10.3390/medicina57090925. **PMID:**34577848. Resumen:Revisión clínica/histológica completa; detalla GBFDE, diferenciales con SJS/TEN y opciones terapéuticas (incluida ciclosporina). PubMed
-
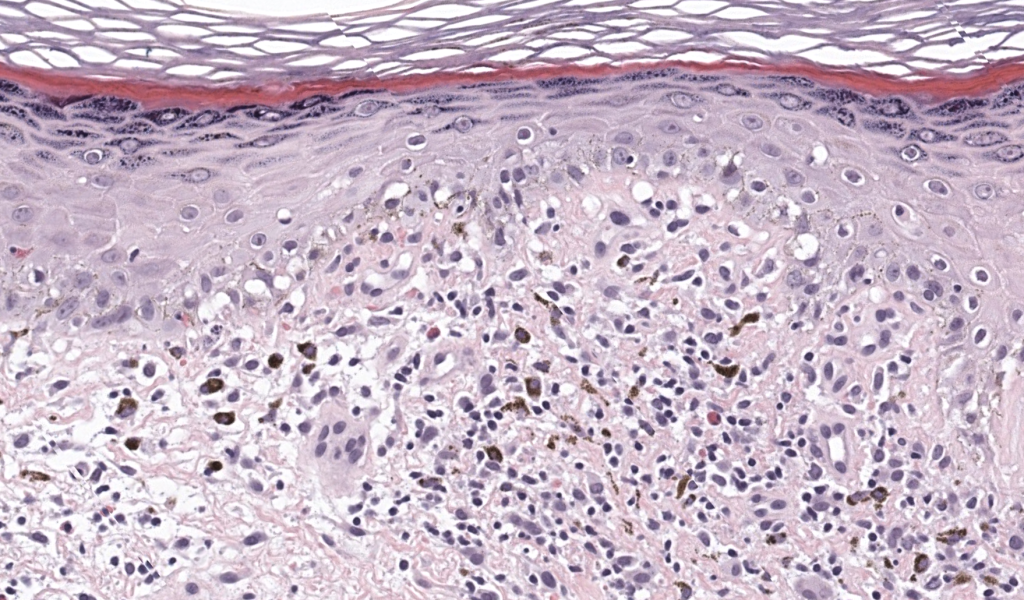
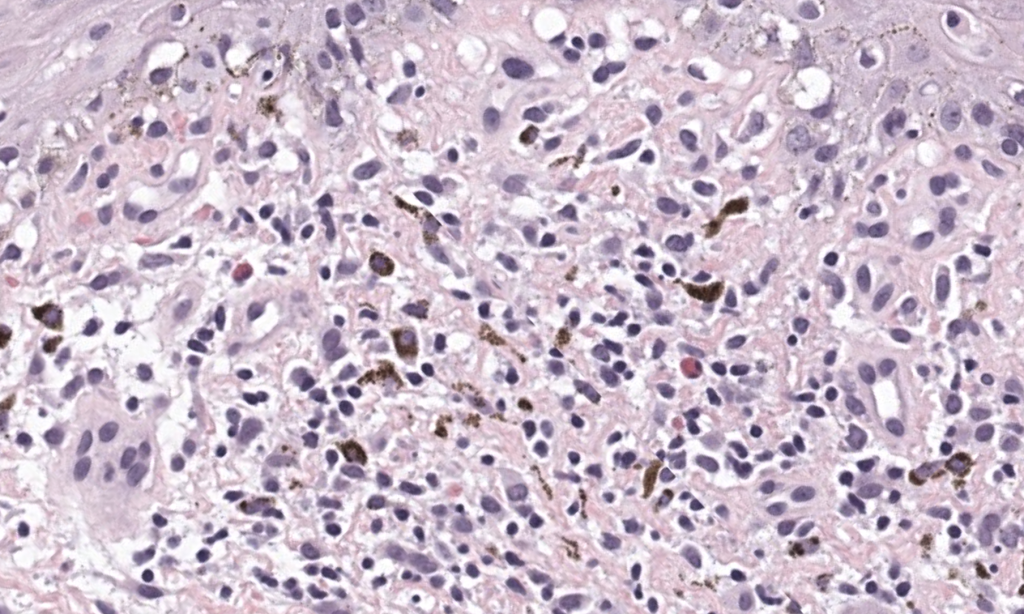
Cho Y-T, et al. Generalized bullous fixed drug eruption is distinct from SJS/TEN by immunohistopathological features. J Am Acad Dermatol. 2014;70(3):539-548. **doi:**10.1016/j.jaad.2013.11.015. **PMID:**24388722. Resumen:Estudio comparativo (n=23 GBFDE) muestra menos mucosas, más eosinófilos, menor granulysin/CD56 y mayor FOXP3 en GBFDE vs SJS/TEN. PubMed
-
Lipowicz S, et al. Prognosis of GBFDE: comparison with SJS/TEN. Br J Dermatol. 2013;168(4):726-732. **doi:**10.1111/bjd.12133. **PMID:**23413807. Resumen: Caso-control EuroSCAR/RegiSCAR: en ancianos GBFDE mostró severidad y mortalidad comparables a SJS/TEN de igual extensión → manejo agresivo. PubMed
-
Perron E, et al. Clinical and histological features of FDE: 73 cases. Eur J Dermatol. 2021;31(3):372-380. **doi:**10.1684/ejd.2021.4051. **PMID:**34309522. Resumen: Serie monocéntrica; BFDE con patrón EN-like; NBFDE con melanosis dérmica más marcada; necesidad de correlación clínico-patológica. PubMed
-
Ozkaya-Bayazit E. Specific site involvement in FDE. J Am Acad Dermatol. 2003;49(6):1003-1007. **doi:**10.1016/S0190-9622(03)01588-3. **PMID:**14639376. Resumen: En 105 FDE confirmados por provocación: cotrimoxazol líder (64%), vinculado a genital; naproxeno a labios; útil como “huella” etiológica. PubMed
-
Andrade P, et al. Patch testing in FDE—20-year review. Contact Dermatitis. 2011;65(4):195-201. **doi:**10.1111/j.1600-0536.2011.01946.x. **PMID:**21702758. Resumen: En 52 pacientes, el parche en piel residualpositivo en 40% (sobre todo AINE/oxicams); evidencia de reactividad cruzada (oxicams). PubMed
-
de Groot AC. Patch Testing in Drug Eruptions. Dermatitis. 2022;33(1):16-30. **doi:**10.1097/DER.0000000000000839. **PMID:**35029348. Resumen: Guía práctica de pruebas epicutáneas en reacciones tardías; recomienda parche post-resolución como primera herramienta cuando es seguro. PubMed
-
McClatchy J, et al. FDE—common and novel culprits since 2000. J Dtsch Dermatol Ges. 2022;20(10):1289-1302. **doi:**10.1111/ddg.14870. **PMID:**36210056. Resumen: Revisión de fármacos: AINE, paracetamol, antibióticos y emergentes (fluconazol, iPDE-5, vacunas). PubMed
-
Vidal C, et al. Nonpigmenting FDE due to pseudoephedrine. Ann Allergy Asthma Immunol. 1998;80(4):309-310. **doi:**10.1016/S1081-1206(10)62974-2. **PMID:**9564979. Resumen: Caso con re-desafío positivo; ejemplifica la variante no pigmentaria ligada a pseudoefedrina. PubMed
-
Kim S-H, et al. Lymphocyte transformation test in SCARs due to allopurinol. Allergy Asthma Immunol Res.2012;4(5):309-314. **doi:**10.4168/aair.2012.4.5.309. **PMID:**22950043. Resumen: LTT puede apoyar imputabilidad en reacciones tardías seleccionadas; utilidad variable (aplicable con cautela a FDE).
-
Demir S, et al. Generalized FDE induced by fluconazole. Drug Saf Case Rep. 2018;5:10. **doi:**10.1007/s40800-017-0067-7. **PMID:**29234957. Resumen: Caso de GBFDE por fluconazol; refuerza el espectro de desencadenantes antifúngicos. PubMed
-
Flowers R, et al. Fixed Drug Eruptions: Presentation, Diagnosis, and Management. South Med J. 2014;107(12):724-727. **doi:**10.14423/SMJ.0000000000000195. **PMID:**25479004. Resumen: Revisión breve de clínica y manejo ambulatorio de FDE.
-
Ben Fadhel N, et al. Clinical features, culprit drugs, and allergology workup in 41 FDE. Contact Dermatitis.2019;81(5):336-340. **doi:**10.1111/cod.13353. **PMID:**31355608. Resumen: Serie que detalla rendimiento de pruebas (parche/provocación) por clase de fármaco. PubMed
-
Ordoqui E, et al. Cross-sensitivity among oxicams in piroxicam-caused FDE. Contact Dermatitis. 1995;33(1):70-71. **doi:**10.1111/j.1600-0536.1995.tb00413.x. **PMID:**8546269. Resumen: Demuestra reactividad cruzada piroxicam-tenoxicam-doxicam en FDE. PubMed
-
Jhaj R, et al. Fixed-drug eruptions: lessons from a case series. Indian J Dermatol. 2018;63(4):332-337. **doi:**10.4103/ijd.IJD_427_17. **PMID:**30078877. Resumen: Serie clínica que subraya patrones de imputabilidad y evolución.



 |
|