-
Spigariolo CB, Giacalone S, Nazzaro G. Pigmented Purpuric Dermatoses: A Complete Narrative Review. J Clin Med. 2021;10(11):2283. DOI: 10.3390/jcm10112283. PMID: 34070260.
Resumen: Revisión narrativa amplia: clasificación clínica (subtipos), bases fisiopatológicas (capilaritis), diagnóstico diferencial (incl. LCCT) y opciones terapéuticas con nivel de evidencia heterogéneo.
PubMed
-
Kimak A, Żebrowska A. Therapeutic Approach in Pigmented Purpuric Dermatoses—A Scoping Review. Int J Mol Sci. 2024;25(5):2644. DOI: 10.3390/ijms25052644. PMID: 38473891.
Resumen: Revisión de alcance centrada en tratamientos (tópicos, sistémicos, fototerapia y procedimientos), destacando la baja calidad global de evidencia y propuestas prácticas escalonadas.
PubMed
-
Sardana K, Sarkar R, Sehgal VN. Pigmented purpuric dermatoses: an overview. Int J Dermatol. 2004;43(7):482–488. DOI: 10.1111/j.1365-4632.2004.02213.x. PMID: 15230884.
Resumen: Revisión clásica y concisa: semiología, distribución típica en piernas, curso crónico y puntos prácticos diagnósticos/terapéuticos.
PubMed
-
Kim DH, Seo SH, Ahn HH, Kye YC, Choi JE. Characteristics and Clinical Manifestations of Pigmented Purpuric Dermatosis. Ann Dermatol. 2015;27(4):404–410. DOI: 10.5021/ad.2015.27.4.404. PMID: 26273156.
Resumen: Serie clínica que describe distribución, subtipos (Schamberg predominante) y comorbilidades/medicaciones asociadas, con correlaciones clínicas útiles.
PubMed
-
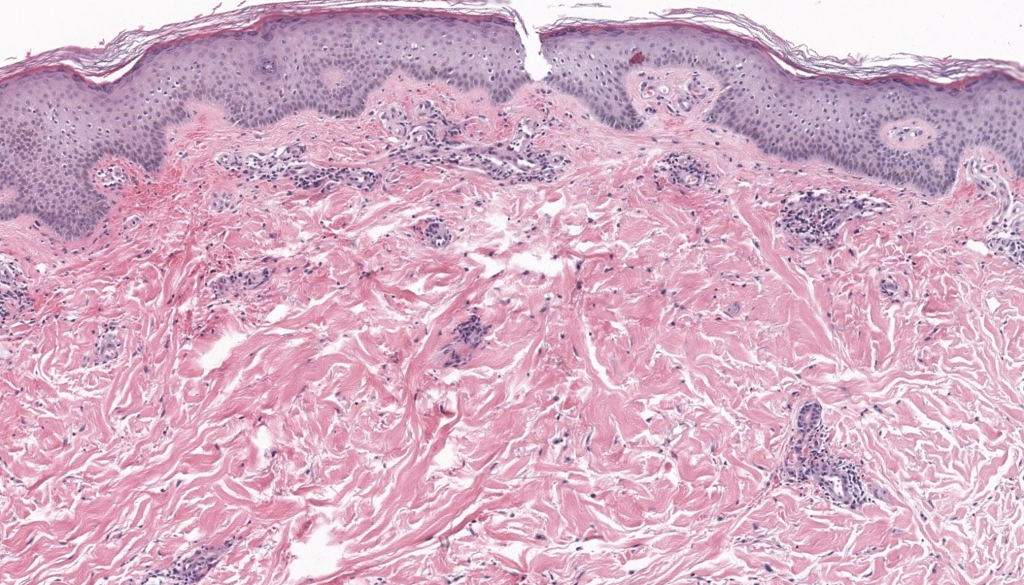
Huang YK, Lin CK, Wu YH. The pathological spectrum and clinical correlation of pigmented purpuric dermatosis—A retrospective review of 107 cases. J Cutan Pathol. 2018;45(5):325–332. DOI: 10.1111/cup.13118. PMID: 29381224.
Resumen: Correlación clínico-patológica en gran cohorte; delimita espectro histológico y apoya puntos diferenciales frente a vasculitis.
PubMed
-
Çaytemel C, Baykut B, Ağırgöl Ş, et al. Pigmented purpuric dermatosis: Ten years of experience… and awareness of mycosis fungoides in differential diagnosis. J Cutan Pathol. 2021;48(5):611–616. DOI: 10.1111/cup.13949. PMID:33368594.
Resumen: Serie de práctica real con análisis de patrones histológicos; subraya la necesidad de considerar micosis fungoide cuando la presentación “parece PPD” pero la histología sugiere otra cosa.
PubMed
-
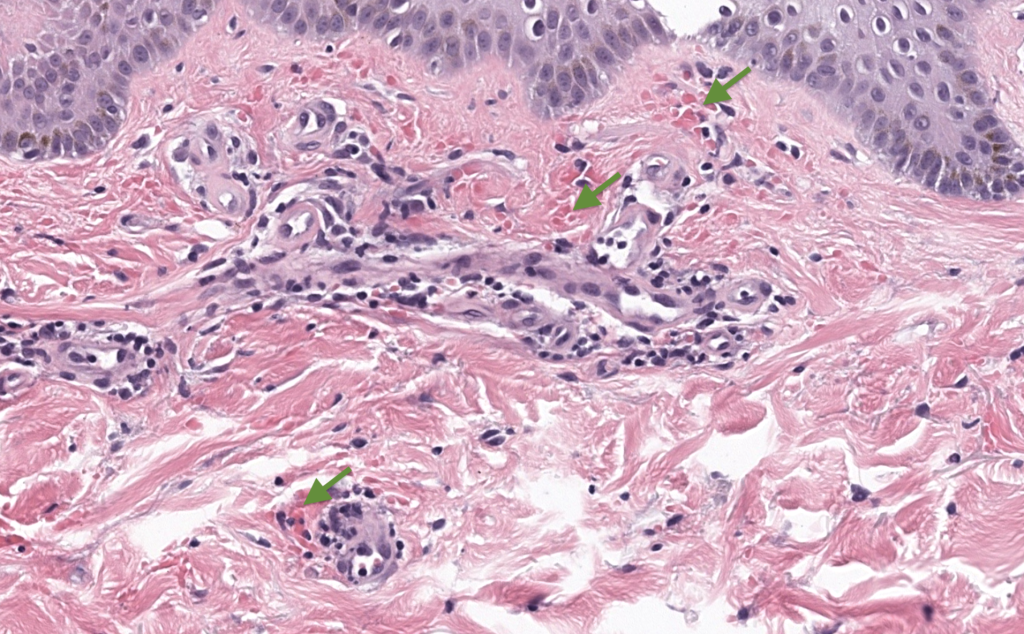
Smoller BR, Kamel OW. Pigmented purpuric eruptions: immunopathologic studies supportive of a common immunophenotype. J Cutan Pathol. 1991;18(6):423–427. DOI: 10.1111/j.1600-0560.1991.tb01378.x. PMID: 1723080.
Resumen: Estudio inmunopatológico que muestra predominio de infiltrado T y respalda mecanismo inmunológico localizado como base común entre subtipos.
PubMed
-
Reinhardt L, Wilkin JK, Tausend R. Vascular abnormalities in lichen aureus. J Am Acad Dermatol. 1983;8(3):417–420. DOI: 10.1016/S0190-9622(83)70048-4. PMID: 6833542.
Resumen: Reporte con énfasis en fragilidad capilar/koebnerización y persistencia del liquen áureo; útil para comprender el componente vascular/local.
PubMed
-
Ollech A, Paller AS, Kruse L, et al. Pigmented purpuric dermatosis in children: a retrospective cohort… J Eur Acad Dermatol Venereol. 2020;34(10):2402–2408. DOI: 10.1111/jdv.16397. PMID: 32236987.
Resumen: Cohorte pediátrica: alta tasa de resolución, recurrencias limitadas, y ausencia de progresión a vasculitis/coagulopatía/LCCT en seguimiento; compara tratamiento vs observación.
PubMed
-
Torrelo A, Requena C, Mediero IG, Zambrano A. Schamberg’s purpura in children: a review of 13 cases. J Am Acad Dermatol. 2003;48(1):31–33. DOI: 10.1067/mjd.2003.25. PMID: 12522367.
Resumen: Serie pediátrica con evaluación analítica amplia (normal) y curso benigno; refuerza enfoque conservador en niños típicos.
PubMed
-
Schober SM, Peitsch WK, Bonsmann G, et al. Early treatment with rutoside and ascorbic acid… J Dtsch Dermatol Ges. 2014;12(12):1112–1119. DOI: 10.1111/ddg.12520. PMID: 25482694.
Resumen: Serie multicéntrica con combinación antioxidante (rutosido + vitamina C) y tasas altas de aclaramiento/mejora; sugiere mayor eficacia con enfermedad de menor duración.
PubMed
-
Fathy H, Abdelgaber S. Treatment of pigmented purpuric dermatoses with narrow-band UVB: a report of six cases. J Eur Acad Dermatol Venereol. 2011;25(5):603–606. DOI: 10.1111/j.1468-3083.2010.03806.x. PMID: 21492246.
Resumen: Serie pequeña con NB-UVB mostrando aclaramiento en casos de Schamberg/Majocchi; apoya fototerapia como opción en refractarios.
PubMed
-
Kano Y, Hirayama K, Orihara M, Shiohara T. Successful treatment of Schamberg’s disease with pentoxifylline. J Am Acad Dermatol. 1997;36(5 Pt 2):827–830. DOI: 10.1016/S0190-9622(97)70032-X. PMID: 9146559.
Resumen: Casos con respuesta a pentoxifilina y propuesta mecanística (moléculas de adhesión) que conecta con la hipótesis inmuno-endotelial.
PubMed
-
Panda S, Malakar S, Lahiri K. Oral pentoxifylline vs topical betamethasone in Schamberg disease… Arch Dermatol.2004;140(4):491–493. DOI: 10.1001/archderm.140.4.491. PMID: 15096387.
Resumen: Ensayo comparativo aleatorizado (formato breve) que apoya pentoxifilina como alternativa sistémica frente a corticoide tópico en Schamberg.
PubMed
-
Dehghani A, Seddigh MA, Jafarzadeh A, et al. A systematic review of the safety and effectiveness of laser and light therapies… Lasers Med Sci. 2025;40(1):401. DOI: 10.1007/s10103-025-04615-4. PMID: 41032121.
Resumen: Revisión sistemática de fototerapia y láser (NB-UVB, PUVA, PDL, excímer, etc.) con resultados prometedores pero evidencia dominada por series/casos.
PubMed
-
Sun J, Liu K, Dang J, et al. Pigmented purpura dermatosis-like mycosis fungoides… Eur J Dermatol.2023;33(6):635–641. DOI: 10.1684/ejd.2023.4574. PMID: 38465544.
Resumen: Casos y revisión de MF que imita PPD; aporta claves clínico-patológicas para no pasar por alto LCCT en “PPD” atípica o persistente.
PubMed
-
Kerns MJJ, Mallatt BD, Shamma HN. Granulomatous pigmented purpura: an unusual histological variant. Am J Dermatopathol. 2009;31(1):77–80. DOI: 10.1097/DAD.0b013e31817e23c9. PMID: 19155731.
Resumen: Describe variante granulomatosa que amplía el espectro histológico y refuerza la necesidad de correlación clínica y diferenciales granulomatosos.
PubMed
-
Foo CCI, Tang MBY, Chong TKL, Sun YJ, Tan SH. T-cell receptor-gamma gene analysis… cutaneous T-cell lymphoma. Australas J Dermatol. 2007;48(3):156–160. DOI: 10.1111/j.1440-0960.2007.00370.x. PMID: 17680965.
Resumen: Evalúa PCR de TCR-γ como adjunto diagnóstico en LCCT y menciona subgrupos tipo “pigmented purpura-like MF”; útil para decidir cuándo pedir clonabilidad.
PubMed



 |
|