-
Myers DJ. Dermatofibroma. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025.Resumen: Revisión clínica general actualizada sobre dermatofibroma: epidemiología, clínica, diagnóstico diferencial y manejo, dirigida a práctica clínica diaria.PMID: 29262213 – Sin DOI (capítulo de libro on-line).
-
Wan L, et al. Dermatofibroma: Reappraisal and Updated Review. Curr Probl Dermatol. 2025.Resumen: Revisión moderna que aborda patogénesis, subtipos histológicos, dermatoscopia, manejo y controversias sobre comportamiento biológico.PMID: 40785832 – DOI: por confirmar en PubMed.
-
Zelger B, et al. Dermatofibroma-a critical evaluation. Am J Dermatopathol. 2004;26(4):356-379.Resumen: Revisión extensa de la entidad y sus variantes, con énfasis en problemas diagnósticos clínico-histológicos.PMID: 15494859 – DOI: 10.1097/01.dad.0000133023.68683.4b.
-
Zelger BG, et al. Dermatofibroma. A clinico-pathologic classification scheme. Histopathology. 1998;32(3):247-259.Resumen: Propone una clasificación de dermatofibroma según peculiaridades arquitectónicas y citológicas; describe numerosas variantes.PMID: 9885004 – DOI: 10.1046/j.1365-2559.1998.00401.x.
-
Alves JVP, et al. Variants of dermatofibroma–a histopathological study. An Bras Dermatol. 2014;89(3):472-477.Resumen: Serie de 192 casos que cuantifica la frecuencia de variantes histológicas (aneurismal, hemosiderótico, epitelioide, celular, lipidizado, etc.).PMID: 24937822 – DOI: 10.1590/abd1806-4841.20142683.
-
Calonje E, et al. Cellular benign fibrous histiocytoma. Clinicopathologic analysis of 74 cases. Am J Surg Pathol. 1994;18(7):668-676.Resumen: Define el subtipo celular, su comportamiento clínico (alta tasa de recurrencia local) y características histológicas que lo diferencian de sarcomas.PMID: 8017561 – DOI: 10.1097/00000478-199407000-00002.
-
Gaufin M, et al. Cellular Dermatofibroma: Clinicopathologic Review of 218 Cases. Dermatol Surg. 2019;45(4):521-528.Resumen: Gran serie contemporánea que revisa el riesgo real de recurrencia (≈10 % con márgenes afectados) y factores asociados (tamaño >1 cm).PMID: 30741794 – DOI: 10.1097/DSS.0000000000001682.
-
Mentzel T, et al. Benign fibrous histiocytoma (dermatofibroma) of the face. Am J Dermatopathol. 2001;23(5):419-426.Resumen: Serie de 34 casos faciales con curso clínico más agresivo y mayor tasa de recurrencia; discute diferencias histológicas y de manejo.PMID: 11801774 – DOI: 10.1097/00000372-200110000-00006.
-
Alsawas M, et al. Clinicopathologic Features of Facial Dermatofibromas, a Systematic Review and Meta-Analysis. Am J Dermatopathol. 2022;44(10):705-713.Resumen: Metaanálisis de 119 pacientes con dermatofibroma facial; documenta baja frecuencia global (≈2 % del total) y mayor riesgo de recurrencia, especialmente con afectación subcutánea.PMID: 35503883 – DOI: 10.1097/DAD.0000000000002139.
-
Abenoza P, et al. CD34 and factor XIIIa in the differential diagnosis of dermatofibroma and dermatofibrosarcoma protuberans. Am J Dermatopathol. 1993;15(5):429-434.Resumen: Estudio clásico que establece el uso complementario de CD34 y factor XIIIa como panel IHQ fundamental para distinguir DF de DFSP.PMID: 7694515 – DOI: 10.1097/00000372-199310000-00004.
-
Bandarchi B, et al. D2-40, a novel immunohistochemical marker in differentiating dermatofibroma from dermatofibrosarcoma protuberans. Mod Pathol. 2010;23(4):541-550.Resumen: Demuestra alta sensibilidad de D2-40 para dermatofibroma (incluido celular) y su utilidad como complemento a CD34/factor XIIIa en biopsias superficiales.PMID: 20062007 – DOI: 10.1038/modpathol.2009.192.
-
West KL, et al. CD34, factor XIIIa, S-100A6, and p75 in dermatofibroma and dermatofibrosarcoma protuberans. J Cutan Pathol. 2014;41(5):363-371.Resumen: Confirma que CD34 y factor XIIIa siguen siendo los marcadores más fiables para diferenciar DF y DFSP; analiza otros marcadores sin ventaja clara.PMID: 24162384 – DOI: 10.1111/cup.12281.
-
Sachdev R, et al. Expression of CD163 in dermatofibroma, cellular fibrous histiocytoma, and dermatofibrosarcoma protuberans. J Cutan Pathol. 2006;33(5):353-360.Resumen: Muestra que CD163 es útil para distinguir cellular fibrous histiocytoma/dermatofibroma de DFSP, dentro de un panel IHQ.PMID: 16640542 – DOI: 10.1111/j.0303-6987.2006.00439.x.
-
Zaballos P, et al. Dermoscopy of dermatofibromas: a prospective morphological study of 412 cases. Arch Dermatol. 2008;144(1):75-83.Resumen: Estudio prospectivo grande que define patrones dermatoscópicos principales y su frecuencia, incluyendo estructuras vasculares.PMID: 18209171 – DOI: 10.1001/archderm.144.1.75.
-
Agero ALC, et al. Conventional and polarized dermoscopy features of dermatofibromas. Arch Dermatol. 2006;142(11):1431-1437.Resumen: Compara dermatoscopia convencional y polarizada, enfatizando el patrón red reticular + parche blanco central y sus variantes.PMID: 17116833 – DOI: 10.1001/archderm.142.11.1431.
-
Kelati A, et al. Beyond Classic Dermoscopic Patterns of Dermatofibromas: A Prospective Research Study.Dermatology. 2017;233(6):441-449.Resumen: Relaciona subtipos histológicos con patrones dermatoscópicos “no clásicos” y describe nuevas estructuras útiles en diagnóstico.PMID: 28927449 – DOI: 10.1159/000479480.
-
Requena L, et al. Giant dermatofibroma. J Am Acad Dermatol. 1994;30(5 Pt 2):714-720.Resumen: Serie pionera que define el subtipo “giant dermatofibroma”, sus características clínicas y confirmación de comportamiento benigno pese a tamaño grande.PMID: 8176009 – DOI: 10.1016/S0190-9622(08)80539-4.
-
Doyle LA, et al. Metastasizing «benign» cutaneous fibrous histiocytoma. Am J Surg Pathol. 2013;37(4):484-495.Resumen: Serie de 16 casos de fibrohistiocitoma cutáneo morfológicamente benigno con metástasis; aporta datos sobre factores de riesgo (tamaño, celularidad, recurrencia) y curso clínico.PMID: 23426120 – DOI: 10.1097/PAS.0b013e31827332af.
-
Gleason BC, et al. Deep «benign» fibrous histiocytoma: clinicopathologic analysis of 69 cases. Am J Surg Pathol. 2008;32(3):354-361.Resumen: Describe fibrohistiocitoma profundo subcutáneo, su morfología y riesgo de recurrencia/metástasis, alertando sobre su potencial agresivo.PMID: 18300816 – DOI: 10.1097/PAS.0b013e3181592c81.
-
Seifi G, et al. Multiple dermatofibromas, associated clinical and pathological conditions: A systematic review.Dermatol Ther. 2022;35(12):e15909.Resumen: Revisión sistemática de 106 casos de dermatofibromas múltiples, resumiendo asociaciones sistémicas (LES, VIH, fármacos, neoplasias) y recomendaciones de estudio.PMID: 36464809 – DOI: 10.1111/dth.15909.


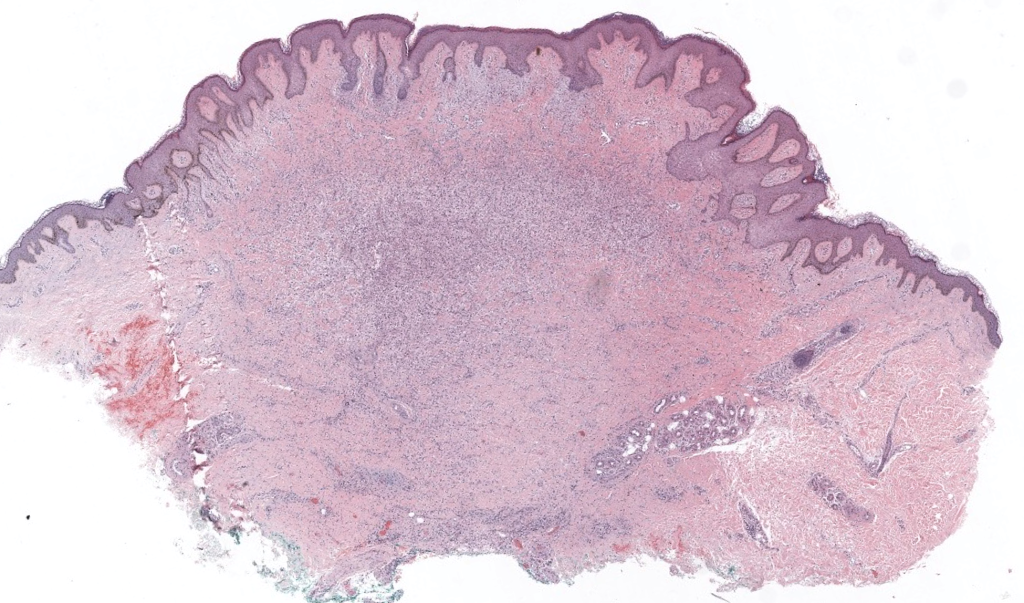
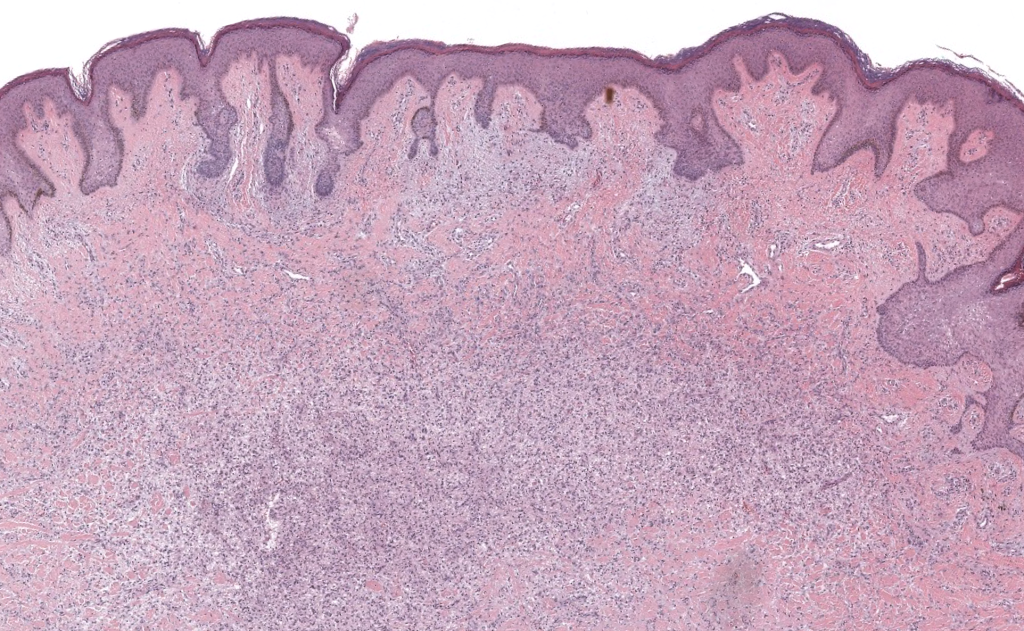
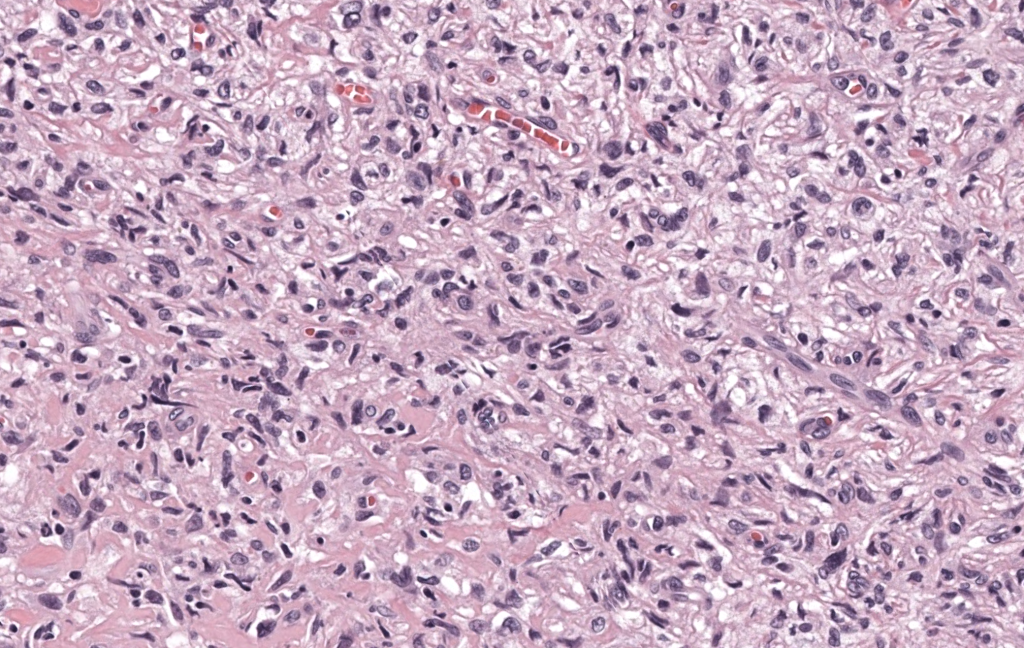
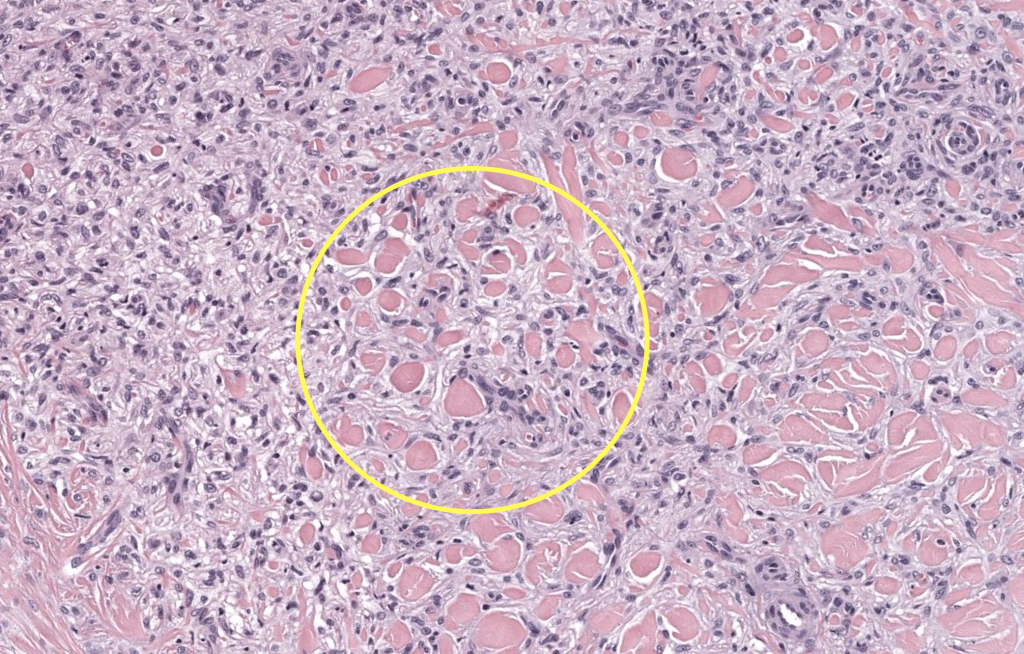

 |
|