-
Marzuka AG, Book SE. Basal cell carcinoma: pathogenesis, epidemiology, clinical features, diagnosis, histopathology, and management. Yale J Biol Med. 2015;88(2):167–179. PMID: 26029015. DOI: no disponible en PubMed.
PubMed – Revisión clásica muy completa sobre patogénesis (vía Hedgehog), clínica, histología y opciones terapéuticas, con énfasis en cirugía y Mohs.
-
Verkouteren JAC, Ramdas KHR, Wakkee M, Nijsten T. Epidemiology of basal cell carcinoma: scholarly review. Br J Dermatol. 2017;177(2):359–372. PMID: 28220485. DOI: 10.1111/bjd.15321.
PubMed – Revisión epidemiológica de alto nivel que resume incidencia mundial, factores de riesgo y carga sanitaria del CBC.
-
Chinem VP, Miot HA. Epidemiology of basal cell carcinoma. An Bras Dermatol. 2011;86(2):292–305. PMID: 21603813. DOI: 10.1590/S0365-05962011000200013.
PubMed – Revisión centrada en epidemiología y factores de riesgo, con buen detalle de fototipos, exposición solar y genética.
-
Fania L, Didona D, Morese R, et al. Basal cell carcinoma: From pathophysiology to novel therapeutic approaches. Biomedicines. 2020;8(11):449. PMID: 33137936 (vía PMC). DOI: 10.3390/biomedicines8110449.
PMC – Revisión moderna de fisiopatología (vía HH, genética) y terapias emergentes, incluyendo HHI e inmunoterapia.
-
Seidl-Philipp M, Frischhut N, Höllweger N, Schmuth M, Nguyen VA. Known and new facts on basal cell carcinoma. J Dtsch Dermatol Ges. 2021;19(7):1021–1041. PMID: 34288482. DOI: no disponible en resumen PubMed.
PMC – Revisión extensa que resume factores de riesgo, curso clínico, subtipos de alto riesgo y conceptos actuales de manejo.
-
Naik PP, Desai MB. Basal cell carcinoma: A narrative review on contemporary diagnosis and management. Oncol Ther. 2022;10:317–335. PMID: 36200226 (vía PMC). DOI: 10.1007/s40487-022-00201-8.
PMC – Narrativa práctica enfocada en evaluación diagnóstica (incluyendo dermatoscopia e imagen) y estrategias terapéuticas actuales, útil para la práctica diaria.
-
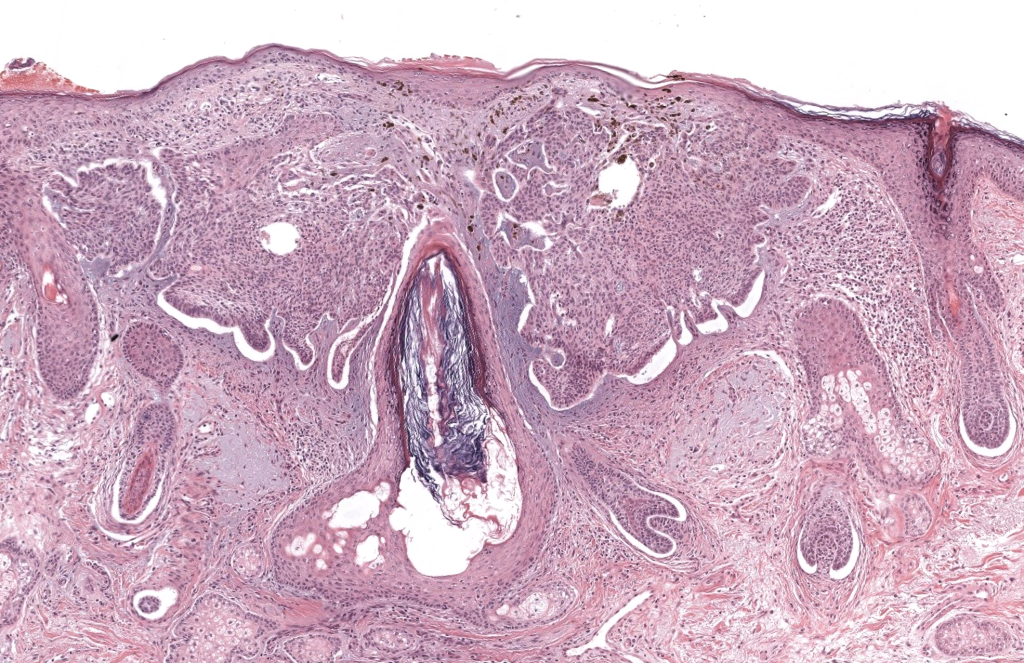
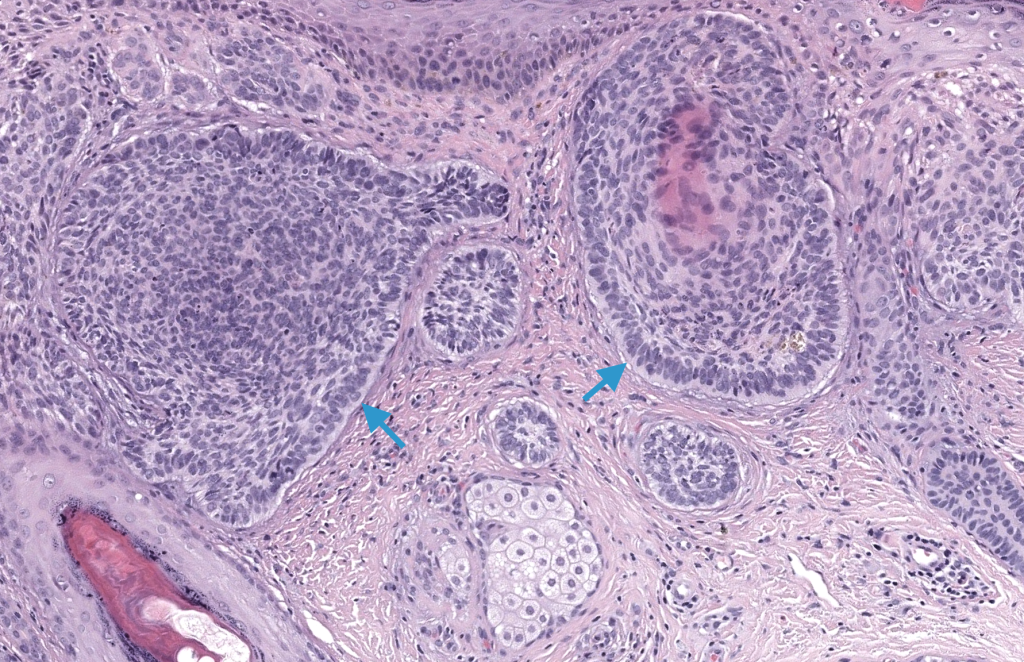
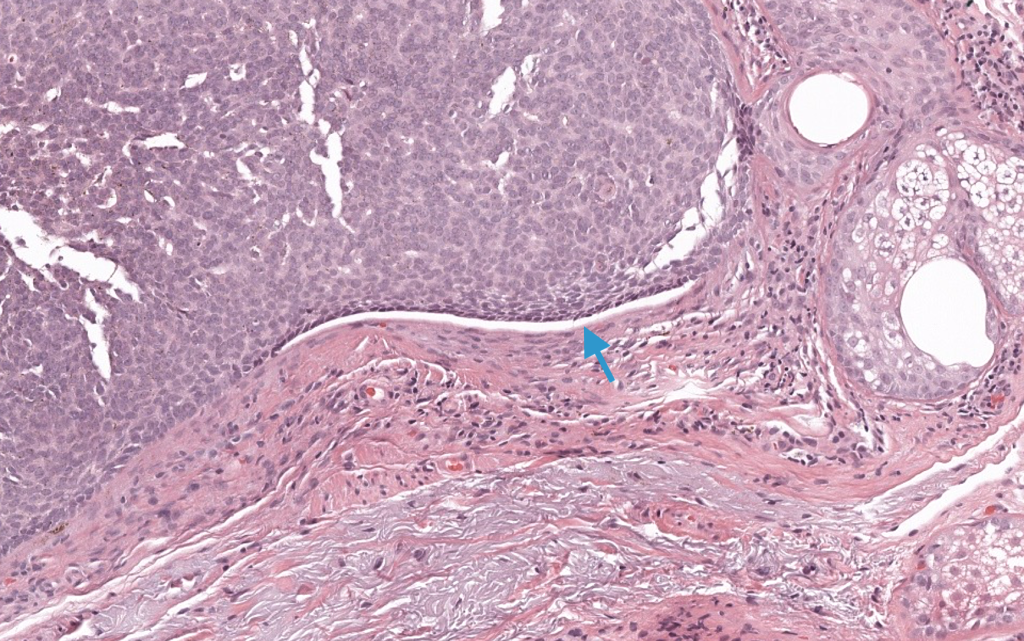
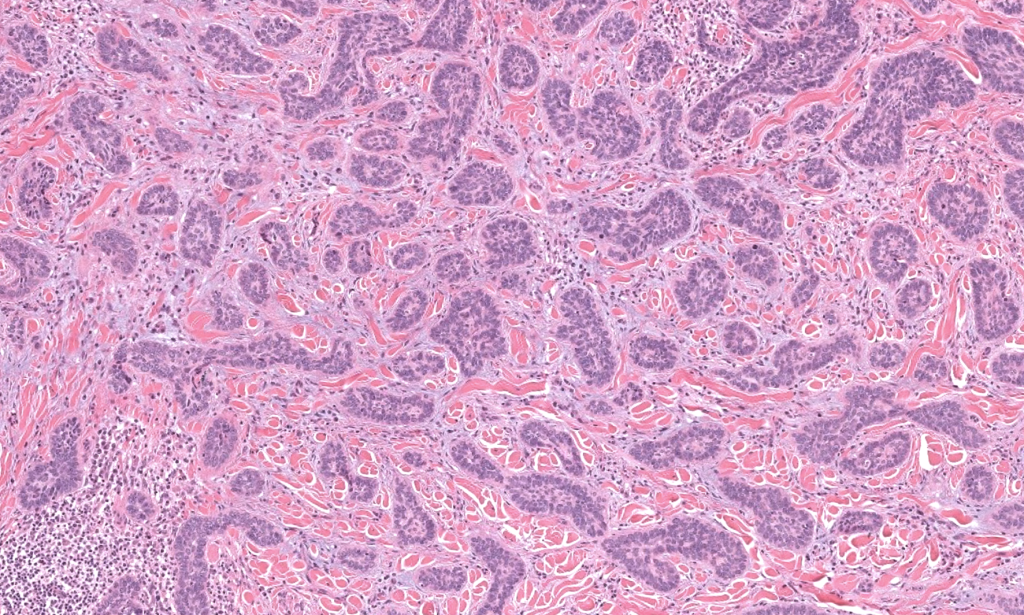
Paolino G, Donati M, Didona D, Mercuri SR, Cantisani C. Histology of non-melanoma skin cancers: an update. Biomedicines. 2017;5(4):71. PMID: 29232817. DOI: 10.3390/biomedicines5040071.
PMC – Revisión histopatológica de NMSC, con excelente descripción de subtipos histológicos de CBC y sus diferenciales.
-
Sunjaya AP, Sunjaya AF, Tan ST. The use of BEREP4 immunohistochemistry staining for detection of basal cell carcinoma. J Skin Cancer. 2017;2017:2692604. PMID: 29464122. DOI: 10.1155/2017/2692604.
PMC – Revisión específica sobre Ber-EP4 en CBC, resume sensibilidad/especificidad y utilidad frente a tricoepitelioma y carcinoma epidermoide.
-
Peris K, Fargnoli MC, Garbe C, et al. Diagnosis and treatment of basal cell carcinoma: European consensus-based interdisciplinary guidelines. Eur J Cancer. 2019;118:10–34. PMID: 31288208. DOI: 10.1016/j.ejca.2019.06.003.
PubMed – Guía europea de referencia (EDF/EADO/EORTC); define estratificación de riesgo, márgenes quirúrgicos, uso de PDT, tópicos, RT y criterios para HHI.
-
Lang BM, Balermpas P, Bauer A, et al. S2k guideline basal cell carcinoma of the skin (update 2023). J Dtsch Dermatol Ges. 2024;22(12):1697–1714. PMID: 39584658. DOI: 10.1111/ddg.15566.
PMC – Guía alemana S2k actualizada, detalla algoritmos de manejo, papel de PDT, radioterapia, HHI y seguimiento.
-
Queirolo P, Spagnolo F, Picasso V, et al. Guidelines for the diagnosis and treatment of basal cell carcinoma (AIOM 2023). Cancers (Basel). 2023;15(19). PMID: 37879235. DOI: no disponible en resumen PubMed.
PMC – Guía de la AIOM con énfasis en enfermedad avanzada, uso práctico de HHI y cemiplimab.
-
Sekulic A, Migden MR, Oro AE, et al. Efficacy and safety of vismodegib in advanced basal-cell carcinoma. N Engl J Med. 2012;366(23):2171–2179. PMID: 22670903. DOI: 10.1056/NEJMoa1113713.
PMC – Ensayo pivotal ERIVANCE que estableció la eficacia de vismodegib en laCBC/mCBC, base de la aprobación del primer HHI.
-
Dummer R, Guminski A, Gutzmer R, et al. Long-term efficacy and safety of sonidegib in patients with advanced basal cell carcinoma: 42-month analysis of the phase II randomized, double-blind BOLT study. Br J Dermatol.2020;182(6):1369–1378. PMID: 31545507. DOI: 10.1111/bjd.18552.
PubMed – Análisis a largo plazo del BOLT; datos de durabilidad de respuesta y seguridad de sonidegib.
-
Stratigos AJ, Sekulic A, Peris K, et al. Cemiplimab in locally advanced basal cell carcinoma after hedgehog inhibitor therapy: an open-label, multicentre, single-arm, phase 2 trial. Lancet Oncol. 2021;22(6):848–857. PMID: 34000246. DOI: no disponible en resumen PubMed.
PubMed – Ensayo fase 2 que demuestra eficacia clínicamente relevante de cemiplimab en laCBC tras fracaso de HHI.
-
Hoellwerth M, Brandlmaier M, Koelblinger P. Therapeutic approaches for advanced basal cell carcinoma: A comprehensive review. Cancers (Basel). 2024;17(1):68. PMID: 39796697. DOI: 10.3390/cancers17010068.
PMC – Revisión muy reciente que integra evidencia sobre HHI, estrategias de reducción de dosis/pausas, inmunoterapia y combinaciones.



 |
|