-
Brownstein MH, Helwig EB. The cutaneous amyloidoses. I. Localized forms. Arch Dermatol. 1970;102(1):8–19. PMID: 4100068. DOI: (no consignado en PubMed).
Resumen: Serie clásica que sistematiza las amiloidosis cutáneas localizadas y sienta bases clinicopatológicas (incluyendo variantes macular y liquenoide) y su separación de formas sistémicas.
Enlace: https://pubmed.ncbi.nlm.nih.gov/4100068/
-
Arita K, South AP, et al. Oncostatin M receptor-beta mutations underlie familial primary localized cutaneous amyloidosis. Am J Hum Genet. 2008;82(1):73–80. DOI: 10.1016/j.ajhg.2007.09.002. PMID: 18179886.
Resumen: Trabajo genético fundacional que conecta mutaciones en OSMR con PLCA familiar, aportando un puente mecanístico entre prurito, señalización IL-31/OSM y patología cutánea.
Enlace: https://pubmed.ncbi.nlm.nih.gov/18179886/
-
Tanaka A, Arita K, et al. New insight into mechanisms of pruritus from molecular studies on familial primary localized cutaneous amyloidosis. Br J Dermatol. 2009;161(6):1217–1224. DOI: 10.1111/j.1365-2133.2009.09311.x. PMID: 19663869.
Resumen: Revisión/actualización mecanística centrada en prurito y genética (OSMR/IL-31), útil para entender por qué el control del prurito y el rascado es central en el manejo.
Enlace: https://pubmed.ncbi.nlm.nih.gov/19663869/
-
Tanaka A, Lai-Cheong JE, et al. The molecular skin pathology of familial primary localized cutaneous amyloidosis.Exp Dermatol. 2010;19(5):416–423. DOI: 10.1111/j.1600-0625.2010.01083.x. PMID: 20507362.
Resumen: Integra mutaciones (incluyendo OSMR) con hallazgos cutáneos (apoptosis basal, depósito sobre filamentos degenerados) y perfiles de expresión génica, reforzando el modelo queratinocitario-neuronal.
Enlace: https://pubmed.ncbi.nlm.nih.gov/20507362/
-
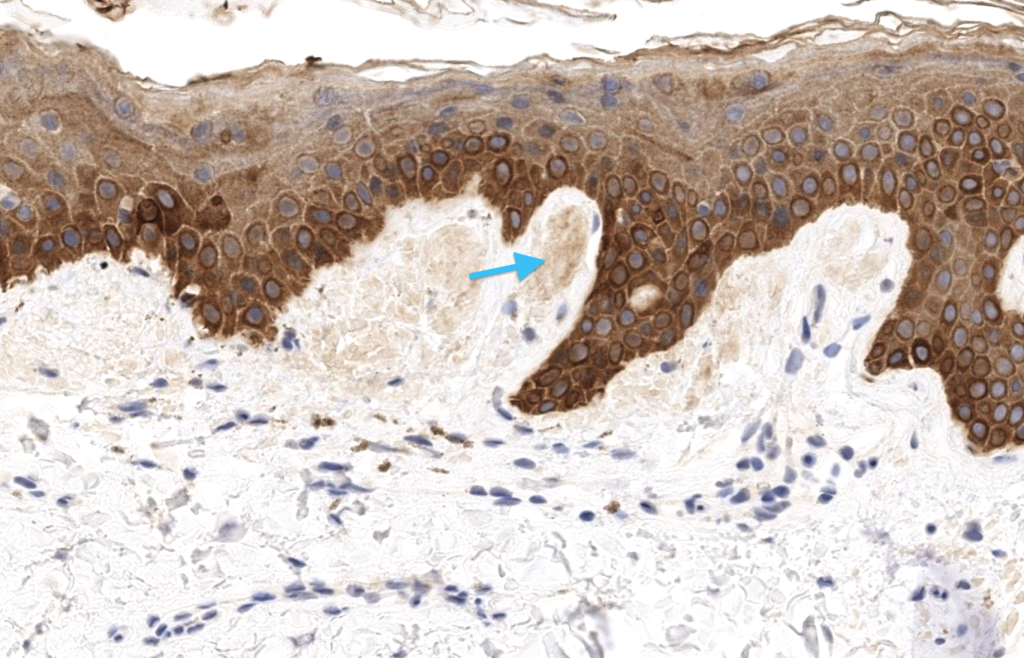
Chang YT, Liu HN, et al. A study of cytokeratin profiles in localized cutaneous amyloids. Arch Dermatol Res.2004;296(2):83–88. DOI: 10.1007/s00403-004-0474-3. PMID: 15141317.
Resumen: Evidencia inmunohistoquímica de origen queratinocitario del amiloide en amiloidosis cutánea localizada, sustentando el uso de IHQ de queratinas en casos seleccionados.
Enlace: https://pubmed.ncbi.nlm.nih.gov/15141317/
-
Katagiri F, Ueo D, et al. Fibulin-4 Accelerates Amyloid Formation by Binding with a Keratin 5 Peptide Fragment. JID Innov. 2022;2(3):100114. DOI: 10.1016/j.xjidi.2022.100114. PMID: 35480396.
Resumen: Trabajo mecanístico que propone un modulador extracelular (fibulina-4) facilitando amiloidogénesis por interacción con fragmentos de queratina-5, aportando plausibilidad biológica al depósito dérmico.
Enlace: https://pubmed.ncbi.nlm.nih.gov/35480396/
-
Bourguiba R, Bachmeyer C, et al. LC-MS/MS and immuno-electron subtyping combined with genetics show that OSMR mutations cause amyloid deposition of keratins 5/14 in familial primary localized cutaneous amyloidosis. J Eur Acad Dermatol Venereol. 2022;36(1):e66–e68. DOI: 10.1111/jdv.17630. PMID: 34459039.
Resumen: Combina proteómica (LC-MS/MS) y genética para subtipar el amiloide como queratinas 5/14, reforzando el concepto de “amiloide queratinocitario” en PLCA.
Enlace: https://pubmed.ncbi.nlm.nih.gov/34459039/
-
Eswaramoorthy V, Kaur I, et al. Macular amyloidosis: etiological factors. J Dermatol. 1999;26(5):305–310. DOI:10.1111/j.1346-8138.1999.tb03476.x. PMID: 10380431.
Resumen: Serie clínica centrada en factores etiológicos/agravantes (incluida fricción), útil como soporte para intervención conductual (evitar fricción/rascado) como pilar terapéutico.
Enlace: https://pubmed.ncbi.nlm.nih.gov/10380431/
-
Venkataram MN, Bhushnurmath SR, et al. Frictional amyloidosis: a study of 10 cases. Australas J Dermatol.2001;42(3):176–179. DOI: 10.1046/j.1440-0960.2001.00514.x. PMID: 11488710.
Resumen: Describe el fenotipo de amiloidosis por fricción, clínicamente solapable con ACM, fortaleciendo la recomendación de eliminar fricción crónica como intervención de “alto impacto y bajo costo”.
Enlace: https://pubmed.ncbi.nlm.nih.gov/11488710/
-
Bandhlish A, Aggarwal A, et al. A clinico-epidemiological study of macular amyloidosis from north India. Indian J Dermatol. 2012;57(4):269–274. DOI: 10.4103/0019-5154.97662. PMID: 22837559.
Resumen: Cohorte regional con datos clínico-epidemiológicos (patrón de distribución, sexo/edad, síntomas), útil para calibrar pretest clínico en contextos de alta prevalencia.
Enlace: https://pubmed.ncbi.nlm.nih.gov/22837559/
-
Chia B, Tan A, Tey HL. Primary localized cutaneous amyloidosis: association with atopic dermatitis. J Eur Acad Dermatol Venereol. 2014;28(6):810–813. DOI: 10.1111/jdv.12144. PMID: 23489336.
Resumen: Estudio comparativo que apoya la asociación PLCA-dermatitis atópica; clínicamente útil para buscar y tratar comorbilidades pruriginosas que perpetúan el ciclo depósito-rascado.
Enlace: https://pubmed.ncbi.nlm.nih.gov/23489336/
-
Guillet A, et al. Primary Localized Cutaneous Amyloidosis: A Retrospective Study of an Uncommon Skin Disease in the Largest Tertiary Care Center in Switzerland. Dermatology. 2022;238(3):579–586. DOI: 10.1159/000518948. PMID:34525472.
Resumen: “Real-world evidence” occidental (centro terciario) sobre epidemiología y terapias usadas (incluida UVA1 y tópicos), aportando contraste con series asiáticas.
Enlace: https://pubmed.ncbi.nlm.nih.gov/34525472/
-
Janodia R, Schwartz RA. Cutaneous Amyloidosis: An update approach focusing on Macular Amyloidosis.Dermatology. 2026; Online ahead of print. DOI: 10.1159/000550263. PMID: 41528921.
Resumen: Revisión reciente enfocada en ACM: clasificación, diagnóstico diferencial, y panorama terapéutico (incluye procedimientos y estrategias emergentes).
Enlace: https://pubmed.ncbi.nlm.nih.gov/41528921/
-
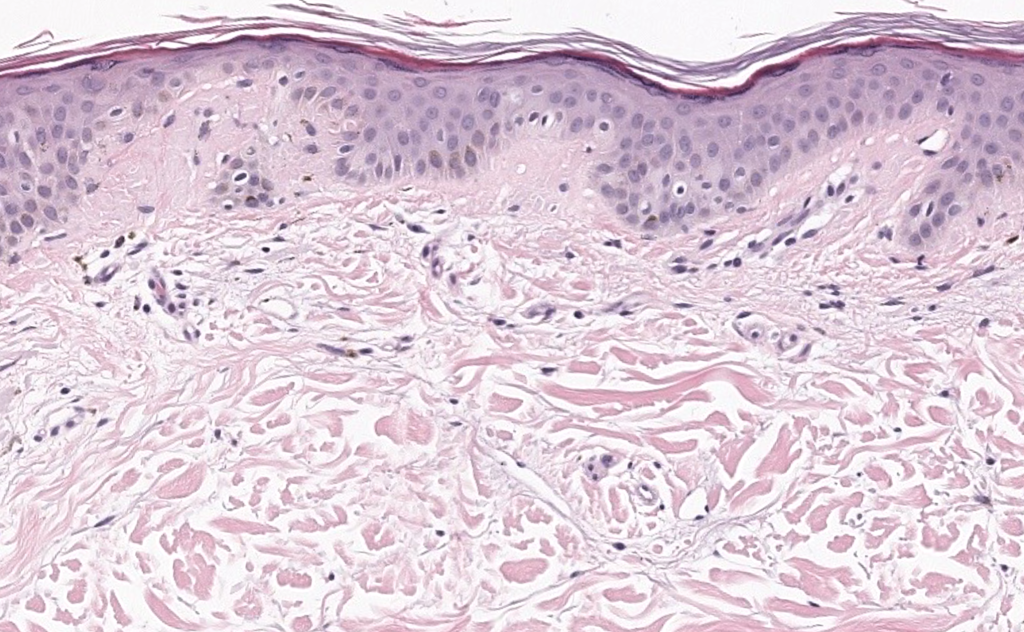
Alhawas F, Bin Obaid S, et al. Macular amyloidosis diagnostic outcomes of skin biopsy: A systematic review. J Cutan Pathol. 2024;51(5):393–397. DOI: 10.1111/cup.14592. PMID: 38328942.
Resumen: Revisión sistemática sobre rendimiento diagnóstico de biopsia en ACM; útil para decidir repetir biopsia y optimizar sitio/profundidad y solicitud de Congo rojo.
Enlace: https://pubmed.ncbi.nlm.nih.gov/38328942/
-
Chuang YY, Lee DD, et al. Characteristic dermoscopic features of primary cutaneous amyloidosis: a study of 35 cases. Br J Dermatol. 2012;167(3):548–554. DOI: 10.1111/j.1365-2133.2012.11066.x. PMID: 22632408.
Resumen: Estudio con tamaño muestral relevante que define patrones dermatoscópicos (p. ej., “white hubs” y estructuras pigmentadas) útiles para orientar biopsia y diferenciales.
Enlace: https://pubmed.ncbi.nlm.nih.gov/22632408/
-
Esmat SM, Fawzi MM, et al. Efficacy of different modes of fractional CO2 laser in the treatment of primary cutaneous amyloidosis: A randomized clinical trial. Lasers Surg Med. 2015;47(5):388–395. DOI: 10.1002/lsm.22361. PMID:25946210.
Resumen: Ensayo aleatorizado que evalúa modalidades de CO₂ fraccionado en PCA; orienta selección de parámetros y expectativas realistas (especialmente para pigmento).
Enlace: https://pubmed.ncbi.nlm.nih.gov/25946210/
-
Saki N, Ahramiyanpour N, et al. Efficacy of topical DMSO 50% solution vs tretinoin 0.5% cream… split-side single-blinded randomized clinical trial. Dermatol Ther. 2020;33(3):e13305. DOI: 10.1111/dth.13305. PMID: 32160368.
Resumen: Ensayo intrapaciente en ACM primaria que compara dos opciones tópicas; útil cuando se busca alternativa no procedimental, considerando tolerancia/irritación.
Enlace: https://pubmed.ncbi.nlm.nih.gov/32160368/
-
Ostovari N, et al. 532-nm and 1064-nm Q-switched Nd:YAG laser therapy… J Eur Acad Dermatol Venereol.2008;22(4):442–446. DOI: 10.1111/j.1468-3083.2007.02473.x. PMID: 18363913.
Resumen: Ensayo controlado “side-by-side” específico para ACM que apoya eficacia del Nd:YAG Q-switched para hiperpigmentación; aporta comparación directa 532 vs 1064.
Enlace: https://pubmed.ncbi.nlm.nih.gov/18363913/
-
Mokhtari F, et al. Evaluation and comparison of Q-switched Nd:YAG 1064 nm and Er:YAG 2940 nm in the treatment of macular amyloidosis. Lasers Med Sci. 2024;39(1):22. DOI: 10.1007/s10103-023-03965-1. PMID: 38165508.
Resumen: Ensayo intrapaciente (33 mujeres) que compara dos tecnologías láser; ambas mejoran prurito y pigmentación, útil para elegir según disponibilidad y perfil de riesgo.
Enlace: https://pubmed.ncbi.nlm.nih.gov/38165508/
-
Vaghasia A, Kamat S, et al. 15% TCA peel vs 35% GA peel vs Q-switched Nd-YAG laser in macular amyloidosis. J Cutan Aesthet Surg. 2024;17(1):41–49. DOI: 10.4103/JCAS.JCAS_55_23. PMID: 38736865.
Resumen: Estudio prospectivo comparativo con tres estrategias frecuentes para pigmento; aporta datos prácticos sobre magnitud de respuesta y eventos adversos (TCA más eficaz pero más reactivo).
Enlace: https://pubmed.ncbi.nlm.nih.gov/38736865/



 |
|