-
Hazani R, Houle JM, Kasdan ML, Wilhelmi BJ. Glomus tumors of the hand. Eplasty. 2008;8:e48.
PMID: 18997858. DOI: no consignado en ficha PubMed.
Revisión clínica y quirúrgica de tumores glómicos de la mano, enfatiza la tríada clínica, pruebas de Love/Hildreth, abordajes quirúrgicos y tasas de recidiva.
https://pubmed.ncbi.nlm.nih.gov/18997858/
-
Samaniego E, Crespo A, Sanz A. [Key diagnostic features and treatment of subungual glomus tumor]. Actas Dermosifiliogr. 2009;100(10):875-882.
PMID: 20038364. DOI: 10.1016/S1578-2190(09)70558-X.
Serie de casos y revisión práctica en español sobre tumor glómico subungueal, detalla anatomía del cuerpo glómico, pruebas clínicas, imagen, histología y técnicas quirúrgicas trans- y lateroungueales.
https://pubmed.ncbi.nlm.nih.gov/20038364/
-
Chou T, Pan SC, Shieh SJ, Lee JW, Chiu HY, Ho CL. Glomus Tumor: Twenty-Year Experience and Literature Review. Ann Plast Surg. 2016;76(Suppl 1):S35-40.
PMID: 26808758. DOI: 10.1097/SAP.0000000000000684.
Revisión retrospectiva de 20 años de tumores glómicos con énfasis en localización, presentación clínica, tasa de recidiva y resultados funcionales tras la escisión.
https://pubmed.ncbi.nlm.nih.gov/26808758/
-
Singal A, Bisherwal K, Agrawal S, Bhat S, Diwakar P. Clinico-epidemiological profile and management outcome of subungual digital glomus tumor—Indian experience. Dermatol Ther. 2022;35(10):e15745.
PMID: 36190009. DOI: 10.1111/dth.15745.
Serie contemporánea de tumores glómicos subungueales que aporta datos de edad, sexo, retraso diagnóstico y resultados tras tratamientos quirúrgicos en un centro terciario.
https://pubmed.ncbi.nlm.nih.gov/36190009/
-
Kransdorf MJ, Larsen BT, Fox MG, Murphey MD, Long JR. Musculoskeletal glomus tumor: a review of 218 lesions in 176 patients. Skeletal Radiol. 2025;54(3):457-479.
PMID: 39078477. DOI: 10.1007/s00256-024-04743-y.
Amplia revisión radiológica y clínica de tumores glómicos musculoesqueléticos, incluyendo localizaciones extradigitales, patrones de RM y correlación histológica.
https://pubmed.ncbi.nlm.nih.gov/39078477/
-
Falcone MO, Asmar G, Chassat R. Subungual glomus tumor. Hand Surg Rehabil. 2024;43S:101607.
PMID: 37866479. DOI: 10.1016/j.hansur.2023.10.001.
Revisión actualizada para cirujanos de mano sobre presentación, diagnóstico clínico e imagen y técnicas quirúrgicas conservadoras de la lámina ungueal.
https://pubmed.ncbi.nlm.nih.gov/37866479/
-
Smith MH, Bhattacharyya I, Cohen DM, Hinze SR, Islam MN. Glomus tumor: a comprehensive review of the clinical and histopathologic features with report of two intraoral cases. Oral Surg Oral Med Oral Pathol Oral Radiol.2019;127(1):62-70.
PMID: 30243917. DOI: 10.1016/j.oooo.2018.07.056.
Revisión amplia del espectro clínico e histológico de los tumores glómicos con énfasis en localizaciones orales y panel inmunohistoquímico.
https://pubmed.ncbi.nlm.nih.gov/30243917/
-
Folpe AL, Fanburg-Smith JC, Miettinen M, Weiss SW. Atypical and malignant glomus tumors: analysis of 52 cases, with a proposal for the reclassification of glomus tumors. Am J Surg Pathol. 2001;25(1):1-12.
PMID: 11145243. DOI: 10.1097/00000478-200101000-00001.
Estudio seminal que define criterios histológicos de atipia y malignidad en tumores glómicos y propone categorías diagnósticas (benigno, atípico, maligno, GT-UMP).
https://pubmed.ncbi.nlm.nih.gov/11145243/
-
Dashti NK, Bahrami A, Lee SJ, et al. BRAF V600E Mutations Occur in a Subset of Glomus Tumors, and Are Associated With Malignant Histologic Characteristics. Am J Surg Pathol. 2017;41(11):1532-1541.
PMID: 28834810. DOI: 10.1097/PAS.0000000000000913.
Demuestra que un subgrupo de tumores glómicos, especialmente aquellos con características histológicas agresivas, presentan mutación BRAF V600E, abriendo puerta a terapias dirigidas.
https://pubmed.ncbi.nlm.nih.gov/28834810/
-
Boon LM, Mulliken JB, Enjolras O, Vikkula M. Glomuvenous malformation (glomangioma) and venous malformation: distinct clinicopathologic and genetic entities. Arch Dermatol. 2004;140(8):971-976.
PMID: 15313813. DOI: 10.1001/archderm.140.8.971.
Diferencia clínicamente y genéticamente malformaciones glomovenosas (glomangiomas) de las malformaciones venosas comunes, apoyando la clasificación actual de GVM.
https://pubmed.ncbi.nlm.nih.gov/15313813/
-
Brouillard P, Boon LM, Mulliken JB, et al. Mutations in a novel factor, glomulin, are responsible for glomuvenous malformations (“glomangiomas”). Am J Hum Genet. 2002;70(4):866-874.
PMID: 11845407. DOI: 10.1086/339492.
Identifica mutaciones en el gen GLMN como causa de las GVM, estableciendo la base molecular de los glomangiomas familiares.
https://pubmed.ncbi.nlm.nih.gov/11845407/
-
Brouillard P, Ghassibé M, Penington A, et al. Four common glomulin mutations cause two thirds of glomuvenous malformations (“familial glomangiomas”): evidence for a founder effect. J Med Genet. 2005;42(2):e13.
PMID: 15689436. DOI: 10.1136/jmg.2004.024174.
Muestra que cuatro mutaciones GLMN recurrentes explican la mayoría de las familias con GVM, sugiriendo efectos fundador en varias poblaciones.
https://pubmed.ncbi.nlm.nih.gov/15689436/
-
Brouillard P, Boon LM, Revencu N, et al. Genotypes and phenotypes of 162 families with a glomulin mutation. Mol Syndromol. 2013;4(4):157-164.
PMID: 23801931. DOI: 10.1159/000348675.
Estudio de correlación genotipo-fenotipo en gran cohorte de familias con mutaciones GLMN, describiendo patrones clínicos de GVM y asociaciones sindrómicas.
https://pubmed.ncbi.nlm.nih.gov/23801931/
-
McMahon MH, Tahir N, Balasubramanian M. GLMN causing vascular malformations: the clinical and genetic differentiation of cutaneous venous malformations. BMJ Case Rep. 2022;15(6):e246114.
PMID: 35732373. DOI: 10.1136/bcr-2021-246114.
Caso con revisión sobre cómo distinguir clínicamente y genéticamente GVM de otras malformaciones venosas cutáneas, con implicaciones diagnósticas y de asesoramiento genético.
https://pubmed.ncbi.nlm.nih.gov/35732373/
-
Ham KW, Yun IS, Tark KC. Glomus Tumors: Symptom Variations and Magnetic Resonance Imaging for Diagnosis. Arch Plast Surg. 2013;40(4):392-396.
PMID: 23898437. DOI: 10.5999/aps.2013.40.4.392.
Analiza variaciones sintomáticas de tumores glómicos y correlación con hallazgos en RM, destacando el papel de la imagen en casos atípicos o recurrentes.
https://pubmed.ncbi.nlm.nih.gov/23898437/
-
Pandey CR, Singh N, Tamang B. Subungual Glomus Tumours: Is Magnetic Resonance Imaging or Ultrasound Necessary for Diagnosis? Malays Orthop J. 2017;11(1):47-51.
PMID: 28435574. DOI: 10.5704/MOJ.1703.020.
Concluye que en la mayoría de los tumores glómicos subungueales típicos el diagnóstico es esencialmente clínico, y la RM/eco no son imprescindibles para el manejo.
https://pubmed.ncbi.nlm.nih.gov/28435574/
-
Grover C, Khurana A, Bhat YJ, et al. Clinical and onychoscopic characteristics of subungual glomus tumor: a cross-sectional study. Int J Dermatol. 2021;60(6):693-702.
PMID: 33332614. DOI: 10.1111/ijd.15358.
Describe hallazgos clínicos y onicoscópicos característicos, reforzando la utilidad de la dermatoscopia ungueal para localizar y delimitar tumores glómicos.
https://pubmed.ncbi.nlm.nih.gov/33332614/
-
Tsiogka A, Belyayeva H, Sianos S, Rigopoulos D. Transillumination: A Diagnostic Tool to Assess Subungual Glomus Tumors. Skin Appendage Disord. 2021;7(3):231-233.
PMID: 34055915. DOI: 10.1159/000514011.
Demuestra que la transiluminación digital dirigida es una herramienta sencilla, barata y útil para localizar tumores glómicos subungueales antes de la cirugía.
https://pubmed.ncbi.nlm.nih.gov/34055915/
-
Vargas-Navia N, Baselga E, Muñoz-Garza FZ, Puig L. Congenital Plaque-type Glomuvenous Malformation: 11 Years of Follow-up and Response to Treatment With the Combined Pulsed-Dye and Neodymium:Yttrium-Aluminum-Garnet Laser. Actas Dermosifiliogr. 2017;108(1):72-74.
PMID: 27555518. DOI: 10.1016/j.adengl.2016.11.007.
Caso con seguimiento prolongado de GVM en placa tratada exitosamente con láser combinado PDL/Nd:YAG, aportando evidencia terapéutica para lesiones extensas.
https://pubmed.ncbi.nlm.nih.gov/27555518/


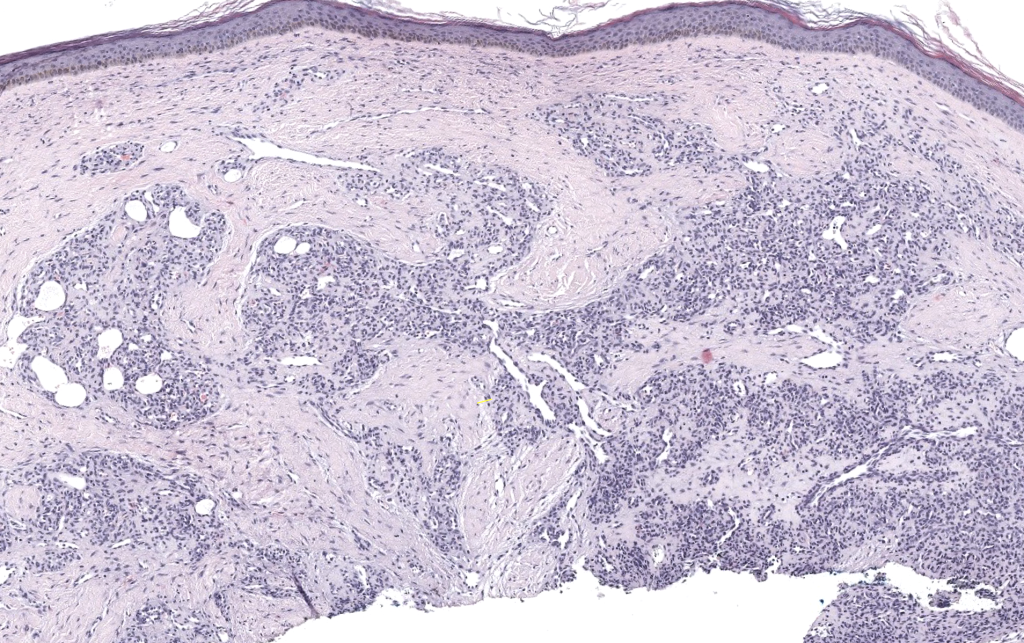
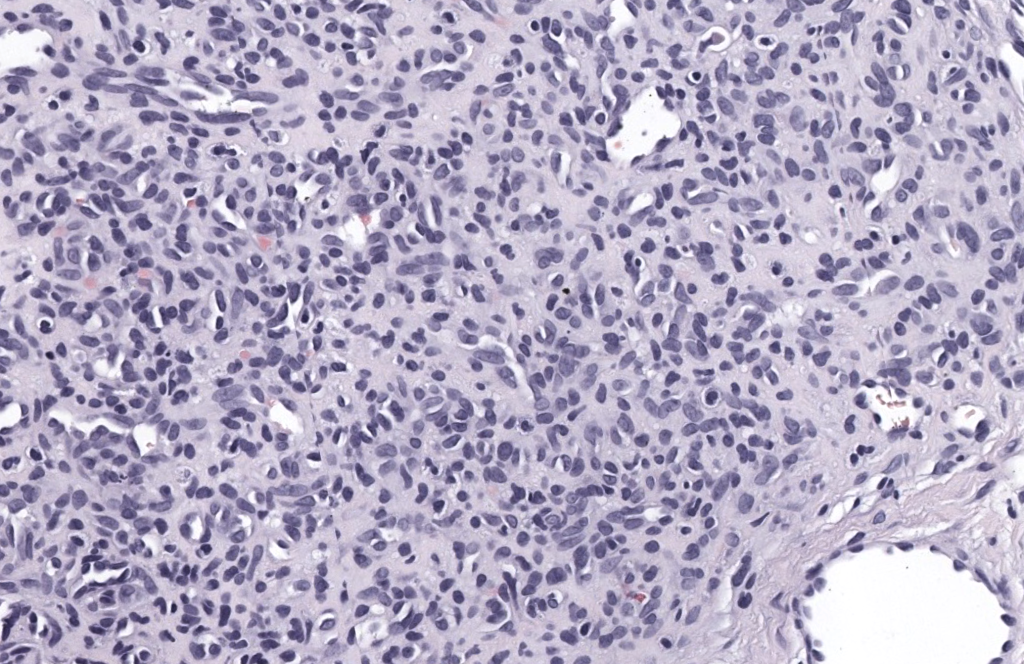
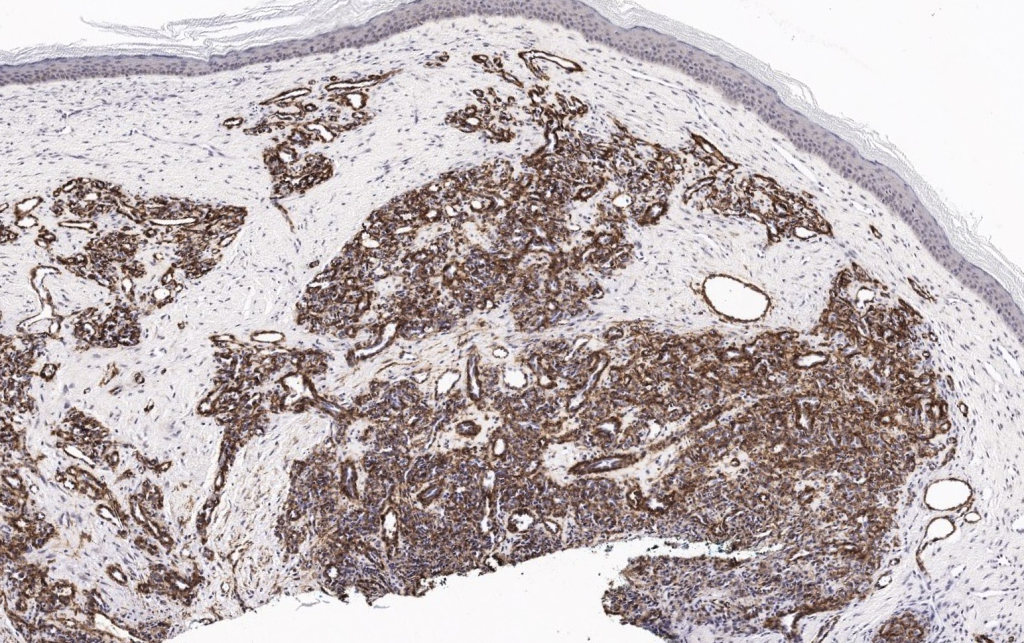

 |
|