-
Jackson JM, et al. Current Understanding of Seborrheic Keratosis: Prevalence, Etiology, Clinical Presentation, Diagnosis, and Management. J Drugs Dermatol. 2015;14(10):1119–1125. PMID: 26461823.
DOI: no consignado en PubMed.
Revisión centrada en prevalencia (83 millones de estadounidenses), manejo clínico habitual y métodos terapéuticos, con especial énfasis en crioterapia, curetaje y necesidad de opciones tópicas no invasivas.
https://pubmed.ncbi.nlm.nih.gov/26461823/
-
Wollina U. Seborrheic Keratoses – The Most Common Benign Skin Tumor of Humans. Open Access Maced J Med Sci.2018;6(10):1908–1912. PMID: 30559899.
DOI: 10.3889/oamjms.2018.402.
Revisión clínica que resume epidemiología, variantes clínicas/histológicas y opciones terapéuticas, subrayando su frecuencia extrema y la importancia del diagnóstico diferencial con tumores malignos.
https://pubmed.ncbi.nlm.nih.gov/30559899/
-
Hafner C, Vogt T. Seborrheic keratosis. J Dtsch Dermatol Ges. 2008;6(8):664–677. PMID: 18801147.
DOI: 10.1111/j.1610-0387.2008.06788.x.
Revisión clásica que integra clínica, histología, variantes, genética (FGFR3, PIK3CA) y la relación con luz UV, además del contexto del signo de Leser–Trélat.
https://pubmed.ncbi.nlm.nih.gov/18801147/
-
Barthelmann S, et al. Seborrheic keratosis. J Dtsch Dermatol Ges. 2023;21(3):241–256. PMID: 36892019.
DOI: 10.1111/ddg.14984.
Actualización reciente que revisa clasificación, variantes histológicas, bases moleculares y estrategias terapéuticas modernas, incluyendo terapias tópicas y láser.
https://pubmed.ncbi.nlm.nih.gov/36892019/
-
Heidenreich B, et al. Genetic alterations in seborrheic keratoses. Oncotarget. 2017;8(20):33393–33405. PMID: 28410231.
DOI: 10.18632/oncotarget.16698.
Estudio molecular que demuestra alta frecuencia de mutaciones en FGFR3, PIK3CA, RAS, AKT1 y EGFR en QS, confirmando su naturaleza neoplásica benigna clonal.
https://pubmed.ncbi.nlm.nih.gov/28410231/
-
Hafner C, et al. FGFR3 mutations in seborrheic keratoses are already present in flat lesions and associated with age and localization. Mod Pathol. 2007;20(8):895–903. PMID: 17585316.
DOI: 10.1038/modpathol.3800837.
Muestra que las mutaciones activadoras de FGFR3 aparecen ya en QS planas, se asocian a edad avanzada y regiones fotoexpuestas, reforzando el papel de FGFR3 en la patogénesis.
https://pubmed.ncbi.nlm.nih.gov/17585316/
-
Georgieva IA, et al. Low incidence of oncogenic EGFR, HRAS, and KRAS mutations in seborrheic keratosis. Am J Dermatopathol. 2014;36(8):635–642. PMID: 24051634.
DOI: 10.1097/DAD.0b013e31829e88d8.
Estudio que evalúa mutaciones en EGFR/HRAS/KRAS, mostrando baja incidencia comparada con otras neoplasias, lo que apoya la heterogeneidad molecular de las QS.
https://pubmed.ncbi.nlm.nih.gov/24051634/
-
Neel VA, et al. Sustained Akt Activity Is Required to Maintain Cell Viability in Seborrheic Keratosis, a Benign Epithelial Tumor. J Invest Dermatol. 2016;136(3):696–705. PMID: 26739095.
DOI: 10.1016/j.jid.2015.12.023.
Trabajo que demuestra dependencia de las células de QS de la vía PI3K/Akt; su inhibición induce apoptosis, aportando bases para posibles dianas terapéuticas.
https://pubmed.ncbi.nlm.nih.gov/26739095/
-
Gill D, et al. The prevalence of seborrheic keratoses in people aged 15 to 30 years. Arch Dermatol. 2000;136(6):759–762. PMID: 10871940.
DOI: no consignado en PubMed.
Estudio epidemiológico que demuestra que la QS no es exclusiva de edades avanzadas: ~24 % de adultos jóvenes presentan lesiones, cuestionando el término “queratosis senil”.
https://pubmed.ncbi.nlm.nih.gov/10871940/
-
Kim HS, et al. Comparative study on the age-related incidence of seborrheic keratosis and verruca plana: A nationwide population-based study. Sci Rep. 2024;14:2891. PMID: 38433172.
DOI: 10.1038/s41598-024-55617-1.
Estudio poblacional que compara incidencia de QS y verruga plana según edad, confirmando el fuerte incremento de QS en edades medias y avanzadas.
https://pubmed.ncbi.nlm.nih.gov/38433172/
-
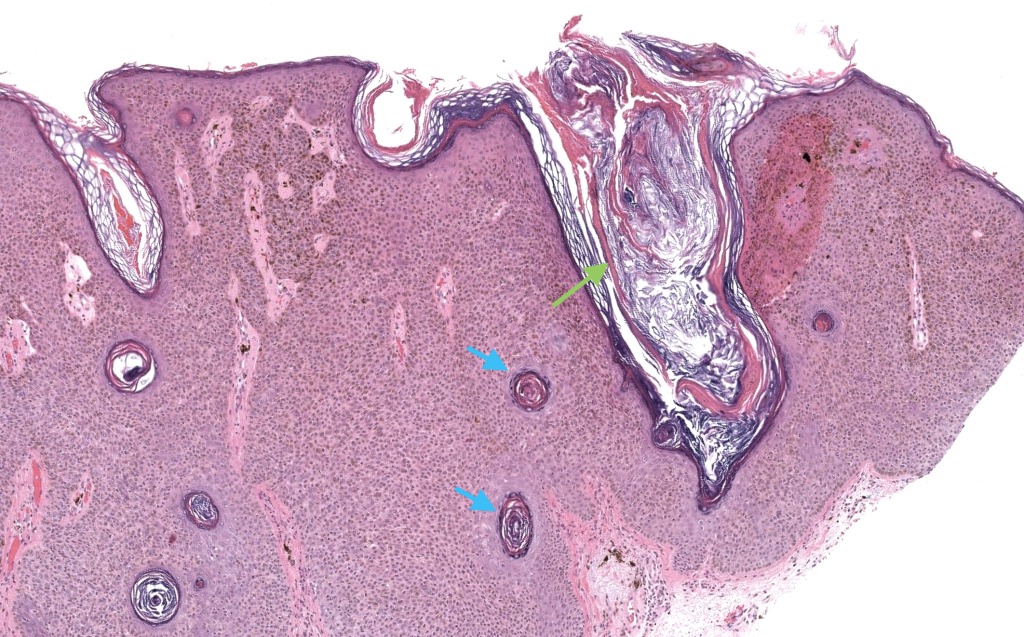
Takenouchi T. Key points in dermoscopic diagnosis of basal cell carcinoma and seborrheic keratosis in Japanese. J Dermatol. 2011;38(1):59–65. PMID: 21175757.
DOI: 10.1111/j.1346-8138.2010.01093.x.
Describe criterios dermatoscópicos clave para diferenciar QS de carcinoma basocelular en población japonesa, subrayando el valor de quistes tipo milium, orificios comedónicos y fisuras/crestas.
https://pubmed.ncbi.nlm.nih.gov/21175757/
-
Chen TY, et al. Cutaneous malignancies simulating seborrheic keratoses: An underappreciated phenomenon? J Cutan Pathol. 2017;44(9):747–748. PMID: 28589622.
DOI: 10.1111/cup.12975.
Serie de 4361 biopsias enviadas como “QS/ QS irritada”: 3.1 % resultaron malignas (principalmente CE, CBC y melanoma), destacando la importancia de biopsiar lesiones atípicas.
https://pubmed.ncbi.nlm.nih.gov/28589622/
-
Rajabi P, et al. Bowenoid transformation in seborrheic keratosis: A retrospective analysis of 429 patients. J Res Med Sci. 2012;17(3):217–221. PMID: 23267371.
DOI: no consignado en PubMed.
Estudio que identifica casos de enfermedad de Bowen sobre QS (≈1.2 %), mostrando que la transformación maligna se concentra en lesiones clínicamente atípicas.
https://pubmed.ncbi.nlm.nih.gov/23267371/
-
Goto K, et al. Seborrheic Keratosis With Malignant Transformation: A Clinicopathologic and Immunohistochemical Study of 11 Cases. Am J Dermatopathol. 2022;44(12):891–899. PMID: 36395445.
DOI: 10.1097/DAD.0000000000002245.
Analiza 11 casos de carcinoma escamoso in situ/invasor sobre QS, caracterizando patrones histológicos e inmunohistoquímicos (p53, PTEN, p16) asociados a transformación.
https://pubmed.ncbi.nlm.nih.gov/36395445/
-
Baumann LS, et al. Safety and efficacy of hydrogen peroxide topical solution 40% in patients with seborrheic keratoses: Results from 2 randomized, double-blind, placebo-controlled, phase 3 studies. J Am Acad Dermatol.2018;79(5):869–877.e4. PMID: 29864467.
DOI: 10.1016/j.jaad.2018.05.044.
Ensayos fase 3 que establecen eficacia y seguridad de peróxido de hidrógeno al 40 % (A-101) para QS elevadas, con tasas significativas de aclaramiento frente a vehículo.
https://pubmed.ncbi.nlm.nih.gov/29864467/
-
DuBois JC, et al. A-101, a stabilized hydrogen peroxide topical solution: dose-response profile in seborrheic keratosis. Dermatol Surg. 2018;44(7):927–934. PMID: 28902028.
DOI: 10.1097/DSS.0000000000001302.
Estudio de fase 2 que define el perfil dosis-respuesta de A-101 en QS, apoyando el uso de la formulación al 40 % como concentración óptima.
https://pubmed.ncbi.nlm.nih.gov/28902028/
-
Funkhouser CH, et al. Hydrogen Peroxide 40% Topical Solution for the Treatment of Seborrheic Keratoses. Ann Pharmacother. 2021;55(3):331–339. PMID: 32646224.
DOI: 10.1177/1060028020941793.
Revisión farmacológica que resume mecanismo de acción, datos de ensayos clínicos, perfil de seguridad y recomendaciones prácticas para HP40 en QS.
https://pubmed.ncbi.nlm.nih.gov/32646224/
-
Natarelli N, et al. Efficacy and safety of topical treatments for seborrheic keratoses: A systematic review. J Dermatolog Treat. 2023;34(1):2220254. PMID: 36215682.
DOI: 10.1080/09546634.2022.2133532.
Revisión sistemática de tratamientos tópicos para QS (incluyendo HP40, TCA, otros agentes), discutiendo evidencias, limitaciones y perfil de riesgo/beneficio.
https://pubmed.ncbi.nlm.nih.gov/36215682/
-
Leonardi CL, et al. Seborrheic keratoses from the genital region may contain human papillomavirus DNA. Arch Dermatol. 1991;127(8):1203–1206. PMID: 1650542.
DOI: no consignado en PubMed.
Demuestra presencia de ADN de VPH en ~42 % de lesiones “tipo QS” en región genital, sugiriendo que algunas corresponden a lesiones relacionadas con VPH o colisiones verruga/QS.
https://pubmed.ncbi.nlm.nih.gov/1650542/
-
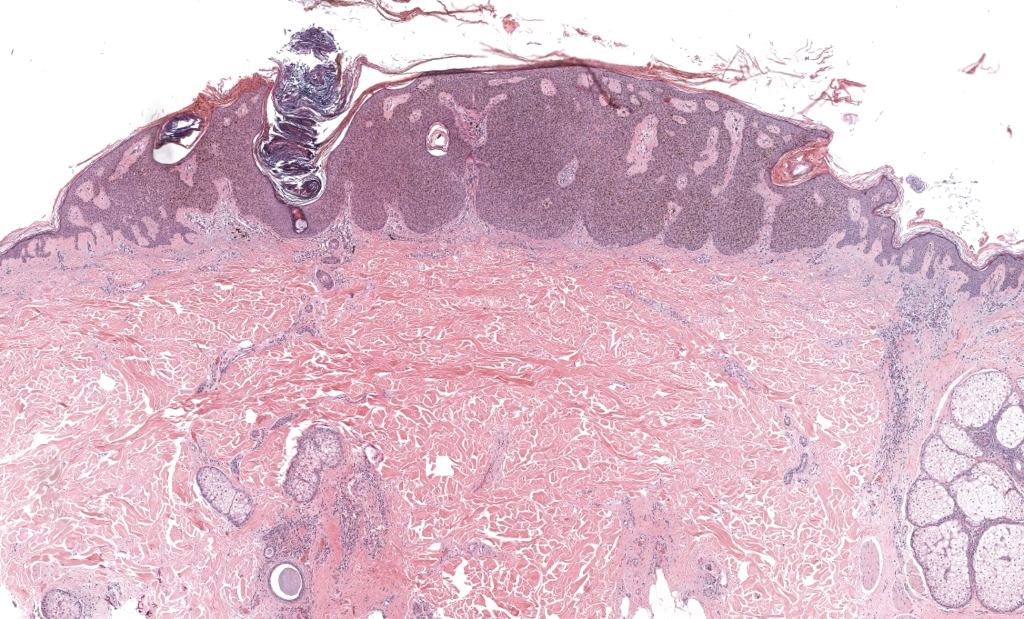
Lahbacha B, et al. Seborrheic Keratosis: Report of a Rare Presentation and Reminder of the Current Knowledge of the Problem. Clin Pathol. 2024;17:2632010X241255874. PMID: 38799019.
DOI: 10.1177/2632010X241255874.
Caso de QS gigante abdominal con revisión concisa de conocimientos actuales, subrayando importancia de diferenciarla de melanoma y carcinoma verrucoso.
https://pubmed.ncbi.nlm.nih.gov/38799019/



 |
|