-
Parisi R, et al. National, regional, and worldwide epidemiology of psoriasis. J Invest Dermatol. 2020;140(4):846–854. PMID: 32467098. DOI: 10.1016/j.jid.2019.08.032. Resumen: Revisión global con estimaciones por regiones y tendencias; confirma amplia variabilidad geográfica de prevalencia. PubMed
-
Damiani G, et al. The Global, Regional, and National Burden of Psoriasis. Front Med (Lausanne). 2021;8:743180. PMID: 34977058. DOI: 10.3389/fmed.2021.743180. Resumen: Análisis GBD 2019 con incidencia, prevalencia y DALYs; similar por sexo; cuantifica cargas por SDI. PubMed / PMC
-
Kim WB, et al. Diagnosis and management of psoriasis. Can Fam Physician. 2017;63(4):278–285. PMID: 28500197. Resumen: Revisión clínica pragmática de presentación, diagnóstico y manejo inicial. PMC
-
Raharja A, et al. Psoriasis: a brief overview. Clin Med (Lond). 2021;21(3):170–173. PMID: 34011518. DOI:10.7861/clinmed.2021-0091. Resumen: Panorama de variantes clínicas y abordaje general. PMC
-
Chhabra N, et al. Recent update on immunopathogenesis of psoriasis. Immunol Lett. 2022;244:1–8. PMID: 36272272. DOI: 10.1016/j.imlet.2022.10.004. Resumen: Síntesis actual del eje IL-23/Th17/IL-17 y mediadores emergentes. PMC
-
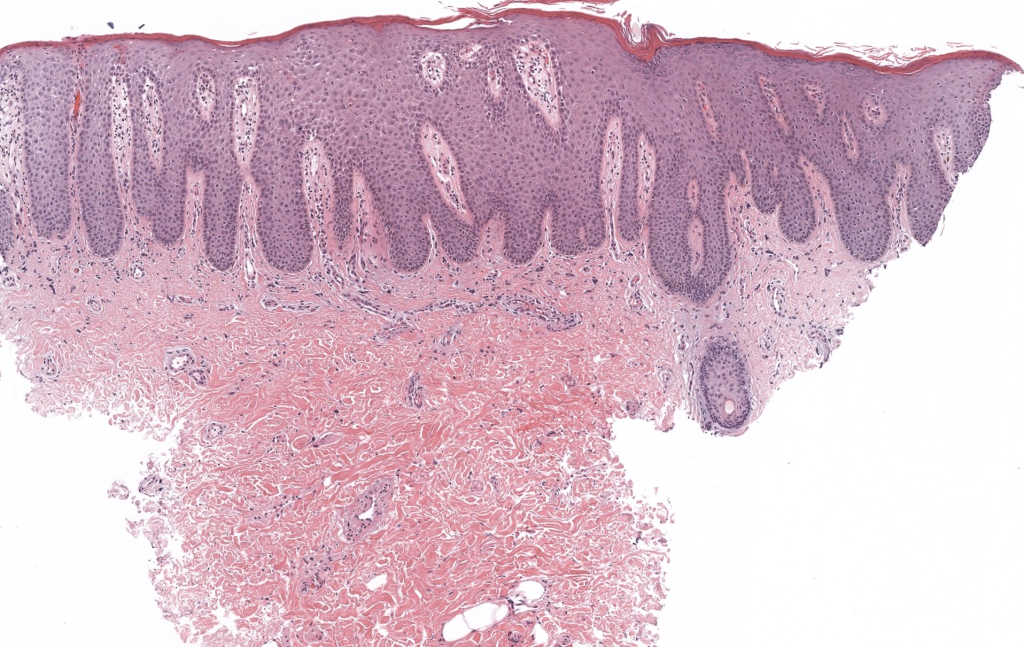
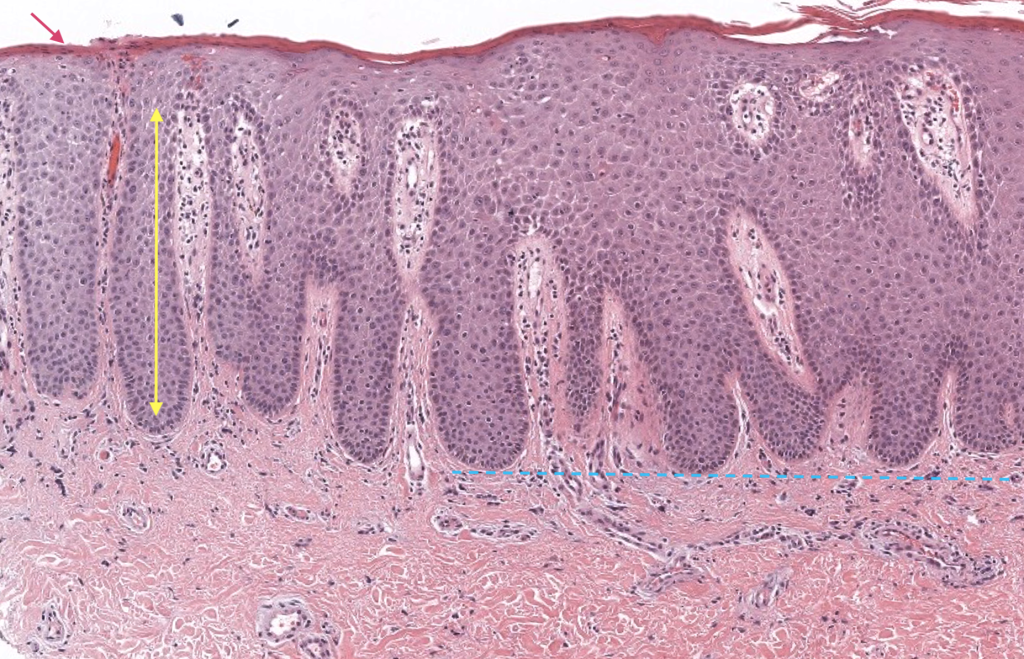
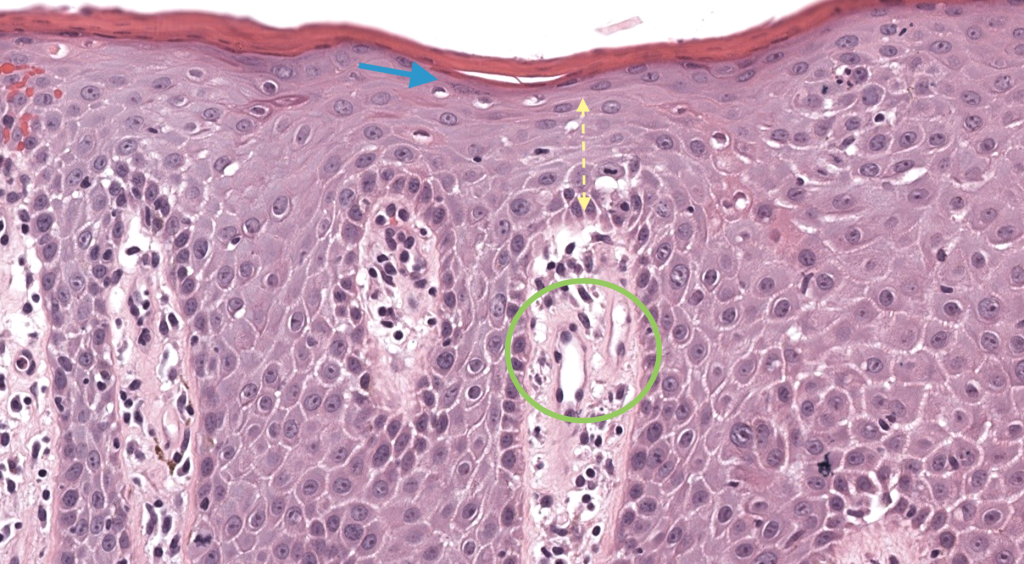
Balan S, et al. Histopathological approach to psoriasis. J Oral Maxillofac Pathol. 2021;25(3):367–372. PMID:35059986. DOI: 10.4103/jomfp.JOMFP_291_21. Resumen: Rasgos microscópicos cardinales (Munro/Kogoj, acantosis regular, etc.). PMC
-
Park Y, et al. Histopathology of inflammatory skin diseases… Ann Dermatol. 2016;28(3):321–329. PMID: 27303187. DOI: 10.5021/ad.2016.28.3.321. Resumen: Diferenciales histológicos psoriasiformes y criterios prácticos. PMC
-
Ham SP, et al. Validity of Diagnostic Codes… Ann Dermatol. 2020;32(2):139–146. PMID: 33911722. DOI:10.5021/ad.2020.32.2.139. Resumen: Valida uso de códigos ICD-10 L40.* y detalla subcódigos clínicos. PMC
-
Hong JJ, et al. Genital and inverse/intertriginous psoriasis. Dermatol Ther (Heidelb). 2021;11(3):799–818. PMID:33914293. DOI: 10.1007/s13555-021-00530-7. Resumen: Manejo práctico y seguridad en áreas delicadas. PMC
-
Beck KM, et al. Treatment of genital psoriasis: systematic review. Dermatol Ther (Heidelb). 2018;8(4):509–525. PMID: 30145740. DOI: 10.1007/s13555-018-0262-1. Resumen: Evidencia de tópicos y sistémicos; esteroides de baja potencia e inhibidores de calcineurina. PMC
-
Sbidian E, et al. Systemic pharmacological treatments… Cochrane NMA. Cochrane Database Syst Rev.2022;4:CD011535. PMID: 35603936. DOI: 10.1002/14651858.CD011535.pub5. Resumen: IL-17/23 e infliximab superiores en PASI90 (inducción). PubMed
-
Menter A, et al. AAD-NPF guidelines: biologics. J Am Acad Dermatol. 2019;80(4):1029–1072. PMID: 30772098. DOI: 10.1016/j.jaad.2018.11.057. Resumen: Recomendaciones de selección y monitorización de biológicos. PubMed
-
Elmets CA, et al. AAD-NPF guidelines: sistémicos no biológicos. J Am Acad Dermatol. 2020;82(6):1445–1486. PMID: 32738429. DOI: 10.1016/j.jaad.2020.02.044. Resumen: Uso seguro de metotrexato, ciclosporina, acitretina, apremilast y fototerapia. PubMed
-
Puig L, et al. Delphi consenso clínico en GPP (incluye ICD-11 EA90.40). J Eur Acad Dermatol Venereol.2024;38(6):950–964. PMID: 38212927. DOI: 10.1111/jdv.19775. Resumen: Algoritmo de diagnóstico/terapia y referencia de codificación ICD-11. PMC
-
Bachelez H, et al. Spesolimab en GPP (EFFISAYIL-1). N Engl J Med. 2021;385:2431–2440. PMID: 34936739. DOI:10.1056/NEJMoa2111563. Resumen: Anti-IL-36R con aclaramiento rápido de pústulas en brote de GPP. PubMed
-
Singh RK, et al. Erythrodermic psoriasis: pathophysiology & current treatment. Am J Clin Dermatol. 2016;17(5):529–543. PMID: 27325435. DOI: 10.1007/s40257-016-0202-3. Resumen: Recomienda ciclosporina/infliximab en agudo, acitretina/metotrexato en estable. PMC
-
Garshick MS, et al. Cardiovascular risk in psoriasis. Curr Atheroscler Rep. 2021;23(7):36. PMID: 33884549. DOI:10.1007/s11883-021-00914-5. Resumen: Revisión de asociación independiente con eventos CV y tamizaje. PMC
-
Gelfand JM, et al. MI risk in psoriasis. JAMA. 2006;296:1735–1741. PMID: 17032986. DOI:10.1001/jama.296.14.1735. Resumen: Mayor riesgo de IAM, especialmente en enfermedad severa y pacientes jóvenes. PubMed
-
Micali G, et al. Inverse psoriasis: diagnosis to treatment. Clin Cosmet Investig Dermatol. 2019;12:953–965. PMID:31908476. DOI: 10.2147/CCID.S197783. Resumen: Características clínicas en pliegues y terapias de primera línea. PMC
-
Eshwar V, et al. Safety of IL-17A inhibitors. Drug Saf. 2022;45(12):1383–1398. PMID: 36197325. DOI:10.1007/s40264-022-01243-5. Resumen: Riesgo de candidiasis/RTIs y consideraciones de EII. PMC



 |
|