-
Gorouhi F, Davari P, Fazel N. Cutaneous and mucosal lichen planus: a comprehensive review of clinical subtypes, risk factors, diagnosis, and prognosis. ScientificWorldJournal. 2014;2014:742826.
DOI: 10.1155/2014/742826 – PMID: 24672362.
Revisión amplia de LP cutáneo y mucoso, resume subtipos clínicos, curso, factores de riesgo (incluyendo VHC), pronóstico y bases diagnósticas.
PubMed
-
Ioannides D, et al. European S1 guidelines on the management of lichen planus. J Eur Acad Dermatol Venereol. 2020;34(7):1403-1414.
DOI: 10.1111/jdv.16464 – PMID: 32678513.
Guía europea S1 que establece recomendaciones terapéuticas para LP cutáneo, LPO, LPP, ungueal y genital, con algoritmos de tratamiento.
PubMed
-
Solimani F, et al. Lichen planus – a clinical guide. J Dtsch Dermatol Ges. 2021;19(6):864-882.
DOI: 10.1111/ddg.14565 – PMID: 34096678.
Guía clínica moderna con enfoque práctico sobre variantes de LP, diagnóstico diferencial y opciones terapéuticas para dermatólogos.
PubMed
-
Le Cleach L, Chosidow O. Clinical practice. Lichen planus. N Engl J Med. 2012;366(8):723-732.
DOI: 10.1056/NEJMcp1103641 – PMID: 22356325.
Artículo de práctica clínica que resume la historia natural, clínica, diagnóstico y tratamiento de LP en formato orientado al clínico general.
PubMed
-
Boorghani M, et al. Oral lichen planus: clinical features, etiology, treatment and management; a review of literature. J Dent Res Dent Clin Dent Prospects. 2010;4(1):3-9.
DOI: 10.5681/joddd.2010.002 – PMID: 22991586.
Revisión enfocada en LPO: clínica, factores etiológicos, riesgo de malignización y estrategias de manejo terapéutico.
PubMed
-
Jacques CMC, et al. Oral lichen planus part I: epidemiology, clinics, etiology, immunopathogeny, and diagnosis. Skinmed. 2003;2(6):342-347.
DOI: 10.1111/j.1540-9740.2003.02038.x – PMID: 14673245.
Revisión clásica de LPO que detalla formas clínicas, epidemiología y bases inmunopatogénicas, con énfasis en diagnóstico y diferenciales.
PubMed
-
Sugerman PB, et al. The pathogenesis of oral lichen planus. Crit Rev Oral Biol Med. 2002;13(4):350-365.
DOI: 10.1177/154411130201300405 – PMID: 12191961.
Revisión fundamental sobre mecanismos patogénicos de LPO, detallando vías inmunes celulares, mastocitos y MMP.
PubMed
-
DeAngelis LM, et al. The immunopathogenesis of oral lichen planus – Is there a role for mucosal associated invariant T cells? J Oral Pathol Med. 2019;48(7):552-559.
DOI: 10.1111/jop.12898 – PMID: 31172572.
Estudia el papel de células MAIT en LPO, ampliando el entendimiento de la respuesta inmune mucosa en esta entidad.
PubMed
-
Omal PM, et al. Prevalence of oral, skin, and oral and skin lesions of lichen planus in patients visiting a dental school in southern India. Indian J Dermatol. 2012;57(2):107-109.
DOI: 10.4103/0019-5154.94276 – PMID: 22615505.
Estudio transversal que compara prevalencia de LP cutáneo vs oral en un entorno de consulta dental, resaltando predominio de afectación oral.
PubMed
-
Li C, et al. Global Prevalence and Incidence Estimates of Oral Lichen Planus: A Systematic Review and Meta-analysis. JAMA Dermatol. 2020;156(2):172-181.
DOI: 10.1001/jamadermatol.2019.3797 – PMID: 31895418.
Metaanálisis que cuantifica la prevalencia global de LPO y su distribución por continentes, sexo y edad.
PubMed
-
Lodi G, et al. Hepatitis C virus infection and lichen planus: a systematic review with meta-analysis. Oral Dis. 2010;16(7):601-612.
DOI: 10.1111/j.1601-0825.2010.01670.x – PMID: 20412447.
Metaanálisis que demuestra asociación significativa entre infección por VHC y LP/LPO, con variaciones regionales.
PubMed
-
Alaizari NA, et al. Hepatitis C virus infections in oral lichen planus: a systematic review and meta-analysis. Aust Dent J. 2016;61(3):282-287.
DOI: 10.1111/adj.12382 – PMID: 26475515.
Metaanálisis centrado en LPO que confirma relación positiva con VHC y discute implicaciones clínicas.
PubMed
-
González-Moles MÁ, et al. Malignant transformation risk of oral lichen planus: A systematic review and comprehensive meta-analysis. Oral Oncol. 2019;96:121-130.
DOI: 10.1016/j.oraloncology.2019.07.012 – PMID: 31422203.
Metaanálisis que estima riesgo de transformación maligna en LPO y lesiones liquenoides, y factores clínicos de riesgo.
PubMed
-
Idrees M, et al. Oral lichen planus has a very low malignant transformation rate: A systematic review and meta-analysis using strict diagnostic and inclusion criteria. J Oral Pathol Med. 2021;50(3):287-298.
DOI: 10.1111/jop.12996 – PMID: 31981238.
Metaanálisis que, utilizando criterios diagnósticos estrictos, demuestra que el riesgo real de malignización de LPO es menor que lo previamente reportado.
PubMed
-
Lodolo M, et al. Histopathology of oral lichen planus and oral lichenoid lesions: An exploratory cross-sectional study. Oral Dis. 2023;29(3):1259-1268.
DOI: 10.1111/odi.14112 – PMID: 34951080.
Estudio que compara características histológicas entre LPO y lesiones liquenoides orales, destacando criterios diferenciales.
PubMed
-
Whittington CP, et al. Hypertrophic Lichen Planus: An Up-to-Date Review and Differential Diagnosis. Arch Pathol Lab Med. 2024;148(6):659-665.
DOI: 10.5858/arpa.2022-0515-RA – PMID: 37327190.
Revisión centrada en LP hipertrófico, sus diferenciales (incluida queratosis actínica/cáncer) y claves histopatológicas.
PubMed
-
Tandon YK, et al. A histologic review of 27 patients with lichen planopilaris. J Am Acad Dermatol. 2008;59(1):91-98.
DOI: 10.1016/j.jaad.2008.03.007 – PMID: 18571598.
Serie histológica que define características típicas de LPP y ayuda a diferenciarlo de otras alopecias cicatriciales.
PubMed
-
Cribier B, et al. Treatment of lichen planus. An evidence-based medicine analysis of efficacy. Arch Dermatol. 1998;134(12):1521-1530.
DOI: 10.1001/archderm.134.12.1521 – PMID: 9875189.
Análisis clásico EBM que resume la evidencia disponible (hasta esa fecha) de diversas terapias sistémicas y tópicas en LP.
PubMed
-
Hanna R, et al. Emerging potential of phototherapy in management of symptomatic oral lichen planus: A systematic review of randomised controlled clinical trials. J Biophotonics. 2023;16(7):e202300046.
DOI: 10.1002/jbio.202300046 – PMID: 37017292.
Revisión sistemática de ensayos controlados que evalúan fototerapia y fotobiomodulación en LPO sintomático.
PubMed
-
Niemczyk W, et al. Use of platelet-rich plasma (PRP) and injectable platelet-rich fibrin (i-PRF) in oral lichen planus treatment: a systematic review of randomized controlled trials. BMC Oral Health. 2025;25(1):832.
DOI: 10.1186/s12903-025-06189-7 – PMID: 40437498.
Revisión sistemática que analiza ensayos con PRP/i-PRF en LPO, mostrando mejoría sintomática y buena seguridad a corto plazo.
PubMed


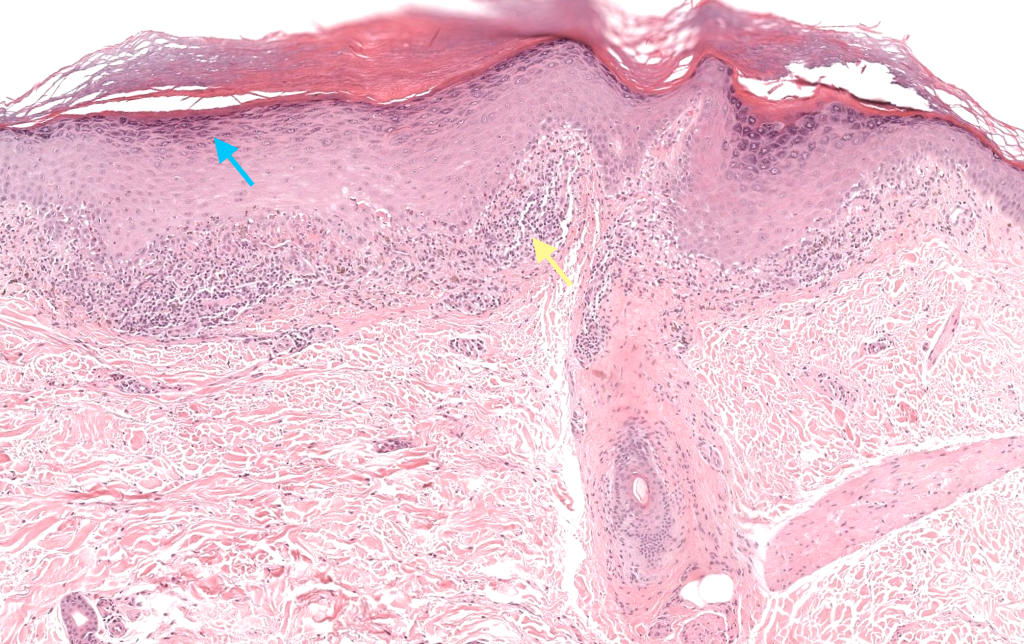
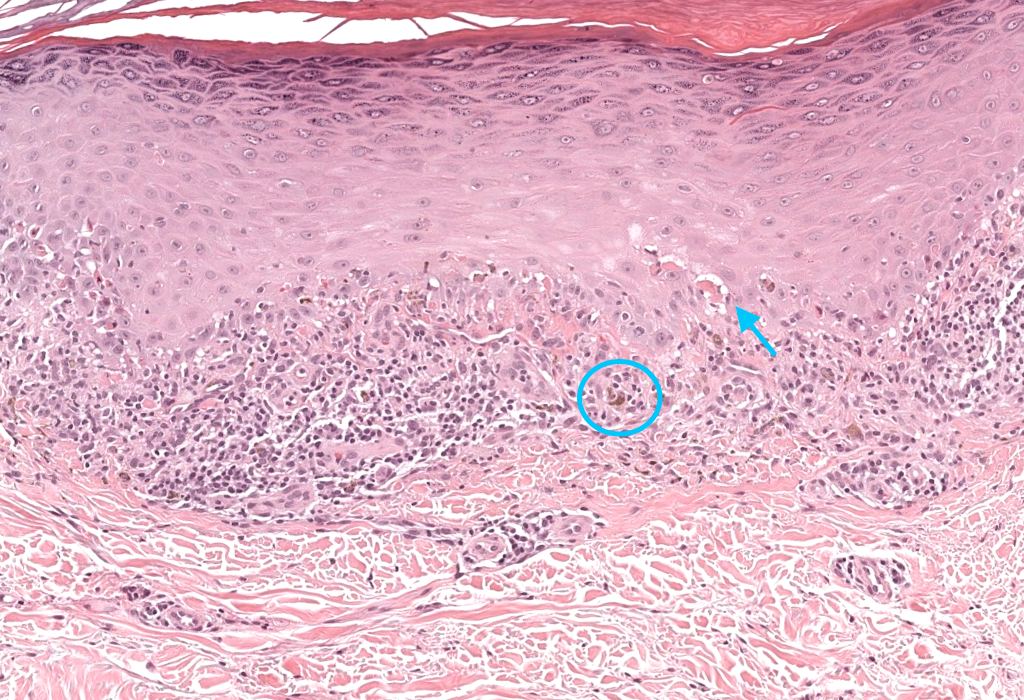
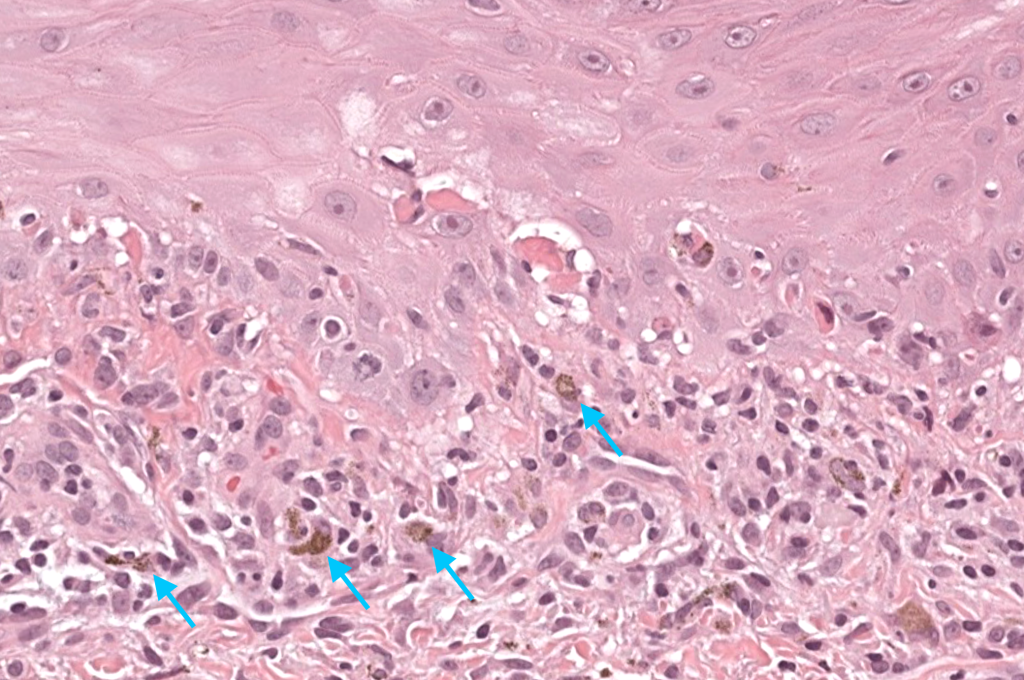

 |
|