- Definición y sinónimos
- Proliferación benigna y localizada de glándulas sebáceas maduras, que clínicamente se manifiesta como pápulas amarillentas o color piel, umbilicadas, en piel fotoexpuesta (sobre todo cara). Farci 2023
- Sinónimos frecuentes: “hiperplasia de glándulas sebáceas”, “hiperplasia sebácea senil”, “senile sebaceous hyperplasia”. Farci 2023
- Historia
- Descrita desde principios del siglo XX como lesión benigna asociada a envejecimiento cutáneo; el término “senile sebaceous hyperplasia” se populariza en la segunda mitad del siglo XX (series clásicas de casos geriátricos). Marques 1969, Czarnecki 1986
- Hoy se entiende como lesión hamartomatosa/adnexal benigna más que como neoplasia verdadera. Iacobelli 2017
- Epidemiología
- Muy frecuente en adultos de mediana edad y ancianos; prevalencia aproximada en controles sanos 20–25 %. Salim 2006, Farci 2023
- Neonatal: formas transitorias muy comunes (pápulas faciales que remiten espontáneamente). Farci 2023
- Mayor frecuencia en fototipos claros y en piel fotoenvejecida; predominio discreto en varones en algunas series. Farci 2023
- Prevalencia claramente aumentada en trasplantados renales y otros inmunosuprimidos (hasta ~30 % en algunas series con ciclosporina). Salim 2006, Pang 2005, Levandoski 2017
- Códigos
- ICD-10: L73.8 (Otros trastornos de los folículos pilosos)
- ICD-11: ED91.1 (Hiperplasia de las glándulas sebáceas)
- Checklist diagnóstico (rápido)
- Clínica imprescindible
- Adulto (o trasplantado/inmunosuprimido) con una o múltiples pápulas 2–4 mm, color piel-amarillo, blandas.
- Localizadas en cara u otra zona clásica (párpado, areola, genitales externos).
- Umbilicatura/depresión central, ocasionalmente con salida de sebo.
- Sin ulceración espontánea ni dolor relevante.
- Dermatoscopia (ideal)
- Lobulillos blanco-amarillos.
- Vascularización en corona (“crown vessels”) que rodean la lesión sin cruzar el centro.
- Gabinete / histología (solo si duda)
- Cuando se sospecha CBC u otro tumor, realizar:
- Dermatoscopia de alta calidad y, si se dispone, RCM.
- Biopsia punch o shave profundo incluyendo dermis superficial.
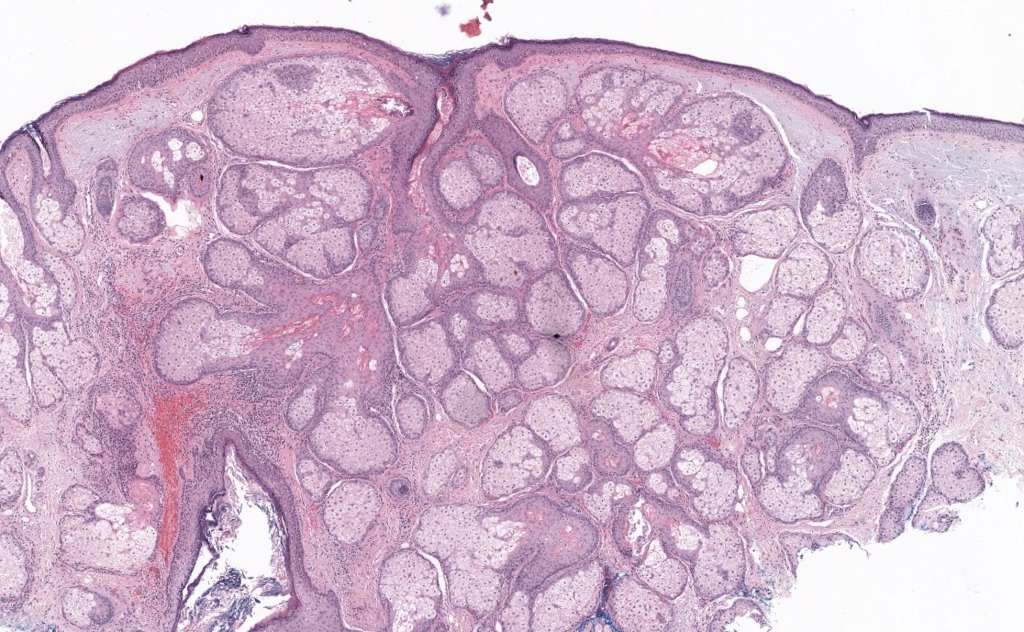
- Histología: lóbulos sebáceos aumentados con sebocitos maduros alrededor de ducto infundibular dilatado, sin atipia.
- Cuando se sospecha CBC u otro tumor, realizar:
- Si todos los ítems se cumplen → diagnóstico de HS es muy probable; si hay dudas (lesión solitaria atípica, crecimiento rápido, ulceración) → biopsia obligatoria.
- Clínica imprescindible



 |
|