- Definición y sinónimos
- Tumor cutáneo benigno, fibroso y queratósico, que se origina en la dermis acral y se presenta como una pápula o nódulo pequeño, solitario, firme, casi siempre en dedos de manos o pies, con un característico collarete hiperqueratósico en la base. Kint 1985,Shih 2019,Wang 2024,Navea 2023
- Nombres alternativos:
- Fibroqueratoma digital adquirido (FQDA)
- Acquired digital fibrokeratoma (ADF)
- Fibroqueratoma acral adquirido
- Fibroqueratoma periungueal/epiungueal adquirido (cuando compromete aparato ungueal) Lencastre 2019,Göktay 2015
- Historia
- Epidemiología
- Tumor raro; la incidencia real es desconocida y la mayoría de datos provienen de series pequeñas y casos aislados.Shih 2019,Wang 2024
- Predomina en adultos de mediana edad (media ~40–50 años), con ligero predominio masculino.Kint 1985,Wang 2024
- Localización: la gran mayoría en dedos de manos o pies (periungueales o no), rara vez en plantas o talón.Bart 1968,Shih 2019,Navea 2023
- Casos pediátricos son excepcionales; se ha reportado un caso en un niño de 6 años, probablemente el más joven descrito.Vance 2025
- Códigos ICD-10 e ICD-11 (orientativo)
- ICD-10-CM: usualmente se codifica dentro de D23.x – Otros tumores benignos de la piel, seleccionando subcategoría por localización (miembro superior, miembro inferior, etc.), al no existir código específico para FQDA.
- ICD-11: se ubica dentro del grupo 2F8– Neoplasias benignas de la piel, ajustando por región anatómica (mano, pie).
- Checklist diagnóstico (rápido)
- Clínica imprescindible
- Pápula/nódulo solitario acral (dedo mano/pie), firme, <1–1.5 cm.
- Color piel o rosado, con collarete hiperqueratósico en la base.
- Evolución lenta (meses-años), generalmente asintomática.
- Ubicación típica: dorso/lado de dedo o región periungueal.
- Datos que reforzan el diagnóstico
- Ausencia de dolor intenso típico de glomus.
- Ausencia de sangrado fácil tipo granuloma piogénico.
- No hay múltiples lesiones periungueales (si las hay, valorar Koenen/esclerosis tuberosa).
- Paraclínicos mínimos
- Dermoscopia (opcional): área central homogénea blanquecina-rosada ± vasos finos, borde hiperqueratósico.Shih 2019
- No se requieren análisis de laboratorio específicos.
- Biopsia
- Biopsia escisional o shave profundo incluyendo la base de implantación y dermis profunda.
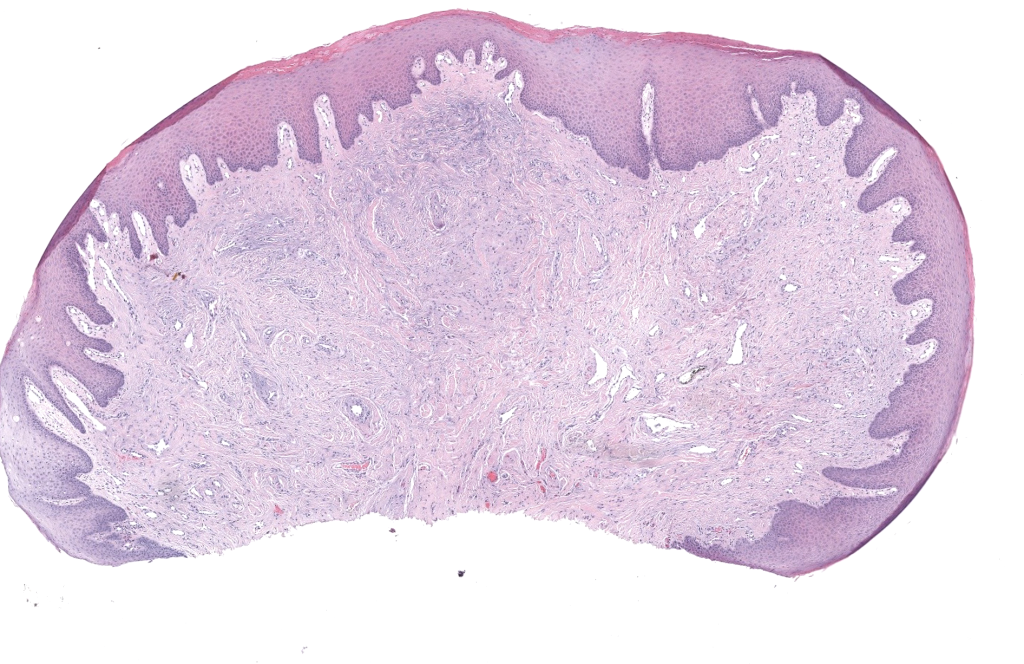
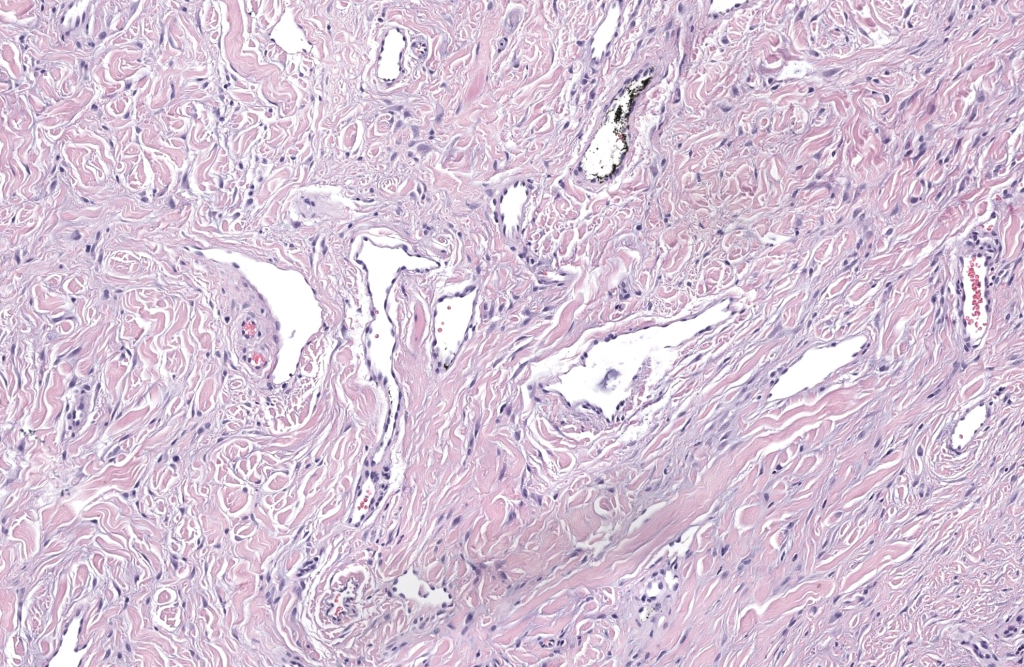
- Histología: hiperqueratosis, acantosis, colágeno grueso vertical, fibroblastos blandos, capilares finos, sin atipia significativa.Kint 1985,Wang 2024
- IHQ (si duda): Factor XIIIa+, CD34– o mínimo; VPH– si se sospecha verruga.McNiff 2005,Göktay 2015
- Clínica imprescindible



 |
|