-
Watts PJ, Khachemoune A. Subcorneal pustular dermatosis: A review of 30 years of progress. Am J Clin Dermatol.2016;17(6):653-671.
DOI: 10.1007/s40257-016-0202-8. PMID: 27349653.
Revisión amplia de la literatura sobre DPS en las últimas tres décadas: clínica, asociaciones (incluyendo gammopatías IgA), patogénesis, diferenciales con psoriasis pustulosa y pénfigo IgA, y opciones terapéuticas con énfasis en dapsona, retinoides, inmunosupresores, biológicos y fototerapia.
Enlace: https://pubmed.ncbi.nlm.nih.gov/27349653/
-
Cheng S, Edmonds E, Ben-Gashir M, Yu RC. Subcorneal pustular dermatosis: 50 years on. Clin Exp Dermatol.2008;33(3):229-233.
DOI: 10.1111/j.1365-2230.2008.02706.x. PMID: 18355359.
Revisión histórica a 50 años de la descripción original, resumiendo criterios diagnósticos clínico-histológicos, asociaciones sistémicas (incluyendo gammopatía IgA y neoplasias) y respuesta a dapsona y otras terapias.
Enlace: https://pubmed.ncbi.nlm.nih.gov/18355359/
-
Bhargava S, Kumar U, Kroumpouzos G. Subcorneal pustular dermatosis: Comprehensive review and report of a case presenting during pregnancy. Int J Womens Dermatol. 2020;6(3):131-136.
DOI: 10.1016/j.ijwd.2020.02.003. PMID: 32637535.
Revisión concisa y caso de DPS de inicio en embarazo tratado exitosamente con dapsona; discute el posible papel del entorno Th17/Th2 gestacional en la patogénesis y repasa en detalle clínica, asociaciones y manejo.
Enlace: https://pubmed.ncbi.nlm.nih.gov/32637535/
-
Abreu Velez AM, Smith JG Jr, Howard MS. Subcorneal pustular dermatosis: an immunohistopathological perspective. Int J Clin Exp Pathol. 2011;4(5):526-529.
PMID: 21738824.
Caso de DPS con estudio detallado de inmunofluorescencia e inmunohistoquímica que demuestra depósitos de fibrinógeno, inmunoglobulinas y C3, así como expresión de HLA-DP/DQ/DR y marcadores de mastocitos/macrófagos, apoyando un complejo trasfondo inmune en DPS.
Enlace: https://pubmed.ncbi.nlm.nih.gov/21738824/
-
Ono S, et al. Subcorneal pustular dermatosis exhibiting a high serum TARC/CCL17 level. Acta Derm Venereol.2013;93(3):355-356.
DOI: 10.1159/000348241. PMID: 23525135.
Caso de DPS con TARC/CCL17 sérico muy elevado, lo que sugiere participación de vías Th2/Th17; discute implicaciones para la comprensión inmunológica de las dermatosis neutrofílicas.
Enlace: https://pubmed.ncbi.nlm.nih.gov/23525135/
-
Takematsu H, Tagami H. Quantification of chemotactic peptides (C5a anaphylatoxin and IL-8) in psoriatic lesional skin. Arch Dermatol. 1993;129(1):74-80.
PMID: 8420495.
Estudio que cuantifica C5a/C5a-desArg e IL-8 en psoriasis y dermatosis pustulosas estériles, incluyendo DPS; demuestra aumentos significativos de estos quimioatrayentes en escamas lesionales, apoyando su papel en la migración transepidérmica de neutrófilos.
Enlace: https://pubmed.ncbi.nlm.nih.gov/8420495/
-
Kasha TH Jr, Epinette WW, Byers HR, et al. Subcorneal pustular dermatosis (Sneddon-Wilkinson disease) in association with a monoclonal IgA gammopathy: a report and review of the literature. J Am Acad Dermatol. 1988;19(5 Pt 2):965-970.
PMID: 3056995.
Describe DPS asociada a gammopatía monoclonal IgA con revisión de literatura que cuantifica la frecuencia de esta asociación, resaltando la necesidad de cribado hematológico sistemático.
Enlace: https://pubmed.ncbi.nlm.nih.gov/3056995/
-
Wallach D, Cottenot F. Subcorneal pustular dermatosis and monoclonal IgA. Arch Dermatol. 1982;118(2):103-108.
PMID: 6809031.
Serie de casos que establece la relación entre DPS y paraproteinemia IgA, discutiendo la posible naturaleza paraneoplásica en algunos pacientes.
Enlace: https://pubmed.ncbi.nlm.nih.gov/6809031/
-
von dem Borne PA, et al. Complete remission of skin lesions in a patient with subcorneal pustular dermatosis treated with antimyeloma therapy: association with disappearance of M-protein. Acta Derm Venereol. 2017;97(8):1049-1050.
PMID: 27516004.
Caso que muestra remisión completa de DPS tras tratamiento del mieloma asociado, con desaparición de la proteína M, apoyando un vínculo patogénico directo entre la gammopatía y la dermatosis.
Enlace: https://pubmed.ncbi.nlm.nih.gov/27516004/
-
Yasuda M, et al. Subcorneal pustular dermatosis type of IgA pemphigus: demonstration of autoantibodies to desmocollin-1 and clinical review. Br J Dermatol. 2000;143(1):144-148.
PMID: 10886149.
Define el subtipo de pénfigo IgA tipo DPS y demuestra autoanticuerpos IgA dirigidos contra desmocolina-1, delimitando mejor la frontera entre DPS clásica y las variantes de pénfigo IgA.
Enlace: https://pubmed.ncbi.nlm.nih.gov/10886149/
-
Hodak E, et al. The clinical and histopathological spectrum of IgA pemphigus—report of two cases. Clin Exp Dermatol. 1990;15(3):198-204.
PMID: 2279341.
Describe el espectro clínico e histológico del pénfigo IgA, incluyendo formas tipo DPS, y enfatiza la importancia de la inmunofluorescencia para distinguirlo de DPS y otras dermatosis pustulosas.
Enlace: https://pubmed.ncbi.nlm.nih.gov/2279341/
-
Sanchez NP, Van Scott EJ, Stoughton RB, et al. Subcorneal pustular dermatosis and pustular psoriasis. A clinicopathologic correlation. Arch Dermatol. 1983;119(12):903-911.
PMID: 6351757.
Estudio clásico que compara clínicamente e histológicamente DPS y psoriasis pustulosa, destacando solapamientos y criterios útiles para la diferenciación.
Enlace: https://pubmed.ncbi.nlm.nih.gov/6351757/
-
Owczarczyk-Saczonek A, et al. Clinicopathologic retrospective analysis of annular pustular psoriasis. J Cutan Pathol.2019;46(1):19-27.
PMID: 30564836.
Análisis retrospectivo de psoriasis pustulosa anular; relevante como diferencial de DPS y para entender variaciones histológicas de la psoriasis pustulosa.
Enlace: https://pubmed.ncbi.nlm.nih.gov/30564836/
-
Alhafi A, et al. Subcorneal pustular dermatosis in paediatrics: a case report and review of the literature. Dermatol Ther (Heidelb). 2021;11(1):315-322.
PMID: 35004040.
Caso pediátrico con revisión de los pocos casos descritos en niños, subrayando diferencias epidemiológicas y consideraciones terapéuticas en población pediátrica.
Enlace: https://pubmed.ncbi.nlm.nih.gov/35004040/
-
Bordignon M, et al. Subcorneal pustular dermatosis (Sneddon-Wilkinson disease) with absence of desmoglein 1 and 3 antibodies: case report and literature review. Dermatology. 2008;217(1):73-76.
PMID: 18092844.
Caso de DPS con serología negativa para autoanticuerpos antidesmogleína, tratado con dapsona y NB-UVB; apoya la distinción inmunológica frente al pénfigo IgA.
Enlace: https://pubmed.ncbi.nlm.nih.gov/18092844/
-
Marlière V, et al. Successful treatment of subcorneal pustular dermatosis (Sneddon-Wilkinson disease) by acitretin: report of a case. Dermatology. 1999;199(2):153-155.
DOI: 10.1159/000018224. PMID: 10559583.
Reporte de DPS resistente a dapsona con respuesta rápida y mantenida a acitretina; propone retinoides como opción eficaz cuando dapsona está contraindicada o es inefectiva.
Enlace: https://pubmed.ncbi.nlm.nih.gov/10559583/
-
Guérin Jr R, et al. Treatment of subcorneal pustular dermatosis (Sneddon-Wilkinson disease) with anti-tumor necrosis factor alpha. SKIN J Cutan Med. 2021;5(5):[págs].
PMID: 34532181.
Serie/caso de DPS multirresistente tratado con anti-TNFα con muy buena respuesta, respalda el uso de biológicos en DPS refractaria.
Enlace: https://pubmed.ncbi.nlm.nih.gov/34532181/
-
Wanberg J, et al. Treatment of subcorneal pustular dermatosis without dapsone: A case report and review of the literature. SKIN J Cutan Med. 2024;8(2):[págs].
PMID: 38596599.
Presenta un caso tratado con éxito sin dapsona y revisa sistemáticamente terapias alternativas (retinoides, biológicos, fototerapia y otros inmunomoduladores).
Enlace: https://pubmed.ncbi.nlm.nih.gov/38596599/
-
Coleman MD. Dapsone: modes of action, toxicity and possible strategies for increasing patient tolerance. Br J Dermatol. 1993;129(5):507-513.
DOI: 10.1111/j.1365-2133.1993.tb00476.x. PMID: 8251346.
Revisión sobre farmacología, metabolismo y toxicidad de dapsona, centra en hemólisis, metahemoglobinemia y estrategias para reducir toxicidad (antioxidantes, inhibidores metabólicos).
Enlace: https://pubmed.ncbi.nlm.nih.gov/8251346/
-
Paniker U, Levine N. Dapsone and sulfapyridine. Dermatol Clin. 2001;19(1):79-86.
DOI: 10.1016/S0733-8635(05)70231-X. PMID: 11155588.
Revisión clínica de dapsona y sulfapiridina, indicaciones dermatológicas (incluidas dermatosis neutrofílicas), esquemas de monitorización y principales efectos adversos hematológicos.
Enlace: https://pubmed.ncbi.nlm.nih.gov/11155588/


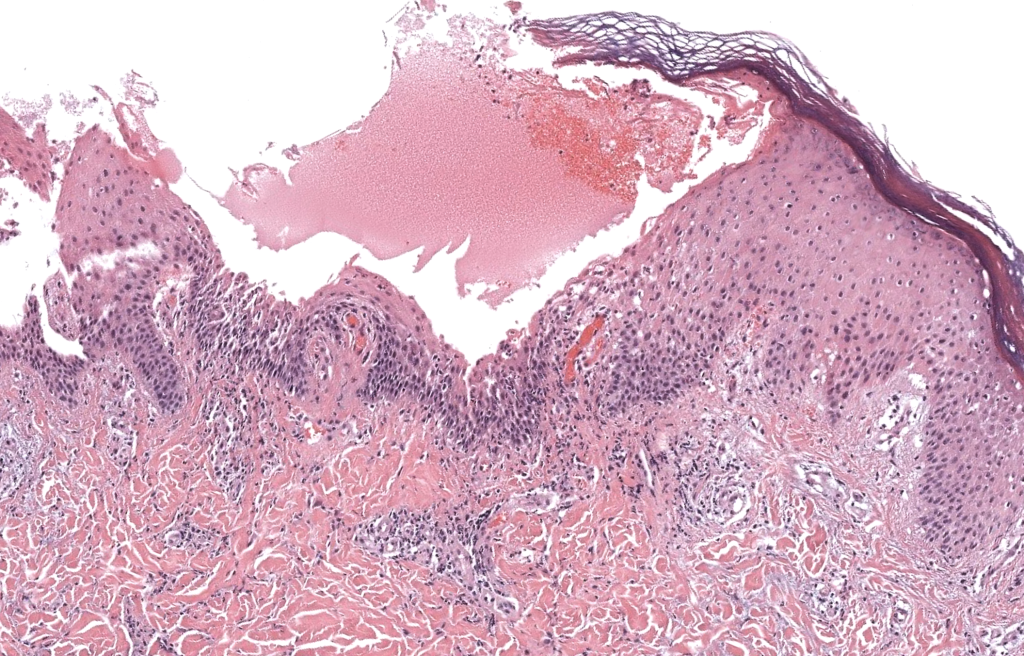
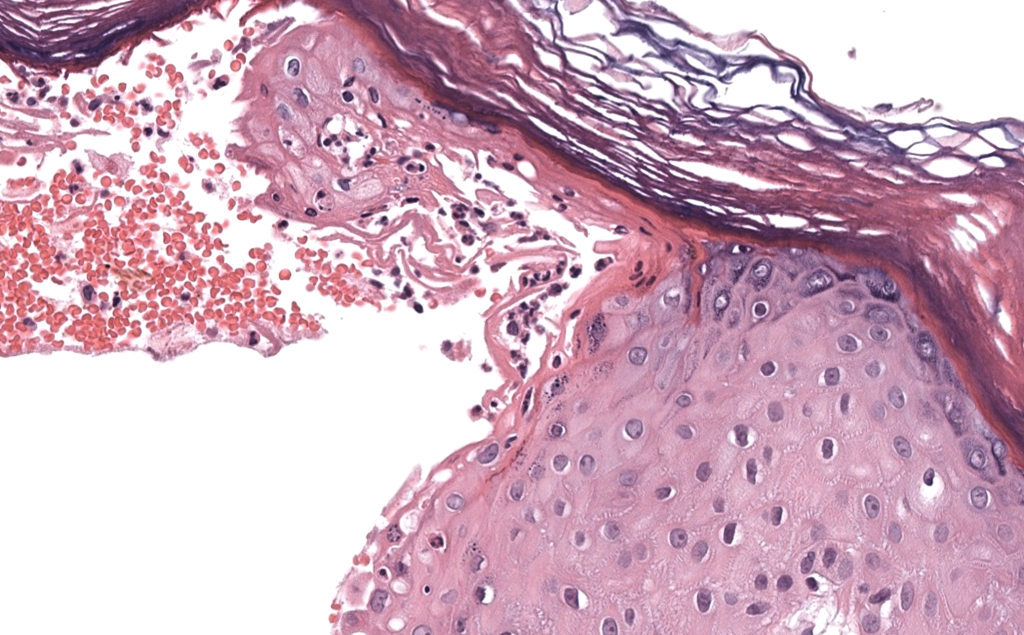
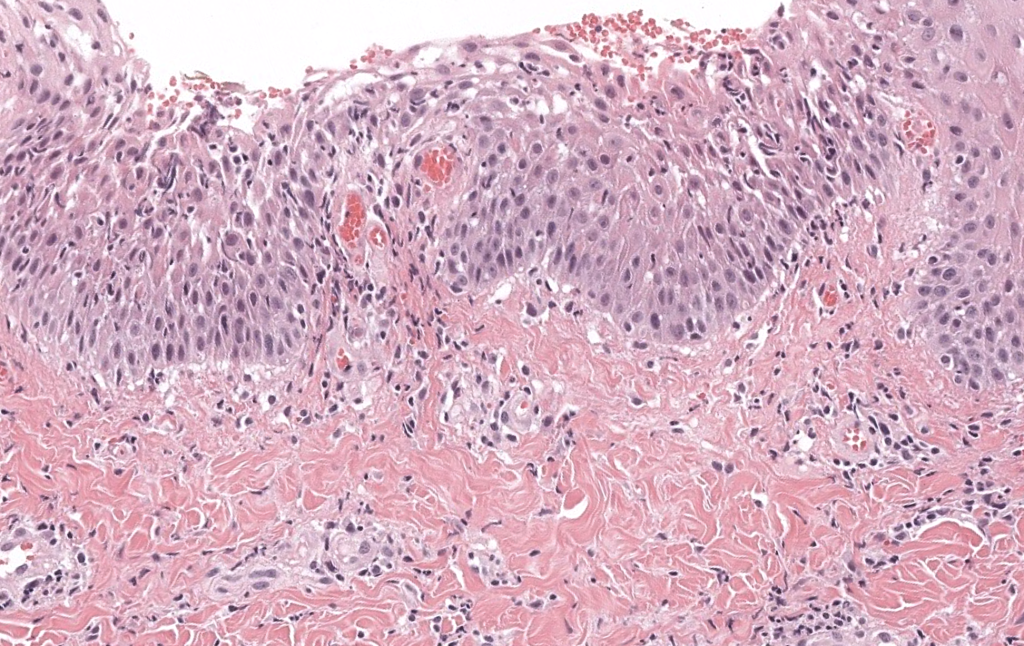

 |
|