- Definición y sinónimos
- Calcinosis cutis = depósito patológico de sales de calcio (principalmente hidroxiapatita) en piel y tejido celular subcutáneo. Reiter 2011, Le 2025
- Se clasifica en cinco tipos: distrófica, metastásica, idiopática, iatrogénica y calcifilaxis. Reiter 2011, Jiménez-Gallo 2015, Le 2025
- Historia
- La descripción de depósitos cálcicos en piel en asociación con conectivopatías y alteraciones metabólicas se reconoce desde finales del siglo XIX; la clasificación moderna en cinco subtipos y el algoritmo diagnóstico sistemático se consolidan con las revisiones de Touart y Reiter. Touart 1998, Reiter 2011
- Epidemiología
- Es rara en población general, pero frecuente en ciertas enfermedades sistémicas, sobre todo esclerosis sistémica (ESc) y dermatomiositis. Gutierrez 2012, Valenzuela 2015
- En ESc, la calcinosis cutis afecta aproximadamente a un cuarto de los pacientes a lo largo de la evolución. Valenzuela 2015
- En conectivopatías autoinmunes es una fuente importante de dolor y discapacidad funcional (mano, rodillas, cinturas). Gutierrez 2012, Lau 2024
- Débil predominio femenino reflejando la epidemiología de las conectivopatías. Gutierrez 2012
- Códigos ICD
- ICD-10: L94.2 (Calcinosis cutis).
- ICD-11: EB90.4 (Calcification of skin or subcutaneous tissue).
- Checklist diagnóstico (rápido)
- Historia
- Antecedentes de ESc, dermatomiositis, LES, ERC/diálisis, hiperparatiroidismo, traumatismos/inyecciones locales.
- Exploración
- Localización (periarticular, zonas de presión), número, tamaño, dolor, ulceración, signos de conectivopatía.
- Laboratorio básico
- Ca, P, PTH, función renal; ± ANA/ENA, CK según sospecha.
- Imagen
- Rx simple de la zona ± manos/pies.
- Biopsia
- Escisional o incisional profunda con dermis + panículo, en formalina 10%.
- Historia
Buscar enfermedad
General
- Por subtipo:
- Distrófica: la más frecuente; depósitos de calcio sobre tejido previamente dañado (inflamación crónica, isquemia, trauma) con calcio y fósforo séricos normales, típicamente en ESc, dermatomiositis, LES y enfermedad mixta del tejido conectivo. Reiter 2011, Gutierrez 2012, Valenzuela 2015
- Metastásica: secundaria a hipercalcemia/hiperfosfatemia o producto Ca×P elevado (ERC avanzada, hiperparatiroidismo, intoxicación por vitamina D, neoplasias osteolíticas). Valenzuela 2015, Le 2025
- Idiopática: sin alteraciones del metabolismo mineral ni daño tisular evidente; incluye nódulo calcificado subepidérmico, calcinosis escrotal idiopática y algunas formas de calcinosis “milia-like”. Touart 1998, Le 2025
- Iatrogénica: extravasación de soluciones ricas en calcio/fosfato (p. ej. gluconato de calcio, nutrición parenteral) o fármacos específicos. Reiter 2011, Jiménez-Gallo 2015
- Calcifilaxis: calcificación de la media de pequeños/medianos vasos en dermis y tejido subcutáneo, asociada a ERC avanzada, diálisis e hiperparatiroidismo; clínicamente muy agresiva. Jiménez-Gallo 2015
- Lesión elemental
- Pápulas, nódulos o placas firmes, pétreas, blanquecinas o amarillentas, que pueden ulcerarse y exudar material blanco “yesoso”. Reiter 2011, Le 2025 PubMed+1
- Zonas típicas
- Zonas de presión/fricción (codos, rodillas, glúteos, prominencias óseas).
- Periarticular: dedos, manos, pies (típico en ESc).
- Dermatomiositis: cinturas escapular/pélvica, caras extensoras, glúteos. Gutierrez 2012, Valenzuela 2015
- Cuadro prototípico
- Paciente con esclerosis sistémica limitada con Raynaud, telangiectasias y úlceras digitales previas que desarrolla nódulos duros periarticulares en manos/codos, dolorosos, con episodios de ulceración y salida de material calcáreo y limitación funcional. Valenzuela 2015, Jiménez-Gallo 2015
- Hallazgos frecuentes
- Dolor crónico, empeorado por presión o movimiento. Gutierrez 2012
- Ulceración recurrente con salida de material calcáreo y fácil sobreinfección. Jiménez-Gallo 2015, Netsch 2018
- Limitación funcional importante cuando afecta articulaciones de mano, hombro, rodilla o cadera. Gutierrez 2012
- Evolución
- Curso crónico, lentamente progresivo, con tendencia a persistir y ocasionalmente estabilizarse; la reabsorción completa espontánea es rara. Valenzuela 2015, Bienvenu 2014
- En dermatomiositis juvenil puede preceder años a otras manifestaciones de la enfermedad. Wananukul 1997
- Formas atípicas / variantes
- Calcinosis universalis: afectación difusa de panículo, fascia y tendones con contracturas y gran discapacidad. Le 2025
- Milia-like calcinosis: pápulas pequeñas blanquecinas tipo milia, a menudo en manos/cara, a veces asociadas a síndrome de Down. Touart 1998
- Calcinosis escrotal idiopática: nódulos dérmicos múltiples del escroto, generalmente asintomáticos. Touart 1998
- Calcifilaxis: máculas livedoides que progresan a púrpura retiforme, esfacelos necróticos y dolor intenso. Jiménez-Gallo 2015
- Osteoma cutis (osificación, no solo calcificación).
- Gota tofácea y depósitos de cristales (espacios en aguja, birrefringencia).
- Calcinosis tumoral
- Xantomas (amarillentos, blandos).
- Lipomas, fibromas, neurofibromas.
- En lesiones necróticas dolorosas: vasculitis, púrpura retiforme por embolias, pioderma gangrenoso.
- Patrón básico
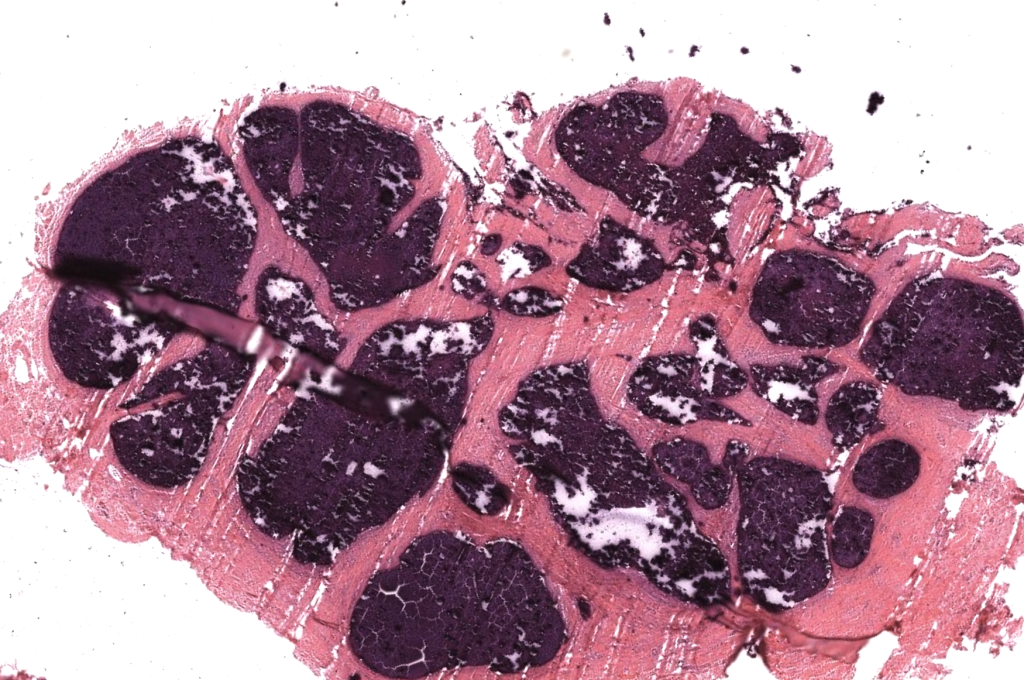
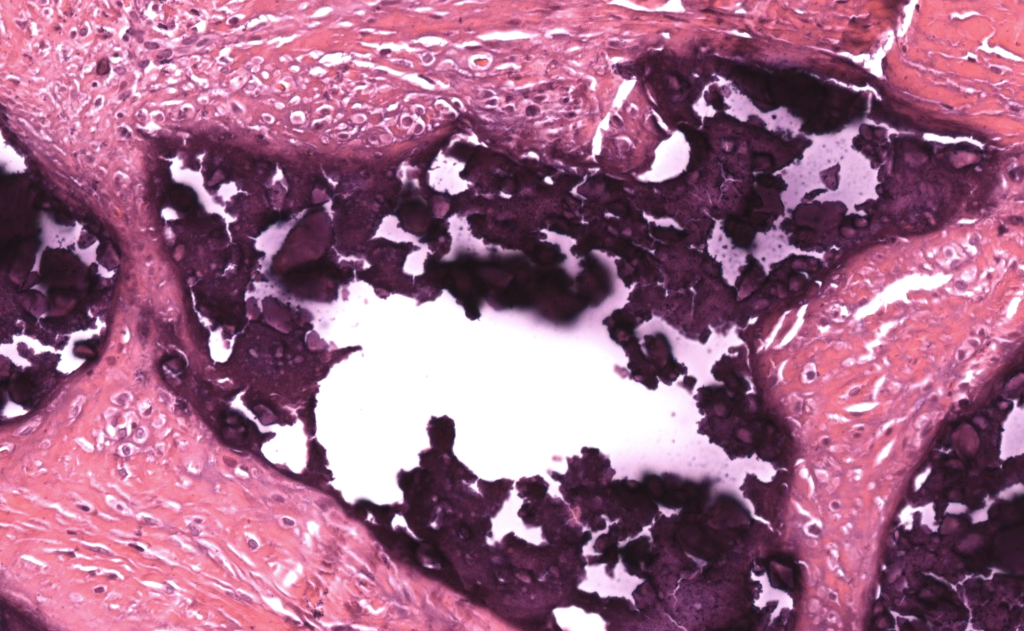
- Dermatitis de depósito: material basófilo amorfo/granular en dermis y/o panículo, con reacción granulomatosa a cuerpo extraño alrededor. Reiter 2011, Touart 1998
- Hallazgos en H&E
- Depósitos basófilos nodulares o laminares en dermis reticular y/o tejido celular subcutáneo.
- Células gigantes multinucleadas e histiocitos rodeando el depósito, con fibrosis variable.
- Epidermis normal o adelgazada; ulceración cuando la lesión drena. Reiter 2011, Jiménez-Gallo 2015
- Calcifilaxis: calcificación de la media vascular, trombosis luminal y necrosis isquémica de dermis y panículo. Jiménez-Gallo 2015
- Tinciones especiales / IF / IHQ
- Von Kossa (depósitos negros) y alizarina roja S (rojo-anaranjado) confirman calcio cuando los depósitos son sutiles. Touart 1998
- IF directa e IHQ no muestran patrón específico y se utilizan más para descartar otras entidades (lupus, pilomatricoma, osteoma cutis). Touart 1998
- Estudios moleculares
- No se requieren para el diagnóstico de rutina; se reservan para sospecha de tumoral calcinosis familiar, que no es la calcinosis cutis clásica. Le 2025
- Osteoma cutis: hueso lamelar maduro con osteocitos en lagunas.
- Gota: material amorfo con espacios en aguja (cristales urato disueltos), birrefringentes.
- Calcinosis tumoral: grandes masas calcificadas en compartimentos fibrosos profundos.
- Pilomatricoma calcificado: “células fantasma” queratinizadas con calcificación secundaria.
- Xantomas / depósitos de colesterol: cristales de colesterol y macrófagos espumosos, sin tinción para calcio.
- Pruebas clave
- Metabolismo mineral y renal
- Calcio total/ionizado, fósforo, albúmina, PTH, vitamina D, función renal. Valenzuela 2015, Le 2025
- Estudio de conectivopatía (si no está diagnosticada):
- ANA, ENA (anti-centromero, anti-Scl-70, etc.), CK, perfil de miositis según sospecha. Gutierrez 2012
- Imagen
- Radiografía simple: muy sensible para identificar depósitos y monitorizar; suele bastar para el diagnóstico imagenológico. Valenzuela 2015
- Ecografía: depósitos hiperecogénicos con sombra; útil para guiar procedimientos y valorar profundidad. Nowaczyk 2022
- TC/RM en casos complejos o profundos. Valenzuela 2015
- En sospecha de calcifilaxis
- Producto Ca×P, PTH, parámetros de diálisis, coagulación y perfil inflamatorio. Jiménez-Gallo 2015
- Metabolismo mineral y renal
- Biopsia
- Tipo de biopsia
- Lesiones pequeñas: escisión escisional completa con márgenes estrechos (diagnóstica y terapéutica). Reiter 2011
- Lesiones medianas/profundas: punch profundo o biopsia incisional que alcance tejido celular subcutáneo e incluya el material duro. Reiter 2011
- En sospecha de calcifilaxis, biopsia incisional amplia que incluya vasos de mediano calibre en panículo. Jiménez-Gallo 2015
- Consideraciones prácticas
- Tomar la muestra en la zona de máxima induración palpable.
- Evitar áreas muy necróticas si es posible; mejor bordes activos.
- En caso de sospecha de infección, enviar un segundo fragmento en suero para cultivo. Netsch 2018
- Contraindicaciones
- Relativas: isquemia crítica de la zona (especialmente en calcifilaxis avanzada) y trastornos graves de la coagulación no corregidos. Jiménez-Gallo 2015
- Fijación
- Formalina al 10%;
- Tipo de biopsia
- Primera línea
- Medidas generales
- Optimizar el control de la enfermedad de base (ESc, dermatomiositis, LES, ERC). Gutierrez 2012
- Protección mecánica (evitar presión/trauma sobre las lesiones).
- Curación avanzada de heridas para úlceras, previniendo infección. Netsch 2018
- Tratamiento médico sistémico (uso frecuente aunque evidencia limitada)
- Bloqueadores de canales de calcio (diltiazem): opciones de primera línea, con mejoría parcial en muchas series. Reiter 2011, Bienvenu 2014
- Colchicina: efecto antiinflamatorio, mejora dolor e inflamación perilesional en algunos pacientes. Gutierrez 2012, Bienvenu 2014
- En formas metastásicas/calcifilaxis: control estricto de Ca/P, quelantes de fosfato y manejo nefrológico integral. Jiménez-Gallo 2015, Valenzuela 2015
- Tratamiento quirúrgico/local “de primera elección” en lesiones sintomáticas localizadas
- Escisión quirúrgica de nódulos localizados que causan dolor, ulceración o limitación funcional. Reiter 2011, Gutierrez 2012
- Láser CO₂ o curetaje en microcalcificaciones superficiales. Nowaczyk 2022
- Medidas generales
- Segunda/tercera línea
- Minociclina: efecto antiinflamatorio y quelante; resultados variables pero útil en algunos casos. Reiter 2011, Gutierrez 2012
- Bisfosfonatos (pamidronato, alendronato): especialmente en conectivopatías con calcinosis extensa. Valenzuela 2015, Bienvenu 2014
- Warfarina a dosis bajas: uso descrito pero con resultados inconsistentes y riesgo hemorrágico. Reiter 2011
- Sodio tiosulfato (STS):
- Tópico / intralesional: tasas de respuesta parcial/completa ~60–80% en revisiones de terapias locales. Nowaczyk 2022, Lau 2024
- Intravenoso: estándar en calcifilaxis; en calcinosis “no urémica” se reserva a casos seleccionados. Jiménez-Gallo 2015, Lau 2024
- ESWL (litotricia por ondas de choque) y láser: opciones locales para reducir dolor/volumen en lesiones seleccionadas.
- Seguridad y precauciones
- Diltiazem: monitorizar TA y frecuencia cardíaca; precaución en IC o trastornos de conducción. Bienvenu 2014
- Colchicina: vigilar función renal/hepática y hemograma; riesgo de diarrea, mielosupresión y miopatía (más con estatinas/macrólidos). Bienvenu 2014 PubMed
- Bisfosfonatos: vigilar función renal y riesgo de osteonecrosis mandibular. Valenzuela 2015
- Warfarina: requiere control estricto de INR e interacción con múltiples fármacos. Reiter 2011
- Contraindicaciones relevantes
- Embarazo: evitar warfarina, precaución con minociclina y algunos bisfosfonatos.
- ERC avanzada: ajustar dosis de colchicina, evitar bisfosfonatos nefrotóxicos y valorar beneficio/riesgo de STS IV. Jiménez-Gallo 2015, Lau 2024
- Dolor intenso, lesiones livedoides/necróticas en paciente con ERC/diálisis → descartar calcifilaxis de inmediato. Jiménez-Gallo 2015
- Calcinosis en niño o adulto joven sin diagnóstico → buscar dermatomiositis, ESc o LES de forma proactiva. Gutierrez 2012, Wananukul 1997
- Úlceras crónicas sobre calcinosis con exudado abundante → riesgo de infección profunda/osteomielitis. Netsch 2018
- Ca/P normales + conectivopatía + nódulos pétreos periarticulares → pensar primero en calcinosis distrófica. Valenzuela 2015
- En ESc, una radiografía simple de manos detecta calcinosis subclínica en una proporción significativa de pacientes. Valenzuela 2018
- Tinciones von Kossa/alizarina ayudan cuando el calcio es muy fino o escaso. Touart 1998
-
Reiter N, et al. Calcinosis cutis: part I. Diagnostic pathway. J Am Acad Dermatol. 2011;65(1):1-12.
DOI: 10.1016/j.jaad.2010.08.038 — PMID: 21679810
Resumen: Revisión extensa de la clasificación, fisiopatología, clínica, laboratorio e imagen de la calcinosis cutis, con un algoritmo diagnóstico detallado.
Enlace: Reiter 2011 -
Reiter N, et al. Calcinosis cutis: part II. Treatment options. J Am Acad Dermatol. 2011;65(1):15-22.
DOI: 10.1016/j.jaad.2010.08.039 — PMID: 21679811
Resumen: Revisión de todas las opciones terapéuticas (médicas y quirúrgicas), destacando la falta de ensayos controlados y la necesidad de individualizar.
Enlace: Reiter 2011 -
Gutierrez A Jr, Wetter DA. Calcinosis cutis in autoimmune connective tissue diseases. Dermatol Ther. 2012;25(2):195-206.
DOI: 10.1111/j.1529-8019.2012.01492.x — PMID: 22741938
Resumen: Revisión centrada en calcinosis asociada a dermatomiositis, ESc y LES, con énfasis en clínica, pronóstico y respuesta a terapias.
Enlace: Gutierrez 2012 -
Valenzuela A, Chung L. Calcinosis: pathophysiology and management. Curr Opin Rheumatol. 2015;27(6):542-548.
DOI: 10.1097/BOR.0000000000000220 — PMID: 26352733
Resumen: Actualización en calcinosis de ESc: epidemiología (≈25%), factores de riesgo y visión general del manejo diagnóstico y terapéutico.
Enlace: Valenzuela 2015 -
Valenzuela A, Chung L. Calcinosis in scleroderma. Curr Opin Rheumatol. 2018;30(6):554-561.
DOI: 10.1097/BOR.0000000000000544 — PMID: 30124603
Resumen: Revisión específica de calcinosis en esclerodermia, con datos de prevalencia, factores asociados y opciones terapéuticas.
Enlace: Valenzuela 2018 -
Jiménez-Gallo D, et al. Calcinosis Cutis and Calciphylaxis. Actas Dermosifiliogr. 2015;106(10):785-794.
DOI: 10.1016/j.ad.2015.09.001 — PMID: 26394755
Resumen: Revisión (inglés/español) que detalla calcinosis cutis y calcifilaxis, con foco en diagnóstico, clínica y uso de tiosulfato sódico y otras terapias.
Enlace: Jiménez-Gallo 2015 -
Le C, Bedocs PM. Calcinosis Cutis. StatPearls [Internet]. 2025 (actualización).
PMID: 28846311
Resumen: Capítulo de síntesis con clasificación en cinco tipos, epidemiología, fisiopatología, histopatología, diagnóstico y manejo en formato práctico.
Enlace: Le 2025 -
Nowaczyk J, et al. Local, non-systemic, and minimally invasive therapies for calcinosis cutis: a systematic review. Arch Dermatol Res. 2022;314(6):515-525.
DOI: 10.1007/s00403-021-02264-5 — PMID: 34165603
Resumen: Revisión sistemática de STS tópico/intralesional, ESWL y láser, mostrando tasas de respuesta 64–81% pero con nivel de evidencia bajo.
Enlace: Nowaczyk 2022 -
Bienvenu B. Treatment of subcutaneous calcinosis in systemic disorders. Rev Med Interne. 2014;35(7):444-452.
DOI: 10.1016/j.revmed.2014.04.018 — PMID: 24880741
Resumen: Revisión de tratamientos de calcinosis subcutánea en enfermedades sistémicas; propone algoritmo con calcio-antagonistas, colchicina, minociclina, bisfosfonatos y cirugía.
Enlace: Bienvenu 2014 -
Touart DM, Sau P. Cutaneous deposition diseases. Part II. J Am Acad Dermatol. 1998;39(4 Pt 1):527-544.
DOI: 10.1016/S0190-9622(98)70001-5 — PMID: 9777759
Resumen: Revisión clásica de enfermedades de depósito cutáneo centrada en calcificación y osificación; excelente para histología y diferenciales.
Enlace: Touart 1998 -
Netsch D. Calcinosis Cutis: WOC Nurse Management. J Wound Ostomy Continence Nurs. 2018;45(1):83-86.
DOI: 10.1097/WON.0000000000000403 — PMID: 29300294
Resumen: Casos clínicos y recomendaciones prácticas de manejo de heridas, dolor e infección en calcinosis cutis.
Enlace: Netsch 2018 -
Wananukul S, et al. Calcinosis cutis presenting years before other clinical manifestations of juvenile dermatomyositis. Australas J Dermatol. 1997;38(4):202-205.
DOI: 10.1111/j.1440-0960.1997.tb01698.x — PMID: 9431716
Resumen: Dos casos donde la calcinosis precede varios años a la dermatomiositis juvenil; importante alerta diagnóstica en pediatría.
Enlace: Wananukul 1997 -
Lau CB, Smith GP. Treatment of calcinosis cutis associated with autoimmune connective tissue diseases. Arch Dermatol Res. 2024;316(7):390.
DOI: 10.1007/s00403-024-03148-0 — PMID: 38878086
Resumen: Revisión reciente focusing en tratamientos farmacológicos y procedimentales para calcinosis en conectivopatías autoinmunes, con énfasis en STS y abordajes combinados.
Enlace: Lau 2024



 |
|